Что такое дискоидная красная волчанка — как остановить прогрессирование заболевания
Дискоидная красная волчанка – аутоиммунное воспалительное заболевание кожи, которое развивается на фоне гиперчувствительности к свету. Болезнь является самой часто диагностированной формой кожной красной волчанки. Ее обнаруживают у одного человека из 100 тысяч. Клиническая картина включает в себя эритему, рубцовое атрофирование кожного покрова, выпадение волос, фолликулярный гиперкератоз. Диагноз ДКВ ставят после лабораторной и инструментальной диагностики, которая включает гистологическое исследование, иммунологические тесты, АК на волчаночные клетки. План терапии подбирается для каждого пациента индивидуально, но основу его будут составлять системные ретиноиды, синтетические противомалярийные препараты, топические глюкокортикоиды.
Дискоидная красная волчанка также называется эритематозом или рубцующимся эритематозом. Заболеваемость среди взрослого населения России составляет в среднем 1:100 тыс. Наиболее часто начало болезни отмечается в 20 – 40-летнем возрасте, причем женщины болеют чаще мужчин (1:3).

Этиопатогенез и факторы риска
Точная причина развития дискоидной красной волчанки не установлена. Основную роль играют аутоиммунные реакции на фоне наследственной предрасположенности, что подтверждается значительным числом случаев развития этой патологии у лиц, являющихся близкими родственниками.
Наиболее важными звеньями механизма развития дискоидной красной волчанки являются:
- влияние ультрафиолетовых лучей;
- формирование аутоантител;
- развитие в организме реакций аутоиммунного типа;
- расстройство регуляции функцией Т-лимфоцитарных клеток и особых разнородных, так называемых, антигенпрезентирующих дендритных клеток, выполняющих различные иммуннорегуляторные функции.
Факторами риска, или пусковыми факторами являются, преимущественно:
- Избыточное воздействие солнечных лучей.
- Прием лекарственных средств, провоцирующих развитие болезни, в том числе и способствующих повышению кожной чувствительности к ультрафиолетовому облучению — препараты тетрациклинового ряда, сульфаниламиды, фторхинолоны, нейролептики, тербинафин, блокаторы кальциевых каналов, бета-блокаторы, противосудорожные средства, левуфлонамид и некоторые другие.
- Длительное воздействие низких температур и холодного ветра.
- Частое или/и длительное травмирование определенных участков кожи.
- Первый фототип кожи. Для половины людей с этим заболеванием характерна повышенная светочувствительность.
- Лекарственная непереносимость и аллергические реакции.
- Очаги хронической инфекции в организме.
- Изменение содержания в крови половых гормонов.
- Курение.
Таким образом, наиболее часто дискоидной красной волчанке подвержены лица, работающие на производстве с высокими температурными условиями труда, в сельском хозяйстве, строители, рыбаки, работники лесной промышленности, а также люди, проживающие в местностях с высокой влажностью и холодным климатом.
Самым серьезным пусковым фактором развития дискоидной красной волчанки считаются ультрафиолетовые лучи, особенно если они сочетаются с другими факторами риска. Они являются причиной увеличения синтеза белков, которые ассоциированы с регулированием процессов запрограммированной гибели клеток.
У больных дискоидной красной волчанкой выявлены повышенная чувствительность к наведению (индукции) апоптоза и нарушение процессов выведения из тканей апоптотических телец (фрагменты разрушенных клеток), являющихся аутоантигенами. Это приводит к накоплению последних в коже, к развитию массивного аутоиммунного воспаления и разрушению кожных клеток.
В соответствии с современными представлениями механизм развития дискоидной красной волчанки очень сложный. Он включает генетические, иммунные, метаболические, нейроэндокринные и экзогенные факторы.
При системной красной волчанке механизмы развития такие же, как и при дискоидной форме, однако у последней воспалительный процесс ограничивается только кожей, не распространяясь на внутренние органы, сосуды и суставы. Поэтому смертность при дискоидной красной волчанке, лечением которой занимаются дерматологи с привлечением консультативной помощи ревматологов, не наблюдалась, однако в 2-7% случаях встречается ее трансформация в системную красную волчанку, что возможно в связи с идентичностью их патогенеза. Лечение же системной формы патологии — это прерогатива ревматолога совместно с другими специалистами (кардиолог, нефролог, пульмонолог и др.).
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Симптомы дискоидной красной волчанки
Клиническая картина дискоидной красной волчанки характеризуется появлением высыпаний в основном на открытых участках тела. Они локализуются, преимущественно, на лице, особенно в области скуловых зон, крыльев носа, щек, реже — лба и ушных раковин. Достаточно частая локализация, а иногда и единственная, особенно у женщин — волосистая часть головы в зоне волосяного роста. Кожные покровы шеи, плечевого пояса и верхних отделов передней и задней поверхностей грудной клетки поражаются значительно реже. Еще реже сыпь при дискоидной красной волчанке появляется на тыльной поверхности кистей, особенно в случаях их изолированного поражения, и других областях тела и особенно редко — на слизистой оболочке полости рта и глаз.
Выраженность симптоматики может быть неодинаковой, на что влияют характер и длительность патологического процесса. Хотя общепринятой классификации дискоидной красной волчанки не существует, однако федеральные клинические рекомендации по ведению больных этой патологией выделяют клинические формы:
- Ограниченную, при которой на кожных покровах могут быть от 1 до 3-х очагов.
- Распространенную, или диссеминированную — более 3-х очагов.
Ограниченная форма
В зависимости от характера течения патологического процесса выделяют три стадии развития ограниченной формы дискоидной красной волчанки:
- Эритематозную.
- Инфильтративно-гиперкератотическую.
- Рубцово-атрофическую.
Эритематозная стадия
Первый клинический симптом — это розоватые или красно-розового цвета пятна (эритемы), не сопровождающиеся зудом. Их границы четкие, диаметр составляет от 5 до 10-20 мм. Они несколько возвышаются над поверхностью здоровой кожи.
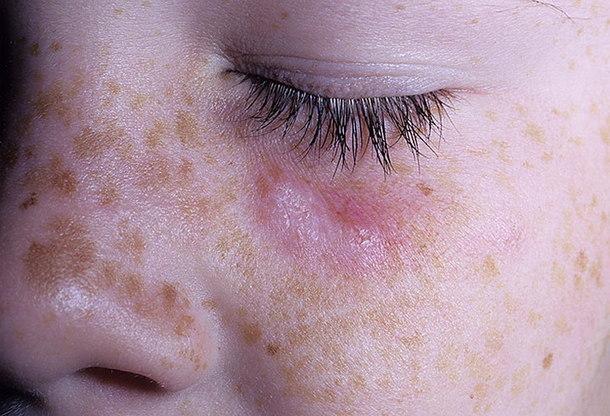
Эритематозная стадия ограниченной формы дискоидной красной волчанки
Инфильтративно-гиперкератотическая стадия
Эритематозные пятна постепенно увеличиваются в диаметре, приобретают плотность и трансформируются в отечные бляшки, своей формой напоминающие диски. Этот процесс сопровождается фолликулярным гиперкератозом, в результате чего поверхность очагов покрывается многочисленными небольшими серовато-белыми чешуйками рогового эпителия и шелушится.
На обратной поверхности чешуек можно увидеть маленькие шипы (симптом «канцелярской кнопки» или «симптом дамского каблучка»), посредством которых чешуйки фиксируются в устьях сальных железок или волосяных фолликулов. Попытка насильственного удаления чешуек болезненна («симптом Бенье-Мещерского»), а после их удаления обнажается поверхность, похожая на лимонную корку или «гусиную кожу».
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
Очаги могут быть как одиночными, так и множественными. Бляшки нередко склонны к слиянию друг с другом с формированием крупных инфильтративно-эритематозных очагов значительных размеров.
Характерным симптомом также является «симптом Хачатуряна», который заключается в том, что поверхность кожи ушной раковины в области наружного слухового прохода напоминает наперсточную поверхность. Это происходит в результате образования в коже ушной раковины пробок, состоящих из сала и рогового эпителия.
Рубцово-атрофическая стадия
Эта стадия дискоидной красной волчанки развивается по мере уменьшения признаков воспаления, а также исчезновения инфильтрата и эритематозного пятна. В течение некоторого времени на границах зоны поражения возможно появление новых участков покраснения, инфильтрации и ороговения. В центральных же отделах формируется атрофический участок, на котором кожа становится значительно тоньше и легко собирается в складки. Наиболее быстро атрофические участки возникают на коже в области волосяного покрова.
В результате этих процессов в волчаночном очаге формируются следующие 3 зоны:
- центральная, или зона рубцовой деформации;
- зона фолликулярного гиперкератоза, расположенная вокруг центральной зоны;
- периферические зоны гиперпигментации, депигментации или телеангиоэктазий.
Таким образом, типичные для дискоидной красной волчанки симптомы представляют собой триаду в виде:
- Эритемы.
- Фолликулярного гиперкератоза.
- Рубцовой атрофии кожи.
На особенности некоторых симптомов дискоидной красной волчанки оказывает влияние расположение высыпаний. Так, например:
- При локализации процесса на лице
Что наиболее характерно для дискоидной красной волчанки, типичным является симметричное расположение элементов сыпи в виде эритем, напоминающих ожог, поверхность которых покрыта большими плотными или мелкими тонкими чешуйками. Чаще всего очаги локализуются на коже носа и симметрично в области щек, напоминая «бабочку», тело которой расположено на носу, а распростертые ее крылья закрывают прилегающие участки щек.
- На волосяной части головы
Еще одним проявлением дискоидной красной волчанки является внезапное выпадение волос. Начальные симптомы поражения волосистых отделов головы имеют сходство с признаками себорейной экземы. Отличие состоит в выраженности фолликулярного гиперкератоза. Как правило, размеры эритематозного очага увеличиваются, кожа его центральных отделов становится бледной, тонкой, блестящей. В периферической зоне сохраняются эритема с шелушащейся поверхностью. Затем формируются рубцовая атрофия и стойкая алопеция, оставляющая после себя рубец и способная перерождаться в плоскоклеточный рак кожи.
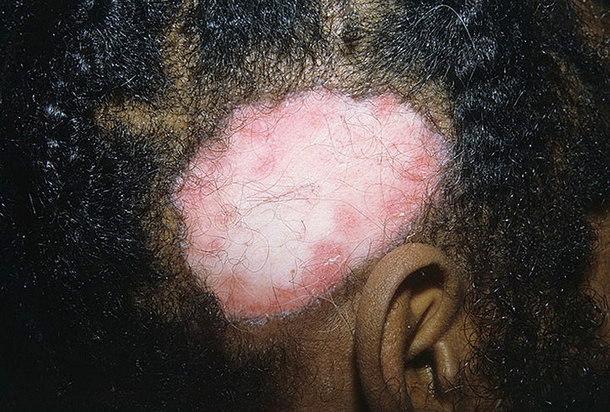
Проявление заболевания на волосяной части головы
- В области кистей
Редко встречающаяся локализация дискоидной красной волчанки представлена мелкими очагами овальной или округлой формы без шелушения и атрофии, имеющими красную окраску с цианотичным оттенком. В некоторых случаях центр очага западает, на этом участке кожи бывают телеангиоэктазии и атрофические явления. Изредка могут быть поражены ногти на руках. Они утрачивают блеск, становятся грязно-серыми или желтыми, утолщенными и ломкими. Рост пораженных ногтей прекращается, они деформируются и могут отторгаться.
- На слизистых оболочках
Такая локализация дискоидной красной волчанки не исключена, но встречающаяся крайне редко. Возможно поражение слизистых оболочек десен, языка, щек, твердого и мягкого неба. Очаги имеют вид резко отграниченных высыпаний красной или красновато-синюшной окраски. Они слегка возвышаются над здоровыми участками слизистой оболочки. Их белесоватая центральная зона, на которой находятся многочисленные телеангиоэктазии, беловато-нежные полосы и точки, атрофична и слегка западает. Очаги дискоидной красной волчанки могут быть также представлены отечным ярким эритематозным элементом, склонным к образованию эрозии и изъязвлению. Больной жалуется на болезненность и жжение во время приема пищи. Высыпания на слизистой оболочке полости рта сочетаются, как правило, с кожными проявлениями. При поражении глаз развиваются конъюнктивит, кератит или блефарит с соответствующей симптоматикой.
- Поражение красной каймы губ
Представлено вторичным гландулярным хейлитом, как правило, нижней губы. На ней появляются отечная эритема, гиперкератоз, трещины, обильные наслоения плотно сидящих чешуек или корочек. Очаг поражения нередко распространяется на слизистую оболочку и расположенные рядом кожные участки.
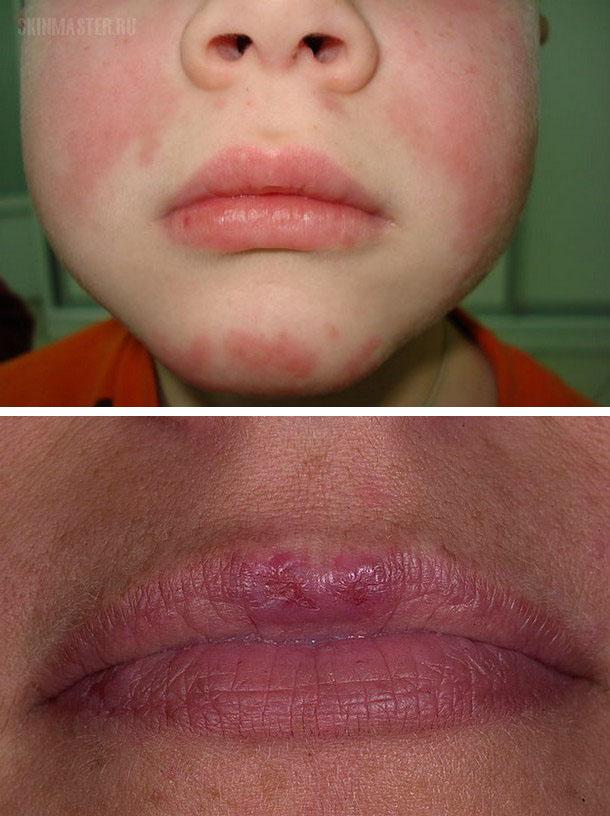
Поражение губ
Диссеминированная форма
Диссеминированная форма дискоидной красной волчанки отличается от ограниченной большим числом эритематосквамозных очагов, которые появляются, преимущественно, на открытых участках кожных покровов, но нередко и на верхних отделах груди и спины.
Кроме того, возможна локализация элементов на разгибательной поверхности предплечий, тыльной поверхности кистей, в том числе и в области ногтевых валиков без распространения на зону межфаланговых суставов. Наряду с типичными эритемами могут быть пятна, которые имеют нечеткие и расплывчатые очертания и бурую или красную окраску, а также телеангиоэктазии.
Нередко людей с распространенной формой дискоидной красной волчанки беспокоят повышенная температура тела, общая слабость и недомогание, болезненность в области суставов. Вероятность перехода этой формы в системную красную волчанку значительно возрастает.
Кроме описанной выше типичной формы дискоидной красной волчанки и ее вариантов выделяют другие, редко встречающиеся формы:
- Центробежную поверхностную эритему Биетта, которая встречается у 3% людей, страдающих дискоидной красной волчанкой, и у 75% — системной. Она отличается отсутствием или незначительной выраженностью рубцовой атрофии и гиперкератоза. Обычная локализация — средняя зона лица.
- Глубокую красную волчанку Капоши — Ирганга — очаги представляют собой один или несколько безболезненных, резко отграниченных узлов диаметром 2-10 см, расположенных в подкожной клетчатке в области щек, лба, плеч, ягодиц, бедер. Кожа над узлами имеет нормальный или синюшно-красный цвет. Узлы в процессе регресса могут кальцифицироваться или оставлять после себя глубокие изменения атрофического характера.
- Папиломатозную, или веррукозную, имеющую сходство с бородавчатым красным лишаем. Типичными для нее являются возвышающиеся над поверхностью кожи очаги роговых наслоений, имеющие вид бородавок и локализующиеся на коже кистей и волосистых отделов головы. Эта форма расценивается как начальная стадия рака.
- Гиперкератотическую, очаги которой гипсовидные или имеющие сходство с кожным рогом. Эта форма очень близка к предыдущей и также рассматривается в качестве раковой трансформации.
- Опухолевую, встречающуюся крайне редко и характеризующуюся слабо выраженным гиперкератозом, значительным возвышением над окружающей поверхностью отечных очагов красно-цианотичной окраски, на которых видны множественные рубцы.
- Дисхромическую, при которой центральная зона очагов депигментирована, а периферическая — гиперпигментирована.
- Пигментную, представленную пигментными пятнами с незначительно выраженным гиперкератозом.
- Телеангиоэктатическую, также крайне редкую, которая проявляется только очагами сосудиков, расширенных в виде сеточки.
Кроме перечисленных редких форм дискоидной красной волчанки, встречаются совсем редкие и казуистические, такие как туберкулоидная, геморрагическая, буллезная.
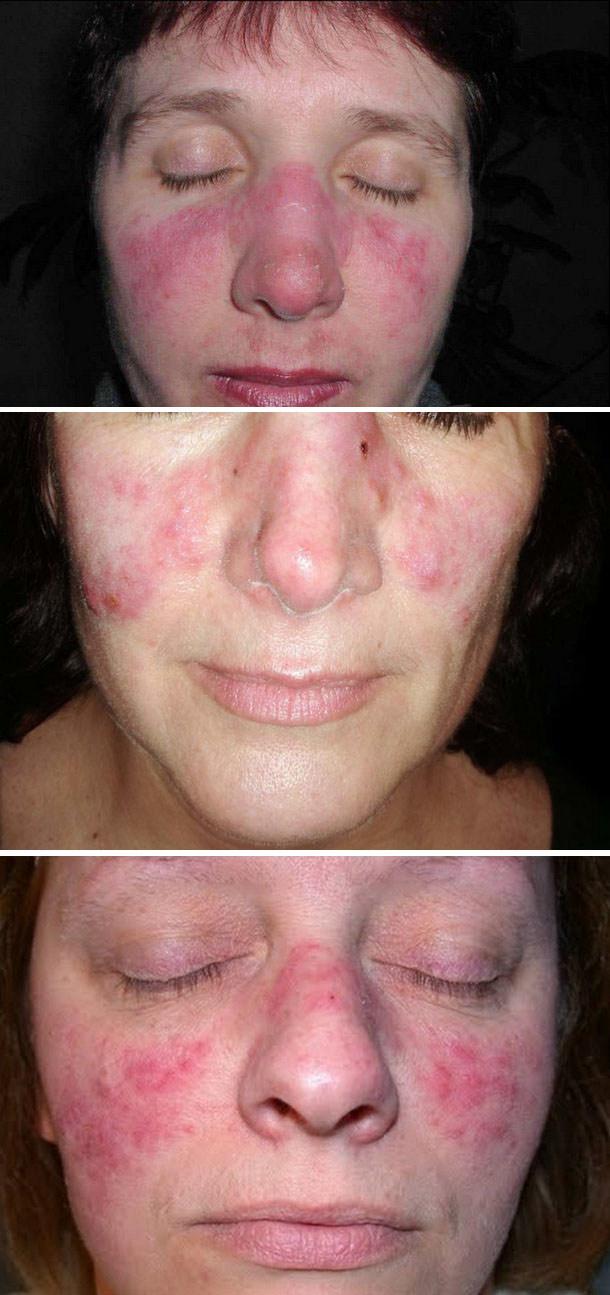
Диссеминированная форма заболевания
Особое значение для проведения эффективного лечения дискоидной красной волчанки имеет правильная диагностика с учетом причин и всех нюансов развития патологического состояния.
Диагностика
Первичная диагностика дискоидной красной волчанки основана на наружном осмотре. При этом учитываются не только характер очагов поражения, но и фототип кожных покровов, профессия больного, специфика и условия работы, сопутствующие заболевания, наличие в организме пациента очагов хронической инфекции и других заболеваний, прием лекарственных препаратов, наличие аллергических реакций, а также наличие заболеваний коллагенозами у близких родственников.
После этого проводятся общие и специальные лабораторные исследования. В общих анализах основные неспецифические изменения возможны в виде ложноположительной реакции Вассермана при диссеминированной форме заболевания, увеличения СОЭ, снижения числа тромбоцитов, увеличения нейтрофилов и эозинофилов при снижении общего количества лейкоцитов и лимфоцитов. В биохимических анализах крови возможно определение повышенного количества гамма-глобулинов, увеличение концентрации креатинина и мочевины, снижение комплемента. Однако эти исследования конкретной диагностической ценностью не обладают. Они позволяют судить лишь о тяжести дискоидной красной волчанки и ее переходе в системную.
К специальным лабораторным исследованиям, включенным в федеральные клинические рекомендации общества дерматологов и косметологов РФ, относятся определение наличия:
- в сыворотке крови, так называемых, волчаночных клеток. Они характерны, в основном, для системной красной волчанки, но в 3-7% случаев выявляются у пациентов дискоидной красной волчанкой;
- в сыворотке крови антинуклеарных антител и антител к компонентам ядер, что указывает на активность иммунных реакций. Несмотря на то, что исследование специфично для системной красной волчанки, антинуклеарные антитела обнаруживаются в среднем у 35% пациентов дискоидной красной волчанкой;
- реакции иммуннофлуоресценции с биопсийным материалом (прямая) или с сывороткой крови (непрямая), позволяющие выявить комплексы антиген-антитело.
Достоверное подтверждение диагноза возможно посредством проведения гистологического исследования кожных биоптатов. При этом характерными признаками дискоидной красной волчанки являются фолликулярный гиперкератоз, атрофические процессы в эпидермальном ростковом слое, отек с лимфоцитарным инфильтратом в области дермальных придатков и сосудов, дегенеративные процессы коллагеновых белков и некоторые другие.
Основная дифференциальная диагностика проводится с системной красной волчанкой, при которой отмечается отсутствие фолликулярного кератоза и незначительность атрофических процессов в очагах поражения. Кроме того, для системного заболевания характерны васкулиты, наличие артралгий, полисерозитов, поражения почек, эндокарда, центральной нервной системы и т. д.
Дифференциальную диагностику необходимо также проводить с дерматомиозитом, туберкулезной волчанкой, телеангиоэктатическим вариантом саркоидоза Бека, ограниченным псориазом, красным плоским лишаем, себорейным дерматитом, эозинофильной гранулемой лица, а также с фотодерматозами.
Лечение дискоидной красной волчанки
Многие люди любят применять нетрадиционные методы лечения, например, такие, как часто рекомендуемый в качестве наиболее эффективного средства настой на оливковом масле смеси череды и цветков фиалки. Однако следует отметить, что эффективность народных средств и методов крайне низкая. Применять их можно только дополнительно к основной терапии, назначенной врачом, и причем только по согласованию с последним. Кроме применения медикаментозной терапии, необходимо избегать прямого воздействия солнечных лучей, холодного ветра и низких температур воздуха.
Главными целями лечения дискоидной красной волчанки являются:
- остановка дальнейшего прогрессирования патологии;
- ограничение или предотвращение процессов формирования рубцов.
Основа лечения дискоидной красной волчанки — топические глюкокортикостероидные препараты в виде крема, мази (при локализации очагов на теле) или лосьона (для волосистых отделов головы), а также системные антималярийные средства в качестве моно- или комбинированной терапии. В случаях резистентности к последним применяются ретиноиды, хотя из-за большого числа побочных эффектов и быстрого развития рецидива после отмены к оптимальным препаратам их не относят.
Из топических глюкокортикостероидов рекомендуется применять при локализации очагов:
- на лице — средства низкой или средней активности. К ним относятся крем, мазь, гель или линимент флуоцинолона ацетонид ;
- на туловище и конечностях — препараты со средней активностью. Таковыми являются мазь с триамцинолоном или мазь и крем с бетаметазоном;
- на волосистых отделах головы и кистях — препараты, имеющие высокую активность (клобетазол в составе крема или мази).
В случае отсутствия эффекта возможно применение суспензии триамцинолона или раствора бетаметазона в виде инъекций в локализованные очаги. При отсутствии эффективности глюкокортикостероидов (препараты первой линии) назначаются средства второй линии, к которым относятся ингибиторы кальциневрина (мазь Такролимус и крем Пимекролимус).
Из противомалярийных препаратов для системной терапии дискоидной красной волчанки применяются гидроксихлорохин и хлорохин в виде таблеток для приема внутрь. К препаратам второй линии, применяемым в целях проведения системной терапии, относятся ацитретин и изотретиноин в капсулах.
В комплексную терапию также рекомендовано включать антиоксиданты (витамиин “E”), ангиопротекторы и корректоры процессов микроциркуляции (пентоксифиллин в таблетках и никотиновая кислота в виде инъекций).
Лечение дискоидной красной волчанки, как правило, осуществляется в амбулаторных условиях. При тяжелом и упорном течении дерматоза, а также в случае отсутствия эффектов от лечения дальнейшая терапия должна проводиться в специализированном стационаре.
Смотрите видео про красную волчанку, пути заражения, прогноз, последствия, продолжительность жизни:

ОСТАВИТЬ КОММЕНТАРИЙ