Простой и аллергический контактный дерматит – в чем разница, симптомы, диагностика и лечение заболевания
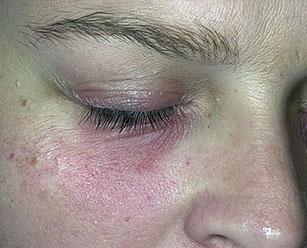 Термин «дерматит» состоит из греческого слова derma – кожа и приставки –it, которой обозначают воспалительный процесс. Контактным дерматитом называют заболевания кожи, связанные с воздействием на нее внешних факторов (температуры, излучения, раздражающих веществ, солей некоторых металлов). Заболевание не представляет угрозы для жизни, но доставляет человеку существенный дискомфорт, особенно если красные зудящие пятна располагаются на лице или руках. У детей дерматит встречается чаще, чем у взрослых, в силу возрастных особенностей кожи и функциональной незрелости иммунной системы.
Термин «дерматит» состоит из греческого слова derma – кожа и приставки –it, которой обозначают воспалительный процесс. Контактным дерматитом называют заболевания кожи, связанные с воздействием на нее внешних факторов (температуры, излучения, раздражающих веществ, солей некоторых металлов). Заболевание не представляет угрозы для жизни, но доставляет человеку существенный дискомфорт, особенно если красные зудящие пятна располагаются на лице или руках. У детей дерматит встречается чаще, чем у взрослых, в силу возрастных особенностей кожи и функциональной незрелости иммунной системы.
Что может послужить причиной?
К воспалению приводят физические, химические и биологические факторы внешней среды, которые непосредственно воздействуют на кожу. Например, при ношении украшений, причем даже из драгоценных металлов. Женщины часто контактируют с раздражителями в быту – различные моющие средства содержат щелочи и кислоты в довольно высоких концентрациях. Мужчины сталкиваются с ними при работе на производстве, обслуживании автомобиля, выполнении строительных работ. Дерматит может появиться на ногах после ходьбы босиком по траве, купании в водоемах.
Причины развития контактного дерматита можно разделить на две большие группы.
Облигатные – обладают одинаковым раздражающим свойством для кожи любого человека:
- кислоты;
- щелочи;
- трение, избыточное давление;
- высокие и низкие температуры;
- ядовитые растения – молочай, едкий лютик, крапива;
- ядовитые насекомые и животные (как правило, имеют яркую окраску) – некоторые виды гусениц, лягушек, медуз, рыб;
- ионизирующее излучение.
Факультативные – вызывают воспаление только при повышенной чувствительности кожи к ним:
- соли металлов (хрома, никеля);
- формалин;
- скипидар;
- лекарство для местного применения – синтомициновая мазь, тетрациклиновая мазь;
- стиральные порошки;
- косметические средства;
- растения – табак, алоэ, герань.
Какие изменения происходят в коже?
Патогенез контактного дерматита напрямую связан со строением кожи и механизмом развития воспалительной реакции в ее толще. Знание основных звеньев патогенеза позволяет понять, как лечить заболевание наиболее эффективно.
Кожа состоит из трех слоев:
- Эпидермис – самый поверхностный и тонкий. Он, в свою очередь, состоит из пяти слоев клеток. Нижний (базальный) слой образован делящимися клетками, за счет которых происходит постоянное обновление кожного покрова. Молодые клетки постепенно продвигаются к поверхности, отмирают и в итоге формируют пласт прочных кератиновых пластинок. Пластинки отшелушиваются с поверхности, унося с собой загрязнения и микроорганизмы. Полный цикл обновления эпидермиса составляет 21 день.
- Дерма – залегает непосредственно под эпидермисом, определяет эластичность, плотность и растяжимость кожи. Состоит из крупных белково-углеводных молекул, которые хорошо связывают и удерживают молекулы воды. Прочность этому слою придают коллагеновые и эластические волокна, расположенные среди внеклеточного матрикса. Клеточный компонент дермы представлен фибробластами – они синтезируют волокна и клетками иммунной системы, которые принимают непосредственное участие в развитии воспалительной и аллергической реакций.
- Гиподерма – подкожно-жировая клетчатка. В ней залегают кровеносные и лимфатические сосуды, которые питают все вышележащие слои кожи. Она богата жировой тканью и служит для удержания тепла в организме, амортизации ударов.
Каждая клетка состоит из цитоплазмы – гелеобразного вещества, в котором протекают все биохимические реакции и располагаются микроскопические органеллы. Снаружи живая клетка окружена пластичной липидной мембраной, ограничивающей ее от внеклеточного матрикса и соседних клеток. При повреждении кожи липидная мембрана рвется и цитоплазма с клеточными белками выходит за ее пределы. Некоторые из этих белков являются сигнальными – они связываются с поверхностью иммунных клеток и запускают механизм воспалительной реакции, проявляющийся контактным дерматитом.
Задействованные иммунные клетки выбрасывают в окружающее вещество гранулы гистамина и иных индукторов воспаления. Гистамин вызывает расширение кровеносных сосудов и увеличение проницаемости сосудистой стенки, что приводит к локальной гиперемии (покраснению) и отеку. Жидкость, поступающая в межклеточное вещество, отслаивает верхние слои эпидермиса с образованием пузырей, размер которых зависит от выраженности воспалительной реакции. Медиаторы воспаления воздействуют на чувствительные нервные окончания, из-за чего человек ощущает боль и жжение.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Длительное или мощное воздействие раздражающего фактора приводит к отмиранию большого количества клеток кожи и к образованию глубоких язв. Дефект затрагивает ростковый слой эпидермиса, поэтому заживление его происходит через рубцевание. Рубец состоит из грубоволокнистой прочной соединительной ткани, неспособной к растяжению. Она не содержит меланоцитов, поэтому рубцы не загорают на солнце и отличаются по цвету от нормальной кожи.
Этиология аллергического контактного дерматита
Несколько иначе протекает аллергический дерматит. К повреждению клеток приводит не сам аллерген, а реакция иммунной системы. Аллергическая реакция – это повышенная чувствительность лимфоцитов к какому-либо веществу, приводящая к избыточному иммунному ответу. Возникает она в результате наследственных дефектов, после перенесенных болезней, особенно грибковых и вирусных инфекций. Первый контакт с аллергеном клинически не проявляется, но иммунные клетки фиксируют его на своей поверхности и «запоминают». При последующей встрече с тем же самым веществом развивается реакция гиперчувствительности – выброс гистамина, который приводит к гиперемии, отеку, зуду, появлению пузырей.
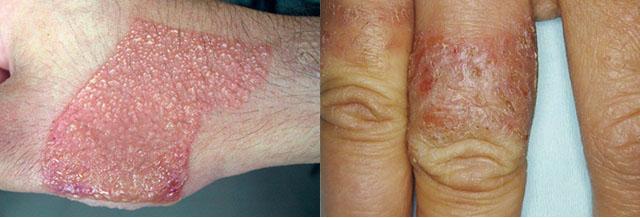
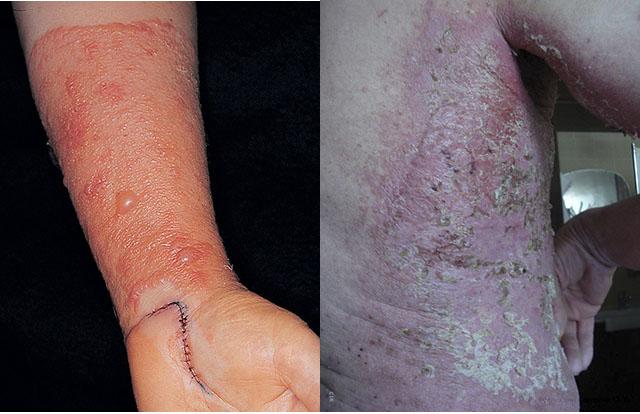
Контактный дерматит на руках
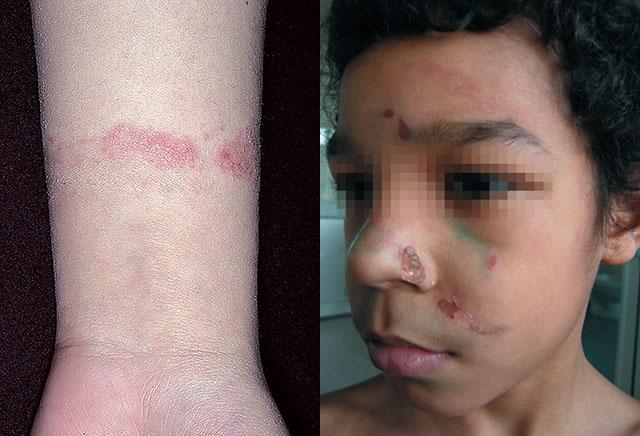
Простой контактный дерматит
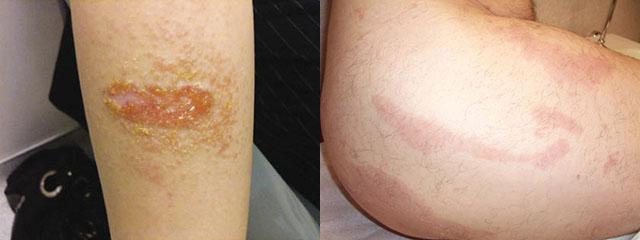
Как протекает заболевание?
Облигатные повреждающие факторы вызывают простой контактный дерматит, который связан с непосредственным повреждением кожного покрова. Наиболее коварны поражения щелочью, так как поначалу они развиваются исподволь, незаметно для человека. Небольшой участок воспаления легко просмотреть вплоть до появления глубокой язвы, которая впоследствии плохо заживает и с трудом поддается лечению.
При воздействии сильного раздражителя развивается острый контактный дерматит. Симптомы воспаления проявляются сразу или через несколько часов после контакта, выражены ярко. Такая форма протекает через несколько стадий:
- эритематозная – покраснение (гиперемия) и отек;
- везикулезная (буллезная) – на воспаленной коже образуются пузыри и пузырьки, заполненные жидкостью. После вскрытия на их месте остается корка или поверхностный мокнущий дефект – эрозия.
- некротическая – отмирание тканей, формирование язвы, заживает через образование атрофического рубца.
Внешние изменения сопровождаются неприятными субъективными ощущениями – зудом, болью, жжением.
Хронический контактный дерматит возникает вследствие длительного воздействия слабого раздражителя и протекает в течение нескольких месяцев или даже лет. Явные признаки воспаления (боль, отек, покраснение) отсутствуют. Кожа в месте контакта приобретает синюшно-багровую окраску, трескается, становится грубой или тонкой, как бумага.
В чем отличие контактного дерматита от аллергического?
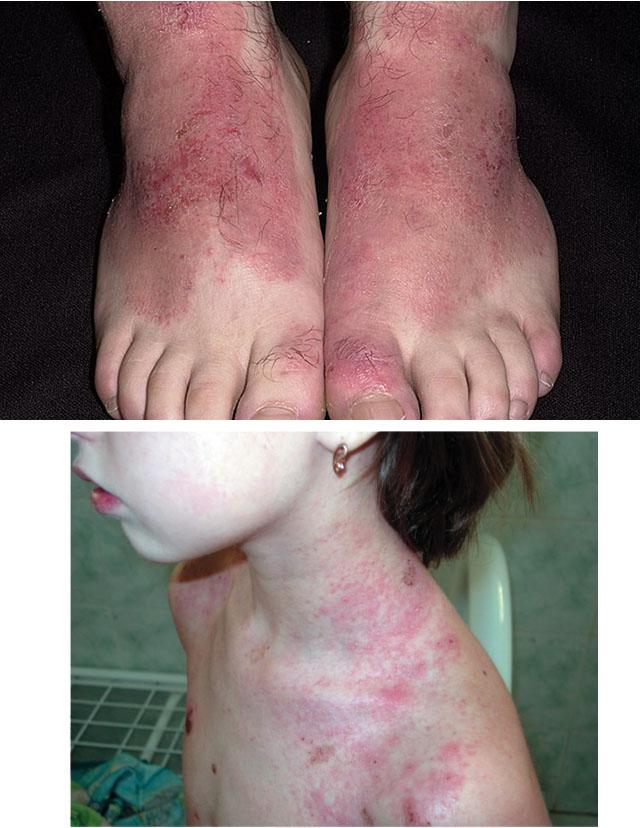
Аллергический контактный дерматит развивается под влиянием факультативных раздражителей, которые чаще всего по своей природе являются гаптенами. Что это означает? Гаптен – мелкая частица какого-либо вещества, которая при соединении с белками кожи запускает аллергическую реакцию. Симптомы аллергического дерматита развиваются не сразу, а в течение нескольких часов после контакта. Как правило, они представлены выраженным отеком, яркой гиперемией, сыпью по типу крапивницы. На воспаленной коже появляются мелкие пузырьки, заполненные жидкостью, после вскрытия которых остается мокнущая поверхность. Заживление поврежденной области происходит через образование корочек, на месте гиперемии длительное время сохраняется багровое или синюшное пятно.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
Отличием контактного дерматита от аллергического является степень распространенности поражения. Простой раздражительный дерматит четко соответствует площади контакта с повреждающим фактором и проявляется в первые часы после повреждения. Выраженность симптомов воспаления напрямую зависит от времени контакта и концентрации раздражителя. Аллергический же может распространяться гораздо шире. Например, после контакта с моющим средством возникает гиперемия и отек на руках, и сыпь по типу крапивницы на предплечьях и плечах. Развивается он не всегда сразу, возможен скрытый период до 15-ти суток. Время контакта и концентрация раздражителя не влияют на выраженность воспалительного процесса, она зависит лишь от силы иммунного ответа.
Аллергический дерматит
Как подтвердить диагноз?
Диагностика контактного дерматита в первую очередь основана на тщательном сборе анамнеза. Указание на четкую взаимосвязь между воздействием на кожу физических или химических факторов с последующим развитием клинической картины дерматита позволяет достоверно поставить диагноз без дальнейших исследований. Однако в ряде случаев врачу-дерматологу требуется оценить общий анализ крови, биохимический анализ крови для исключения иных возможных причин заболевания.
Отличить раздражительный контактный дерматит от аллергического позволяют кожные пробы. Доктор наносит на кожу предплечья неглубокие царапины, в которые затем добавляет по капле растворов различных аллергенов. За один сеанс исследуются 10-15 предполагаемых гаптенов. Учет реакции проводят через 20 минут. О положительной реакции говорят признаки воспаления (отек, гиперемия), об отрицательной – отсутствие каких-либо изменений.
Как вылечить дерматит?
Прежде чем лечить контактный дерматит необходимо выявить и устранить действие раздражающего фактора. При несоблюдении этого условия дальнейшее лечение малоэффективно и позволяет лишь добиться некоторого клинического улучшения. Занимается лечением врач-дерматолог. Как правило, он проводит его в амбулаторных условиях. Госпитализации подлежат люди с тяжелой распространенной формой дерматита, больные с декомпенсированными хроническими заболеваниями.
Изменить рацион питания придется при лечении аллергической формы болезни. Диета при контактном дерматите должна быть гипоаллергенной, с исключением:
- яркоокрашенных продуктов и напитков;
- красных и оранжевых овощей и фруктов, ягод;
- меда;
- шоколада;
- полуфабрикатов;
- красного вина;
- морепродуктов;
- копченостей;
- орехов.
При выраженном кожном зуде назначают антигистаминные препараты первого поколения – Цетиризин, Лоратадин, Хлоропирамин. Они блокируют биологические эффекты гистамина в тканях, уменьшают отечность и гиперемию. Препараты первого поколения также воздействуют на гистаминовые рецепторы головного мозга, оказывая седатирующий и снотворный эффекты, поэтому принимают их перед сном.
Основная терапия кожных болезней – это местные препараты, которые наносятся непосредственно на кожу. Мази для лечения контактного дерматита содержат мощный противовоспалительный компонент – глюкокортикостероиды (гормоны надпочечников). Они угнетают активность иммунной системы, стабилизируют мембраны тучных клеток, лимфоцитов, чем препятствуют выбросу гистамина и иных медиаторов воспаления. Под действием глюкокортикоидов уменьшается отек и гиперемия, исчезает зуд. Лечение в домашних условиях проводить глюкокортикоидными мазями опасно, так как передозировка приводит к атрофии кожи и присоединению бактериальной инфекции.
При тяжелом течении дерматита глюкокортикоиды вводят внутривенно или внутримышечно, назначают в виде таблеток. Беклометазон (Дипроспан) назначают по 1 мл внутримышечно 1 раз в 10 дней. Преднизолон в виде таблеток назначают в начальной дозе 2 мг/кг массы тела с постепенной отменой препарата.
Мокнущие эрозии, остающиеся после вскрытия пузырей, не рекомендуется обрабатывать мазью или кремом, так как в этом случае влага плохо испаряется с поверхности очага и его заживление замедляется. Их следует подсушивать холодными примочками с водным раствором танина или резорцина. Примочки делают следующим образом: в охлажденный раствор погружают несколько ватных дисков или марлевых салфеток, сложенных стопкой. Затем их слегка отжимают и прикладывают к очагу воспаления. Как только температура примочки сравняется с температурой кожи, ее снимают и вновь погружают в раствор. Таким образом проводят обработку по 10-15 мин 2-3 раза в день.
Лечение народными средствами эффективно при легкой форме контактного дерматита или в качестве дополнения к основной терапии. Подсушивающим и противовоспалительным эффектами обладают отвар коры дуба, крепкая чайная заварка, дегтярное мыло.
Эффективность проводимого лечения оценивают по следующим критериям:
- уменьшение отека;
- стихание зуда и жжения;
- подсыхание эрозий;
- обратное развитие высыпаний – они бледнеют и уменьшаются в размере.
Если в течение нескольких дней терапии улучшения не наступает, следует обратиться к квалифицированному специалисту, пройти дополнительное исследование или сменить препараты.

ОСТАВИТЬ КОММЕНТАРИЙ