Чем опасен грибовидный микоз — особенность лечения смертельного заболевания
Грибовидный микоз – редкий вид Т-клеточной лимфомы кожи. В первую очередь поражается кожный покров, после чего опухолевое поражение затрагивает внутренние органы. В классическом варианте развития патология проходит три стадии развития – эритематозную, бляшечную и опухолевую.
Согласно статистике, грибовидный микоз регистрируют у одного человека из 345 тысяч. Чаще болеют люди в возрасте от 40 до 60 лет. Истинные причины развития болезни пока не определены, но ученые предполагают, что в ее прогрессировании определенную роль играет генетика, хроническая антигенная стимуляция при персистирующей вирусной инфекции. Диагностика грибовидного микоза на ранней стадии развития затруднена, так как заболевание по клинике схоже с псориазом и экземой. Но выявление на эритематозной стадии очень важно, так как, если начать терапию своевременно, то можно значительно продлить жизнь пациента.
Методы классической гистологии в деле диагностики малоинформативны. Болезнь ассоциируется с хорошим прогнозом в большинстве случаев. Строго говоря, опухолью назвать указанную патологию нельзя. Суть заключается в трансформации Т-лимфоцитов, нарастающих явлениях клеточной атипии этих иммунных клеток.
На долю грибовидного микоза приходится до 1% всех неходжкинских лимфом, около половины всех новообразований лимфоцитарного генеза. В последнее десятилетие наблюдается тенденция к увеличению заболеваемости, что связано с гетерогенной группой факторов.
Лимфаденопатия имеет выраженные половозростные особенности и географическую детерминированность: так, большая часть заболевших — представители негроидной расы с темным цветом кожи (75% всех зафиксированных случаев), по Европе больных меньше, чем по странам США и Латинской Америки. Предполагается, что определенную роль в деле формирования рака играет климатический фактор. Лимфаденопатия считается самостоятельной нозологической единицей, имеет собственный шифр в международном классификаторе болезней: C84.0.
Согласно гистологии и профильным исследованиям, мужчины страдают от грибовидного микоза чаще женщин (соотношение почти 2 к 1). Средний возраст манифестации составляет 45-60 лет. Дети и подростки заболевают всего в 1% клинических ситуаций, малый возраст ассоциирован с неблагоприятным прогнозом, выраженностью симптомов.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Краткие анатомические и физиологические сведения
Грибовидный микоз определяется как Т-клеточная лимфома кожи. Процесс развивается в результате злокачественного перерождения иммунных клеток, Т-лимфоцитов, их бесконтрольной пролиферации и накопления в лимфатической системе организма, окружающих тканях. Указанного рода клетки формируются в тимусе человека (вилочковой железе), отвечают за адекватный иммунный ответ, активизируют деятельность моноцитов и иных защитных структур.
В науке и практике выделяют два типа лимфом — ходжкинские и неходжкинские. Первая разновидность встречается в разы реже, манифестирует в период от 20 до 30 лет, характеризуется однотипными чертами при проведении морфологической оценки, специфическими симптомами. Методы гистологии позволяет выявить в материале особые клетки Рид-Березовского-Штернберга. Это патогномоничный объективный признак лимфогранулематоза (другое название описываемого состояния). Лимфома Ходжкина имеет благоприятный прогноз.
Неходжкинские разновидности гетерогенны и представлены 30 видами опухолей (или чуть более, по разным оценкам). Различаются указанные патологии и прогнозом: лимфаденопатии неходжкинского происхождения излечиваются всего в четверти случаев.
Этиология лимфаденопатии (причины и факторы риска)
На данный момент ученые и практики не обладают достаточными сведениями для выявления механизма становления неоплазии. Клинические рекомендации при грибовидном микозе также определяют факторы становления проблемы по-разному. Если обобщить все сведения из профильных источников, вырисовывается следующий перечень возможных причин:
- Инфицирование вирусом лейкоза (или Т-лимфотропным вирусом). Агент представлен четырьмя типами. Вызывает злокачественные заболевания лимфатической системы человека.
- Наличие в анамнезе герпетического инфицирования (штамм восьмого типа, штамм четвертого типа или вирус Эпштейна-Барр).
- ВИЧ-инфекция. Многие научные источники указывают на корреляцию между вирусом иммунодефицита человека и повышенной вероятностью становления грибовидного микоза. Причина тому — ослабление иммунитета и снижение скорости специфической реакции организма на образование атипичных клеток.
- Воздействие на организм канцерогенных веществ. К таковым относятся некоторые гербициды, диоксин, иные вещества.
- Влияние ионизирующего излучения. В том числе при проведении радиотерапии у больных раком.
- Применение цитостатиков. Иначе говоря — химиотерапии, особенно препаратов платины.
- Снижение интенсивности работы иммунитета. Само по себе снижение защитных сил организма возможно по ряду причин: беременность, пиковые гормональные состояния у женщин (менопауза, менструальный цикл); пубертатный период; трансплантация с недавним приемом иммуносупрессоров; злоупотребление алкоголем, табакокурение, употребление наркотических веществ; частые острые респираторные вирусные инфекции; наличие очагов хронической инфекции; у детей — раннее отнятие от груди, перевод на искусственное вскармливание, позднее введение прикорма; злоупотребление антибиотиками, оральными контрацептивами.
- Заболевания аутоиммунного характера. «Сухой» синдром, красная волчанка, ревматоидный артрит.
- Генетические синдромы: Чедиаки-Хигаси, Клайнфельтера.
Определенную роль в развитии грибовидного микоза играет климатический фактор, окружающая среда, расовая принадлежность. Они же влияют на прогноз.
Наследственность и ее роль в деле развития болезни
Передается ли по наследству грибовидный микоз? Генетическим заболеванием патология не считается. Однако вероятно наследование генетических синдромов, названных выше, предрасположенности к аутоиммунным патологическим процессам, особенностей защитных сил организма. Сама по себе неоплазия не передается от родителей к детям. Но, если в роду был человек с диагнозом грибовидного микоза, возможно формирование опухоли в фенотипе потомства. Риски существуют, снизить их поможет скрининг, внимательное отношение к собственному здоровью.
Симптоматика
Под грибовидным микозом подразумевается классическая его разновидность (т.н. Алибера-Базена) с поступательным развитием болезни и типичной гистологией. Выделяют три стадии: эритематозную или пятнистую, формирование бляшек, формирование опухолей.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
Начальная стадия грибовидного микоза может длиться исподволь, годами, маскируясь под другие дерматологические патологии. Симптомы минимальны. Болезнь получила свое название за схожие клинические признаки с дерматомикозом. Даже гистология не дает исчерпывающих сведений об этиологии и типе заболевания. Требуется комплексная оценка всего организма.
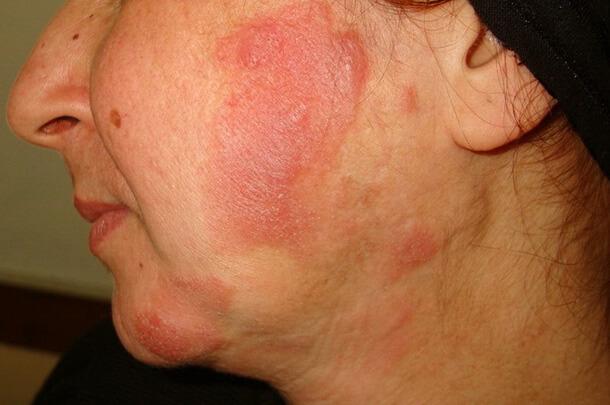
Эритематозная стадия
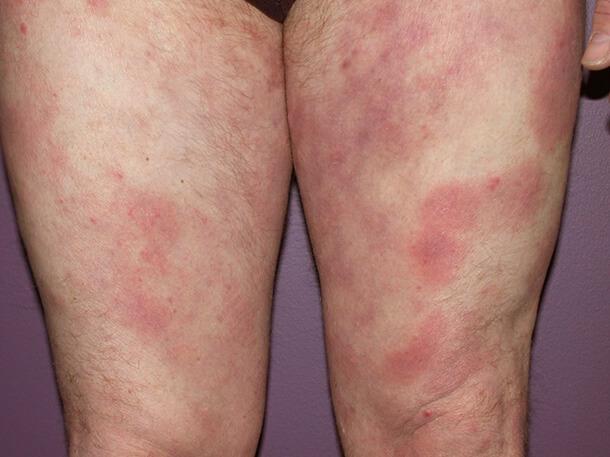
На первом этапе грибовидный микоз характеризуется образованием разного размера пятен, с ровными, четкими контурами. Появляются они на закрытых участках тела: ягодицах, бедрах, складках кожи, в том числе в паху. Наблюдается пигментация образований. Оттенок варьируется от коричневого до розового. На второй стадии образуются бляшки, схожие с псориатическими или экзематозными. Отличить патологии друг от друга непросто, тем более по симптомам.
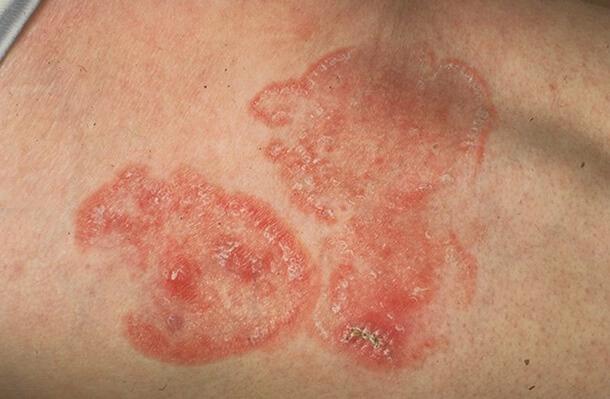
Бляшечная стадия
Финальный этап развития неходжкинской лимфомы рассматриваемого типа определяется ростом узелков или небольших опухолей в кожном покрове.
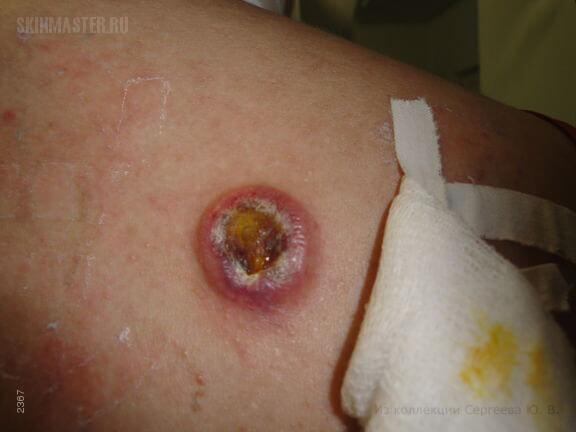
Опухолевая стадия (обезглавленный гриовидный микоз)
Фото взято с ресурса skinmaster.ru
Длительно текущие варианты сопряжены с повреждением внутренних органов и лимфатических узлов. Но первой страдает кожа.
Симптомы грибовидного микоза неспецифичны. Однако, в отличие от псориаза, экземы, не наблюдается зуда и жжения пораженных участков, за редкими исключениями, что может натолкнуть врача на правильные мысли относительно этиологии.
При вовлечении органов и систем, проявляются очаговые симптомы: со стороны печени, легких, селезенки.
Диагностика и стадирование
Единых клинических рекомендаций по диагностике грибовидного микоза не существует. Источники указывают на различные методики обследования больных, часто излишние с точки зрения своевременного выявления патологии. Критерии выделения неоплазии включают в себя комплексную оценку картины болезни и объективного состояния организма, анализ симптомов, гистологическое и иммунофенотипическое исследования.
Клинические обследования остаются на первом месте в деле раннего выявления грибовидного микоза. Оцениваются следующие факторы:
- Площадь покрытия бляшками, пятнами, узлами.
- Цвет сыпи, форма образований, их размер.
- Наличие или отсутствие зуда в патологических областях.
- Локализация высыпаний.
- Равномерность пигментации патогенных структур.
- Поведение отдельных очагов (часто одни — прогрессируют, другие — спонтанно регрессируют).
Гистологическая оценка требует подготовки к проведению. За 2 недели до забора образца из очага, отменяются любые наружные препараты, в том числе кортикостероидные мази, не допускается пероральный прием иммунодепрессантов. Для точности исследования показана биопсия сразу нескольких вовлеченных областей. При получении спорных или различных результатов назначается повторная биопсия спустя 2-4 недели.
Классические морфологические признаки грибовидного микоза: наличие в образце церебриформных клеток (свое название они получили за схожее внешне строение с церебральными структурами). Обнаружение большого количества лимфоцитов, нетипичное их расположение (в верхнем слое коже обнаруживаются крупные клетки, в глубоких слоях — меньших размеров, кроме того, лимфоциты выстраиваются цепочками по три и более).
Даже методы гистологии не способны дать точных ответов.
Дополнительно назначается ПЦР-диагностика. Это вспомогательный метод диагностики грибовидного микоза.
Профильной организацией онкологов был выработан четкий алгоритм обнаружения лимфом неходжкинсого типа на первых стадиях. Подходит представленная схема и для диагностики грибовидного микоза.
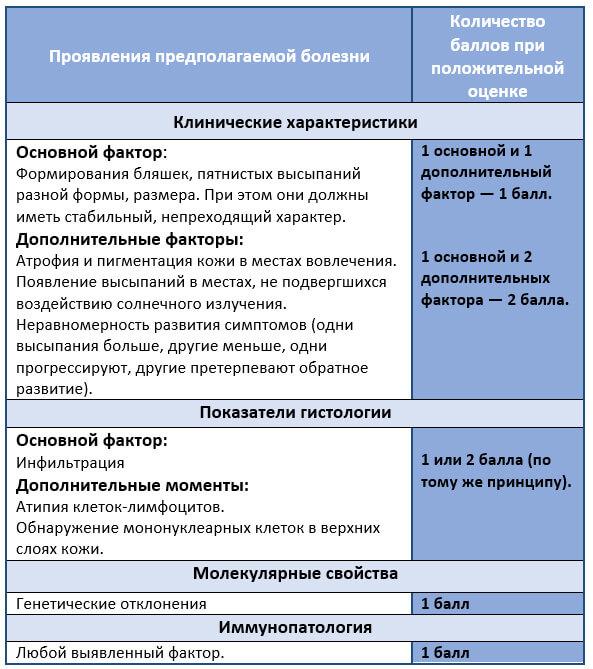
При итоговом количестве балов от 4 и выше выставляется диагноз грибовидного микоза. В спорных случаях показана верификация теми же методами (повторное исследование).
Стадии определяются локализацией грибовидного микоза, степенью поражения тканей, выраженностью симптомов:
Кожа:
- 1 — пятна покрывают до 10% дермального слоя;
- 2 — бляшки и высыпания покрывают более 10% дермы;
- 3 — образование крупных локальных очагов;
- 4 — сыпь распространяется экспансивно, охватывая больше 80% дермального слоя.
Лимфоузлы — стадия определяется гистологией, характеристиками биоптата из лимфатических узлов.
Органы и системы:
- 1 — не задействованы;
- 2 — минимальное вовлечение в процесс крови;
- 3 — в крови обнаруживается до 5% атипичных Т-лимфоцитов;
- 4 — число атипичных клеток более 5%.
В обязательном порядке показано физикальное исследование кожи, регионарных лимфатических узлов. Для оценки состояния легких проводится рентгенография. Также требуется УЗИ внутренних органов, КТ/МРТ предположительно вовлеченного участка, анализы крови (общий и биохимия по показаниям), ультразвуковое исследование лимфоузлов.
Диагностику грибовидного микоза ведет профильный специалист — гематоонколог. Первичный прием показан у дерматолога. Дифференциальная диагностика предполагает отграничение грибовидного микоза от дерматомикоза, псориаза, сифилиса, дерматита, лишая. Все решается в ходе комплексной оценки состояния организма.
Терапевтические мероприятия
Полное выздоровление наступает только в 25% клинически зафиксированных случаев, при условии своевременного лечения. Программа-минимум заключается в достижении стойкой частичной или полной ремиссии. Излечение — идеальный вариант.
Лечение грибовидного микоза комплексное, проводится с применением радиотерапии, химиотерапии. Консервативная методика является предпочтительной на ранних стадиях. Операции не проводятся ввиду генерализованного, системного характера патологии.
Меры первой и второй линии:
- Локальное облучение дермального слоя.
- Тотальное воздействие на кожу.
- Местное применение глюкокортикостероидных препаратов.
- Облучение областей ультрафиолетом.
- Применение ретиноидов, введение интерферона.
Лечение поздних стадий грибовидного микоза:
- Трансплантация стволовых клеток. У молодых людей с тяжелыми изменениями лимфатической системы при неэффективности иных методов терапии.
- Электронно-лучевое лечение.
- Применение химиопрепаратов.
Эффективность лечения грибовидного микоза определяется по критериям Всемирной Организации здравоохранения (ВОЗ): полная ремиссия, частичная ремиссия, стабилизация состояния, прогрессирование болезни, рецидив.
Конкретная тактика лечения определяется стадией, возрастом больного, динамикой процесса, степенью вовлеченности внутренних органов. Наблюдались случаи летального исхода от токсического воздействия после неправильно подобранной терапии (до 30% случаев у старшей возрастной группы).
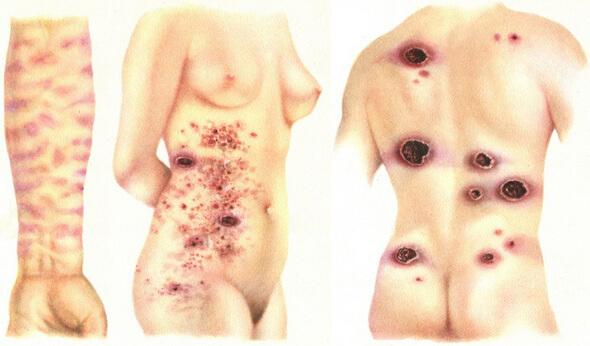
Стадии Т-клеточной лимфомы кожи
Прогноз
Прогноз при грибовидном микозе дает врач, исходя из представленных выше критериев: возраста (у молодых людей течение неходжкинских лимфом отличается крайней злокачественностью, прогноз неблагоприятный), общего состояния здоровья, стадии, наличия сопутствующих заболеваний (у ВИЧ-инфицированных, больных гепатитом исход хуже), результатов гистологии.
Медиана выживаемости (средние показатели) составляет 12 лет. Прогрессирование не наступает в течение долгого периода времени. Возможно полное выздоровление. При частичном вовлечении внутренних органов выживаемость резко падает и составляет 5 лет. Если задействованы печень, легкие, костный мозг, медиана определяется числом в 2.5-3 года, иногда меньше. У детей и подростков сроки варьируются от 2 до 5 лет (если проводится комплексное лечение). Процент полных излечений минимален.
Неблагоприятные прогностические факторы грибовидного микоза: толстые бляшки, нечувствительные к наружной терапии, высокая степень клеточной атипии Т-лимфоцитов, множественность узлов, значительная площадь высыпаний, существенные изменения картины крови с преобладанием злокачественных клеток.
Прогноз при условии своевременного обнаружения болезни на 1-2 стадиях благоприятный. Чем позже диагностируется грибовидный микоз, тем меньше вероятность положительного исхода и хуже прогноз.
Смотрите видео про грибовидный микоз:
Профилактика и дальнейшее ведение пациента после лечения
Специфических мер профилактики грибовидного микоза не существует, потому, как не до конца изучен механизм развития лимфомы. Единственное, что может сделать человек — отказаться от вредных привычек. Хорошей практикой станет регулярное посещение дерматолога для профилактического осмотра.
После лечение пациент в обязательном порядке посещает дерматолога и гематоонколога для скрининга и выявления рецидивов. На первых стадиях показано ежегодное прохождение рентгенографии органов грудной клетки, УЗИ, исследования кожи. На поздних — УЗИ лимфоузлов, пальпации кожи, КТ органов грудной клетки, малого таза, брюшной полости каждые полгода.
Смотрите видео Коломейцев О.А., об возможностях ведения пациентов с поздними стадиями грибовидного микоза:

ОСТАВИТЬ КОММЕНТАРИЙ