Как проявляется экзема — чем грозить запущенная форма болезни
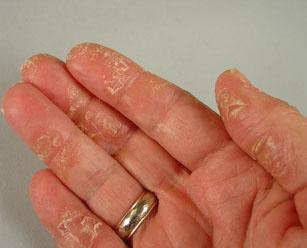
Экзема – хроническое воспалительное заболевание кожи. Имеет аллергическую природу. При его развитии на кожном покрове появляются полиморфные высыпания. Сначала образуются небольшие узелки, которые через время трансформируются в пузырьки с экссудатом. Далее они лопаются и образуются мокнущие эрозии, покрывающиеся корочками. Появление высыпаний сопровождается сильным зудом и жжением. Нередко экзема осложняется присоединением вторичной инфекции. План лечения заболевания разрабатывается в зависимости от его формы и течения. Справиться с симптомами патологии помогают кортикостероиды, физиотерапевтическое и местное лечение, а также экстракорпоральная гемокоррекция.
Экзема — распространенное кожное заболевание, которым страдает 2- 10%, а в индустриально развитых государствах до 20% населения трудоспособного возраста. В числе всех кожных заболеваний в клинической практике дерматологов эта болезнь встречается наиболее часто и составляет около 30-40%. Заразна ли экзема при таком широком распространении? Она не является следствием воздействия инфекционного возбудителя, а значит, нет и путей ее передачи от человека к человеку.
Что такое экзема и ее патогенез
Экзема — хроническое заболевание, обусловленное воспалительными процессами в эпидермисе и дерме и характеризующееся:
- большим числом разнообразных провоцирующих факторов;
- множеством вариантов сыпи, элементы которой одновременно находятся на различных стадиях своего развития;
- нередкой тенденцией к частым рецидивам и увеличению тяжести клинического течения;
- высокой устойчивостью к воздействию многих терапевтических методов.
В основе патогенеза (механизмы возникновения и развития) экземы лежат:
- Поливалентная сенсибилизация (реактивная восприимчивость) к аллергенным факторам. Она имеет преобладающее значение в развитии контактной и микробной форм экземы, что подтверждается положительными результатами проведения кожных аллергических проб. Кроме того, у таких людей выявляется относительная недостаточность иммунной системы, в результате чего возникает патологическая хроническая воспалительная реакция на микробные антигены.
- Повышенная чувствительность к центральным или/и периферическим нейрогенным раздражителям. Роль центральной нервной системы подтверждается симметричностью кожных поражений, зудом, возникновением рецидивов экземы после психологических нагрузок и эмоционального стресса, положительным эффектом после проведения сеансов гипнотерапии.
Возникновение или рецидив экземы после травмы или другого сильного механического, температурного или химического раздражения, в результате нарушений функции пищеварительной системы, печени, почек свидетельствует в пользу участия периферической и вегетативной нервной системы в механизмах развития заболевания. Эта связь реализуется по типу висцеро-кутанных рефлексов, то есть, по рефлекторной дуге, связывающей кожу со спинным мозгом и с внутренними органами (раздражение внутренних органов сопровождается кожной реакцией). - Наследственная предрасположенность: перечисленные в первом и во втором пунктах факторы не у всех людей приводят к ответной реакции организма по типу развития экземы.
Классификация экземы и ее гистологическая структура
Несмотря на то, что экзема известна давно и диагностика не вызывает затруднений, до сих пор нет четкого представления об этиологии (причины и условия) ее возникновения и нет достаточно эффективных методов полного излечения. По этой причине классификация не может основываться на этиологическом факторе.
Классификация
Российские дерматовенерологи в практической деятельности придерживаются классификации, базирующейся на особенностях патогенеза и клинических проявлений патологии и в соответствии с которой различают следующие формы экземы:
- Идиопатическая (при отсутствии видимых объективных факторов, ее спровоцировавших), или истинная, и дисгидротическая как ее разновидность.
- Микробная экзема и ее разновидность — монетовидная (нумулярная) форма.
- Детская.
- Себорейная.
- Профессиональная экзема, которую некоторые специалисты считают более правильным называть контактной.
- Посттравматическая (в отдельную форму выделяется не всеми дерматологами).
Однако детская экзема, характерная возрастным развитием и сопровождающаяся мучительным, выраженным зудом, протекает без образования одного из основных симптомов экземы — серозных «колодцев». Отсутствует этот симптом и у себорейной формы заболевания, протекающей на фоне себореи и обусловленной дрожжеподобным овальным грибком (Pityrosporumovale). Поэтому большинство специалистов относят детскую и себорейную формы к атопическому и себорейному дерматитам, не к экземе.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Но общепринятой классификации не существует, что связано в основном с предположением об отсутствии какой-либо одной причины экземы и признании ее полиэтиологичности, то есть многопричинности.
В зависимости от течения различают следующие стадии экземы:
- острую, которая длится в течение 2 месяцев;
- подострую — более «мягкое», но затяжное течение длительностью до полугода;
- хроническую, протекающую с рецидивами и ремиссиями неопределенно длительное время.
От характера течения и формы заболевания во многом зависит решение вопроса о том, как лечить экзему, то есть выбор лекарственных препаратов и интенсивность воздействия.
Общая для всех форм экземы гистологическая картина
Несмотря на различие форм экземы, срезы тканей пораженного участка под микроскопом имеют однотипную структуру, которая зависит только от остроты заболевания.
Острая стадия характеризуется межклеточным и внутриклеточным отеком как признак интенсивного воспалительного процесса. Это выражается в наличии в сохранившихся участках ткани гнезд паракератоза (нарушение ороговения клеток эпидермиса) и лейкоцитарных скоплений. В эпидерме отмечаются утолщение рогового слоя (акантоз), межклеточный и внутриклеточный отек. Скопление серозной жидкости между клеток местами разрывает тонкие клеточные соединения, что приводит к формированию заполненных серозной жидкостью полостей, и ткань приобретает сходство с наполненной водой губкой (спонгиоз).
В результате внутриклеточных дистрофических процессов в клетках возникают вакуоли (пространство), заполненные распавшимися клеточными структурами. Постепенно вакуоли увеличиваются и заполняют все внутриклеточное пространство. Такие клетки вначале определяются под микроскопом в виде скоплений. Они сливаются и образуют очень мелкие пузырьки, заполненные клеточными структурами, а также гистиоцитами и форменными элементами клетками крови — лимфоцитами, нейтрофилами, эозинофилами.
Увеличиваясь, пузырьки становятся уже видимыми глазом. Они вскрываются, образуя так называемые «серозные колодцы». Лимфатические и кровеносные сосуды этих участков расширены, ткань вокруг них отечна (периваскулярный отек). Через стенки сосудов дополнительно пропотевает жидкость с форменными элементами крови. В пограничной между эпидермисом и дермой плотной пластинке возникают дефекты, через которые серозная жидкость в большом количестве усиленно поступает из отечной дермы в эпидермальный слой (экзоцитоз) и далее — через межклеточные пространства эпидермиса в «серозные колодцы», что отмечается как мокнутие пораженных участков кожной поверхности.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
Подострая стадия экземы характерна снижением интенсивности воспалительного процесса — уменьшаются число расширенных сосудов и периваскулярный отек, еще остаются единичные пузырьки, отек дермы и экзоцитоз сохраняются, но они менее выражены. Акантоз приобретает более четкие очертания, а паракератоз на пораженном участке становится диффузным (распространенным).
Хроническая стадия экземы сопровождается еще более значительным уменьшением периваскулярного отека, числа гистиоцитов и форменных элементов крови в дерме, выраженным акантозом в эпидермисе, повышенным клеточным делением на фоне участков паракератоза, наличием небольших спонгиозных зон. Кроме того, отмечается наличие избыточного числа капилляров и артериол с утолщенными стенками.
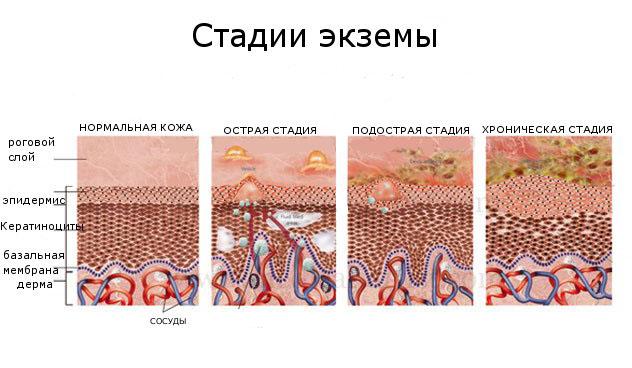
Итак, для всех вариантов и стадий экземы присущи с различной выраженностью следующие гистологические признаки:
- «серозные колодцы»;
- инфильтаты вокруг мелких сосудов;
- отечность дермы и эпидермального слоя;
- паракератоз, спонгиоз и акантоз.
Идиопатическая форма
Симптомы экземы
Основной особенностью этой наиболее распространенной формы экземы является отсутствие клинически определяемых патогенетических компонентов. Обычно можно установить только провоцирующие факторы. Экзематозные очаги могут быть множественными и единичными, даже одиночными.
Они локализуются на любых участках кожных покровов и имеют различные размеры, иногда поражают значительные по площади участки.
Острая стадия идиопатической экземы
Клиническая картина является отражением стадийности процесса. Острая стадия идиопатической экземы, в свою очередь, также условно подразделяется на стадии:
- Эритематозную, начинающуюся с появления розовато-красных пятен. Их количество и размеры быстро увеличиваются, они сливаются между собой, образуя распространенное, умеренно отечное, интенсивное покраснение (эритема) воспалительного характера, которое незначительно возвышается над поверхностью кожи.
- Папулезную — в области эритематозного пятна и вокруг него возникают мелкие, отечные, тестоватой консистенции и розоватой окраски узелки (папулы).
- Везикулезную — это стадия трансформации папулезной сыпи в везикулезную. Папулы заполняются прозрачной стерильной серозной жидкостью и превращаются в пузырьки. Последние вскрываются, обнажая ярко-красную эрозивную поверхность.
- Стадию мокнутия. Эрозии названы экзематозными «серозными колодцами», поскольку из них происходит постоянное выделение серозной жидкости. Постепенно «серозные колодцы» сливаются. Оставаясь обособленными, что заметно при внимательном визуальном осмотре, они, в то же время, объединяются в ярко-красные очаги без рогового эпителиального слоя. Основание очагов приподнято за счет отечности и не имеет четких очертаний. Из самих очагов интенсивно и обильно выделяется серозная жидкость, пропитывающая белье и повязки.
- Крустозную, характеризующуюся угасанием воспаления, прекращением формирования новых везикулезных элементов, подсыханием мокнущей поверхности очагов и образованием желтоватых полупрозрачных тонких корок, в которые также трансформируются и сохранившиеся пузырьки. Если присоединяется стафилококковая инфекция и появляется гнойная примесь и кровь, корки становятся мутными с соответственно желтой или бурой окраской.
- Сквамозную, или чешуйчатую. Постепенно эпителиальный роговой слой под корками восстанавливается, а последние отпадают. Очаги приобретают синюшно-розовый цвет, их поверхность покрыта отрубевидными мелкими шелушащимися чешуйками. В дальнейшем происходят прекращение шелушения и восстановление нормальной окраски поверхности кожи, что говорит об окончательном завершении острой стадии и наступлении ремиссии.
Это описание носит схематичный характер. Динамическое развитие (эволюция) от начальной эритемы до корок и чешуек и наличие элементов на разных стадиях развития на одной экзематозной площади носит название «эволюционный полиморфизм». То есть в границах всего очага в целом нет четкой последовательности стадий. Они наслаиваются одна на другую: на отечной эритематозной поверхности очага одновременно сосуществуют «серозные колодцы», папулезные и везикулезные высыпания, корки, шелушение и очищенные зоны.
Все стадии эритемы, кроме 4-й, сопровождаются незначительным или умеренным зудом и чувством жжения. При 4-й стадии происходит отторжение роговых слоев, а иногда и частично зернистого. Поэтому чувство зуда в период мокнутия сменяется болезненностью.
Присоединение стафилококковой или стрептококковой инфекции является нередким осложнением, приводящим к нагноению и формированию массивных гнойных желтоватых корок.
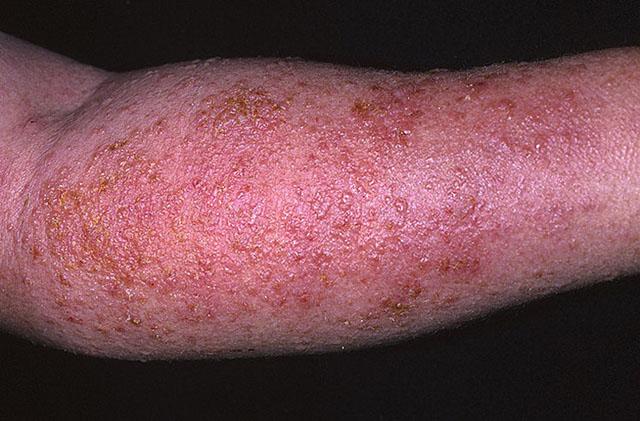
Острая форма
Кроме того, течение острого процесса может иметь абортивный (прерванный) характер, то есть происходить непоследовательно, минуя одну, две и больше стадий. Например, стадия эритемы может сразу переходить в чешуйчатую. Стадия остроты течения, в зависимости от которой выбираются препараты для лечения экземы, определяется по преобладанию в очагах тех или иных элементов.
Подострая стадия
Острая экзема крайне редко заканчивается полным выздоровлением. Как правило, в течение 1,5 – 2-х месяцев она трансформируется в подострую. Контуры очагов приобретают отчетливость, мокнутие и отечность незначительны или совсем отсутствуют, розовато–синюшная окраска утрачивает яркость. На поверхности очагов появляется различной степени выраженности кожный рисунок, сохраняются немногочисленные элементы (корки, везикулы и папулы).
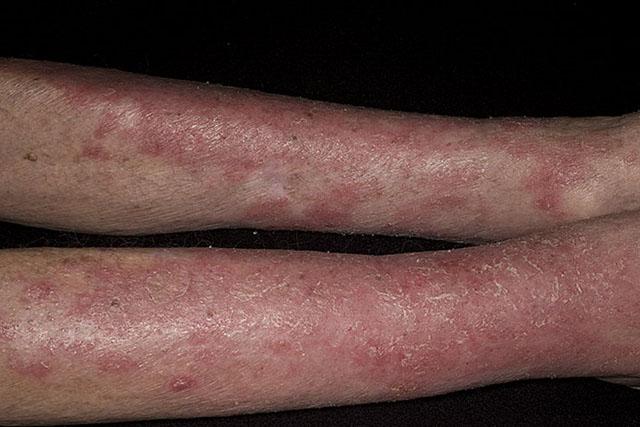
Подострая форма
Хроническая стадия
В течение в среднем полугода подострая стадия переходит в хроническую с неопределенно длительным течением. Иногда она возникает незаметно, минуя острую и подострую фазы развития. Для ее очагов свойственны:
- четкость очертаний и плотность очага при прощупывании;
- синюшность (синеватый цвет) со светло-розовым оттенком;
- неправдоподобный кожный рисунок поверхности очага;
- отсутствие мокнутия и отечности;
- наличие отдельных групп везикулезных и папулезных элементов, кровянистых корок и мелкопластинчатых чешуек.
При всех стадиях, острой, подострой или хронической, вблизи или в отдалении от уже имеющихся очагов могут появляться новые. Как хронический, так и подострый периоды экземы протекают с фазами ремиссий и рецидивов. Симптоматика обострений такая же, как и при острой стадии.
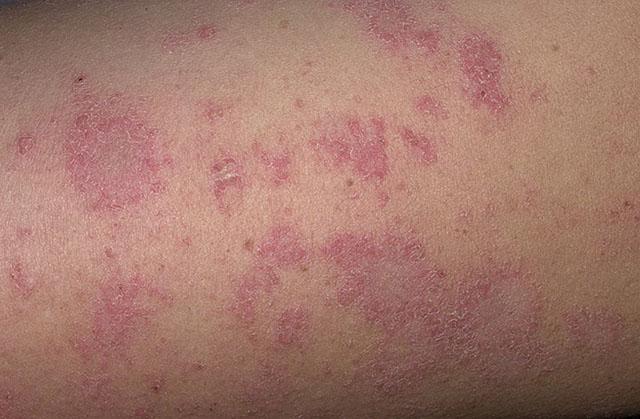
Хроническая форма экземы
Дисгидротическая экзема
Она характерна локализацией очагов только в области ладоней и подошвенной поверхности стоп. Особенности ее симптоматики обусловлены значительно большей, по сравнению с остальными участками тела, толщиной эпидермальных слоев, особенно рогового. К клиническим особенностям дисгидротической экземы относятся:
- Слабо выраженная эритема.
- Значительные размеры везикул (до 4-5 мм), имеющих плотную покрышку.
- Группировка везикулезных элементов с образованием небольших очагов.
- Слияние пузырьков в единые полости с множественными камерами.
- «Воротничок» рогового слоя вокруг экзематозного очага.
Микробная форма
Она возникает в результате повышения реактивной чувствительности тканей и клеток к микробному антигену и развивается обычно на тех участках, которые были поражены гнойной инфекцией, особенно стрептодермией диффузного характера. В отличие от истинной, очаги микробной экземы асимметричны и локализуются преимущественно в области голеней, стоп, за ушной раковиной, под молочной железой и вокруг сосков.
Очертания очагов крупнофестончатые или округлые, четко отграничены от здоровой кожи. Границы окаймлены отслаивающимся роговым слоем в виде «воротничка», на периферии которого часто бывает заметен розовый ободок. Пластинчатые корки бурого, желто-зеленоватого или желтого цвета покрывают очаги частично или полностью. После их удаления (или на свободных от них местах) открывается мокнущая синюшно-розовая поверхность с экзематозными «колодцами», из которых по каплям выделяется серозная жидкость (влажный тип микробной экземы).
В некоторых случаях на поверхности или рядом с очагами располагаются мелкие пузырьки и воспаленные волосяные фолликулы (фолликулит). В случаях длительного течения экземы отделение серозной жидкости прекращается, поверхность становится сухой, блестящей и застойно-синюшной с крупными, легко слущивающимися чешуйками, единичными везикулами и экзематозными «колодцами» (сухой тип микробной экземы).
Нумулярная форма экземы развивается при наличии отдаленных хронических очагов инфекции — при хроническом тонзиллите, хронических риносинуситах, гранулеме зуба, хроническом отите и т. д. Эта форма отличается правильными округлыми очертаниями очагов в диаметре до 15-30 мм, реже — больше. Очаги с капельным мокнутием и красновато-синюшной окраской немного возвышаются над окружающей поверхностью. Стадии процесса те же.
Профессиональная, или контактная экзема
Эта форма экземы развивается как следующий этап дерматита аллергического происхождения. Фактором риска в этом случае является длительный контакт с химическими производственными или бытовыми сенсибилизаторами. Преимущественная локализация очагов — области лица и шеи, тыльной поверхности кистей, области предплечий и наружных половых органов, околоректальных зон.
Характер очагов — выраженная отечность, яркая эритема и большое число везикулезных элементов. Отличия от идиопатической формы экземы:
- меньшая выраженность эволюционного полиморфизма элементов;
- быстрое «затухание» процесса при отсутствии химического антигена;
- отсутствие самостоятельных рецидивов при устранении раздражителя.
В результате длительного течения контактная форма переходит в истинную.
Посттравматическая форма
Это достаточно редкая форма экземы, в которой некоторые авторы выделяют 3 варианта:
- развитие на подвергшемся механическому повреждению участке кожи; это может быть как изолированная реакция именно на повреждение, а может представлять собой изоморфную реакцию неясной природы на провоцирующий фактор (феномен Кебнера), независимо от его характера — татуировка, порезы, поверхностное повреждение эпидермиса, укус насекомых или животных, ожоговая травма; изоморфная реакция обычно развивается через несколько недель после механического раздражения.
- экзема в зоне постампутационной культи.
- экзематозный очаг в области посттравматического утолщения нерва (неврома).
Симптоматика этой формы экземы аналогична идиопатической.
Таким образом, для всех форм экземы общими признаками являются:
- Экзоцитоз и серозные «колодцы».
- Эволюционный полиморфизм.
- Почти постоянный невыраженный зуд пораженной зоны.
Лечение экземы
Терапия экземы включает в себя:
- Ограничение или полное исключение водных процедур в области пораженных участков, особенно при распространенных вариантах заболевания.
- Диетическое питание, особенно при истинной экземе. Продукты должны быть неаллергенными и с низким содержанием углеводов, жиров, а в некоторых случаях и животных белков в виде мяса, с отсутствием острых и экстрактивных веществ, а также пряностей. Необходимо употребление растительных белков, молочных продуктов, фруктов и овощей, богатых содержанием витаминов и микроэлементов. Следует обратить внимание на продукты, при употреблении которых началось заболевание. Иногда рекомендуется гипоаллергенная диета.
- Патогенетическую терапию.
- Физиотерапевтические процедуры — применение гелий-неонового лазера на очаги поражения, локальное и общее дозированное ультрафиолетовое облучение, селективное фототерапевтическое воздействие. При всех стадиях эффективным является использование озоновой терапии. При локализации на стопах и кистях, особенно при дисгидротической экземе, она применяется местно, при распространенных вариантах — системно, то есть внутривенно вводится озонированный физиологический раствор.
- Бальнеоталассотерапию и курортное лечение, особенно в летний период. Наиболее эффективные результаты отмечаются после лечения на Мертвом море или на побережье Черного или Средиземного моря.
- Нормализацию сна, режима труда и отдыха, ограничение физических и, по возможности, психологических нагрузок.
Патогенетическая терапия
С целью воздействия на механизмы заболевания используются препараты для лечения экземы местного и общего воздействия.
Местная терапия имеет особое значение на всех стадиях. В период обильного мокнутия назначаются примочки с растворами антисептиков или влажные, постепенно высыхающие повязки, смоченные в таких же растворах — 1-2% раствор борной кислоты, раствор фурацилина, диоксидин, метиленовый синий, хлоргексидин, марганцовокислый калий (1 гр. на 5 л воды), 2% раствор борной кислоты.
В случае не очень выраженного, но упорного мокнутия или при стихании воспалительных процессов используются вяжущие растворы — буровская жидкость, свинцовая вода, борная кислота с этиловым спиртом и свинцовой водой («гулярдова вода»), снимающая также зуд, резорцин (1-2%) или ляпис (азотнокислое серебро 0,25-0,1%). Два последних препарата обладают и бактерицидным эффектом.
Во время угасания мокнутия, а также при хроническом течении в периоды ремиссии назначаются мази, кремы и лосьоны (1 раз в день) с содержанием кортикостероидных гормонов: Целестодерм “B” (крем и мазь), Элоком (крем, мазь и лосьон), Преднизолоновая и Гидрокортизоновая мазь и др. Они используются в течение 1,5-2-х месяцев.
В последние 2-3 недели для предотвращения нагноения рекомендуется переход на гормональные препараты, в составе которых содержатся противомикробные компоненты, например, Тридерм (бетаметазон с клотримазолом и гентамицином), Дипросалик (бетаметазон с салициловой кислотой) и др. Использование соответствующих лекарственных форм (лосьона, мази или крема) зависит от стадии воспаления.
При наличии сухих корок и обильных чешуек, а также при дисгидротических формах экземы особенно эффективно применение крема и мази Элоком – C и Дипросалик.
При контактной форме псориаза необходимо, самое главное, устранение источника местной сенсибилизации, а при посттравматической, которая обусловлена постампутационной или посттравматической невромой показано хирургическое лечение.
Общая терапия заключается в применении препаратов системного воздействия:
- антигистаминных средств, обладающих противоаллергическим и противозудным эффектами;
- детоксикантов (Гемодез внутривенно) и сорбентов — Полифепан, Энтеросан, Полисорб и др.;
- иммуномодуляторов;
- аскорбиновой кислоты в острой стадии, в последующих стадиях возможно добавление, но с осторожностью, других витаминов;
- седативных и снотворных средств, транквилизаторов и антидепрессантов;
- при упорном течении и распространенных вариантах — прием внутрь и введение внутримышечно глюкокортикоидных препаратов (Преднизолон, Дексаметазон, Метипред, Дипроспан).
Большое внимание уделяется нормализации функции желудочно-кишечного тракта и коррекции гормонального статуса, санации источников хронической инфекции в организме.
Терапевтическое воздействие должно быть индивидуальным, направленным на все звенья патогенетической цепи и с учетом стадий при любой форме заболевания.
Профилактика
Полностью избавиться от симптомов экземы пока невозможно. Но в силах человека снизить частоту рецидивов и уменьшить выраженность симптомов. Для этого необходимо придерживаться следующих рекомендаций по профилактике:
- Соблюдать личную гигиену. За кожей человеку необходимо правильно ухаживать. В периоды обострений ей нужно дополнительное увлажнение. Для этого используются кремы и мази, которые рекомендует врач. Также в это время следует сократить количество водных процедур или и вовсе их исключить.
- Высыпания можно обрабатывать отварами на основе трав – ромашки, коры дуба.
- Во время обострений не посещать баню или сауну.
- Соблюдать режим дня.
- Избегать стрессов и нервных перенапряжений.
- Вовремя лечить сопутствующие патологии (любого характера).
- Соблюдать диету. Пациентам с экземой необходимо меньше есть жареных, копченых и соленых блюд. В рационе питания должны преобладать фрукты и овощи, кисломолочные продукты.
- Избавиться от вредных привычек.
- Регулярно посещать дерматолога для профилактических осмотров.
- Минимизировать контакты с химическими веществами (в том числе и с бытовой химией).
- Нежелательно держать дома животных и цветущие растения.
- Регулярно проводить в комнате влажную уборку.
При первых признаках прогрессирования заболевания обращайтесь сразу к врачу. Самолечением в домашних условиях заниматься не стоит. Это может только усугубить течение экземы.
Экзема – неприятное дерматологическое заболевание, которое может существенно ухудшить качество жизни человека. Но если придерживаться всех рекомендаций врача и советов по профилактике, то можно продлить ремиссию и сократить количество рецидивов. Своевременное обращение к врачу и назначение правильного плана лечения поможет минимизировать неприятные симптомы и улучшить общее состояние.
Сталкивались ли вы с экземой? Как справляетесь с симптомами это болезни? Поделитесь своим опытом в комментариях.
Дополнительно о заболевании можно узнать из видео:

20.08.2016
Маришка:
Что-то тут ни одного комментария нет… буду первой значит) статья мне понравилась, правда не вся суть лечения раскрыта, про негормональные крема не увидела тут информации. У меня экзема контактная, перешла в эту стадию из дерматита. Все из-за работы мойщицей посуды в столовой. Проработала там в юные годы лет 5, потом после окончания университета пошла по специальности, но болячка уже никуда не хотела уходить. Лечусь стандартно: гормоны+ негоромнальный крем+ антигистаминное+ уколы витамина б+ диета. И всю жизнь так. Про негормональный крем хочу сказать,что карталин всегда выручал, а года 1,5 назад совсем перестал помогать, по совету врача заменила на лостерин. тоже очень даже неплохой крем, с болячками и зудом от них справляется и то хорошо.