Как действовать при экзематозном дерматите: симптомы и лечение заболевания
Экзематозный дерматит – воспалительное дерматологическое заболевание, развивающееся при длительном воздействии аллергенов. Чаще всего поражаются руки и другие открытые участки тела. Признаки патологии схожи с классическим вариантом течения экземы. Впервые симптомы проявляются через 10-14 дней после контакта с аллергическим веществом. Характерные признаки экзематозного дерматита – покраснение кожи, появление на ней пузырьков с экссудатом, жжение и зуд в местах поражения. После того, как пузырьки лопаются, остаются мокнущие эрозии. Так как симптоматика схожа с многими другими дерматологическими заболеваниями, проводить самодиагностику и самолечение нельзя. Необходимо при первых признаках обратиться к дерматологу или аллергологу.
Подобное воспаление кожи – не простая аллергия, когда с прекращением воздействия провоцирующего фактора исчезнет и сыпь. При экзематозном дерматите – на руках ли он развился, на ногах или в другой локализации – аллергенами становятся белки собственной кожи, после их контакта с химическим средством, украшением и т. д. Чтобы не допустить хронизации процесса, нужно своевременное и грамотное лечение.
Причины возникновения
Экзематозный дерматит возникает у людей, входящих в группу риска:
- имеющих врожденную предрасположенность;
- живущих в неблагоприятной экологической обстановке, или работающих на вредных производствах;
- больных хроническими заболеваниями желудочно-кишечного тракта;
- страдающих поллинозом или бронхиальной астмой.
Предрасполагают к развитию заболевания источники инфекции в организме (кариозные зубы, хронический гайморит или тонзиллит), нарушения работы органов внутренней секреции.
Непосредственная причина экзематозного дерматита – контакт человека из группы риска с одним из следующих нетоксичных и неаллергенных веществ:
- украшениями или часами из хрома, никеля, цинка или сплавов, содержащих этот металл;
- магнитами, сверляще-режущим инструментом, содержащими кобальт;
- зубными протезами – съемными или несъемными;
- брекетами;
- местными лекарственными средствами: гелями, мазями, кремами, лосьонами, особенно когда в основе имеется ланолин, антибиотики (гентамицин, стрептомицин, бацитрацин, канамицин);
- средствами бытовой химии, косметики, порошкообразными или жидкими материалами, применяющимися на производстве;
- изделиями из резины, дренажами, медицинскими перчатками;
- клеем;
- пластиком;
- строительными материалами;
- если металлические застежки (на джинсах, обуви) прилегают непосредственно к телу.
Характерная сыпь локализуется в месте контакта с раздражителем. Так, экзематозный дерматит кожи век возникает в ответ на использование глазных капель, гелей, мазей или определенный вид декоративной косметики (туши, теней, подводки). Заболевание может возникнуть после проведения электрофореза и бромэлектросна, приема противовирусных препаратов.
Участки поражения на нижних конечностях свидетельствуют о неправильном подборе моющего средства, которым стираются брюки/носки/колготы, или реакции организма на металлические заклепки, присутствующие на брюках, обуви. Если же описанные ниже симптомы появились на руках, это можно объяснить ношением украшений, часов, перчаток, использованием кремов для рук, моющих, чистящих или производственных средств.
В основе заболевания – особый ответ иммунных клеток, называемый реакцией гиперчувствительностью замедленного типа. Она возникает не при первом контакте аллергена с кожей, а при повторном. Развивается такая реакция не раньше, чем через 24-48 часов (чаще – через 10-14 дней) после этого, когда вещество, контактирующее с кожей, способно связаться с белками ее собственных клеток. В результате образуется новая субстанция, которую организм воспринимает как чужеродную. Иммунные клетки, которые находятся в коже, сообщают о чужеродном агенте лимфоцитам, последние выбрасывают особые вещества в кровь, которые и способствуют возникновению специфической сыпи.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
В скорости развития иммунного ответа и заключается отличие экзематозного дерматита от экзематозной формы атопического дерматита. Последняя развивается в те же сутки, в которые произошел повторный контакт с чужеродным белком. В ее основе – выделение иммуноглобулина E, тогда как при рассматриваемом заболевании этого не происходит. Экзематозный дерматит развивается только на той поверхности, где и произошел контакт с металлом или химическим нетоксичным веществом, проявления же атопии можно обнаружить в отдаленных от контактировавшей поверхности областях. Так, это может быть определенная пища, которая попала в желудочно-кишечный тракт, а вызвала появление сыпи на щеках.
Клиническая картина
Экзематозный дерматит может иметь разное течение: острое, подострое и хроническое.
В первом случае кожа в месте контакта с вызвавшим реакцию веществом становится припухлой, отечной, на ней появляются красные пятна и пузыри. Воспаленный участок более горячий на ощупь, по площади она больше зоны контакта с аллергеном, а поражения чаще всего симметричные. Первым признаком заболевания может быть сухость кожи на отдельном участке рук, туловища, век или нижних конечностей.
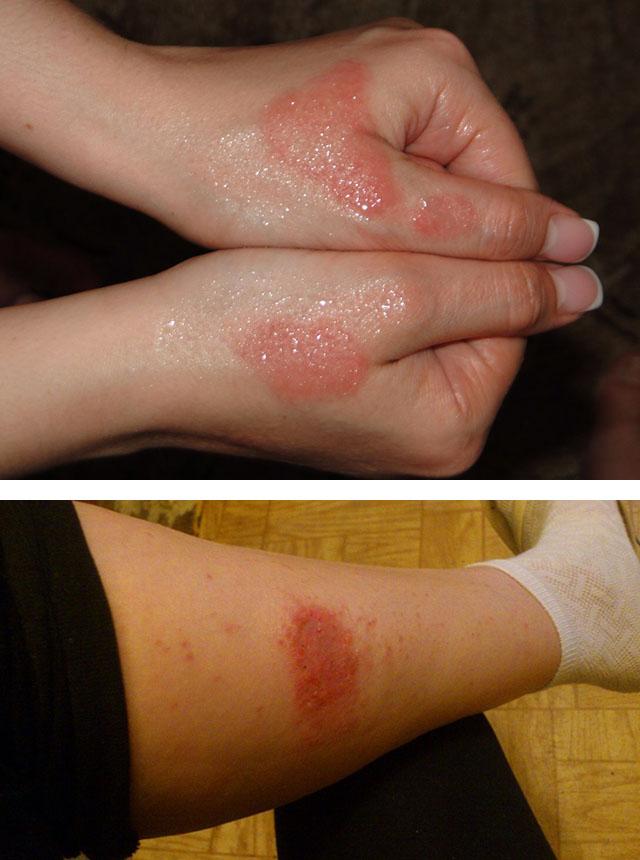
Если болезнь переходит в подострую стадию, пузырьки лопаются, на их месте остается мокнущая поверхность, которая постепенно покрывается корочками.
Если на острой и подострой стадии аллергический процесс не остановить, развивается хронический экзематозный дерматит. В этом случае воспаление может возникнуть, если контакт с раздражителем прекращен, но более никаких мер не принято. При этом кожа становится сухой, утолщается, но не за счет отека, а за счет сухих пластов эпидермиса. Это вызывает сильный зуд, из-за чего человек становится раздражительным, не может нормально спать.
Можно спровоцировать появление очагов острого (красного, мокнущего) воспаления на фоне хронического процесса. Это возможно, если участок поражения раздражать тем веществом, которое вызвало реакцию, или веществом, которое может вызвать перекрестную реакцию, а также съесть потенциально аллергенный продукт (шоколад, морепродукты, цитрусовые).
Заболевание может осложняться присоединением бактериальной инфекции (этим особенно отличается экзематозный дерматит нижних конечностей). В этом случае на мокнущей поверхности появляется гнойное отделяемое, образующиеся корочки имеют желтый цвет, кожа еще больше отекает и сильно болит.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
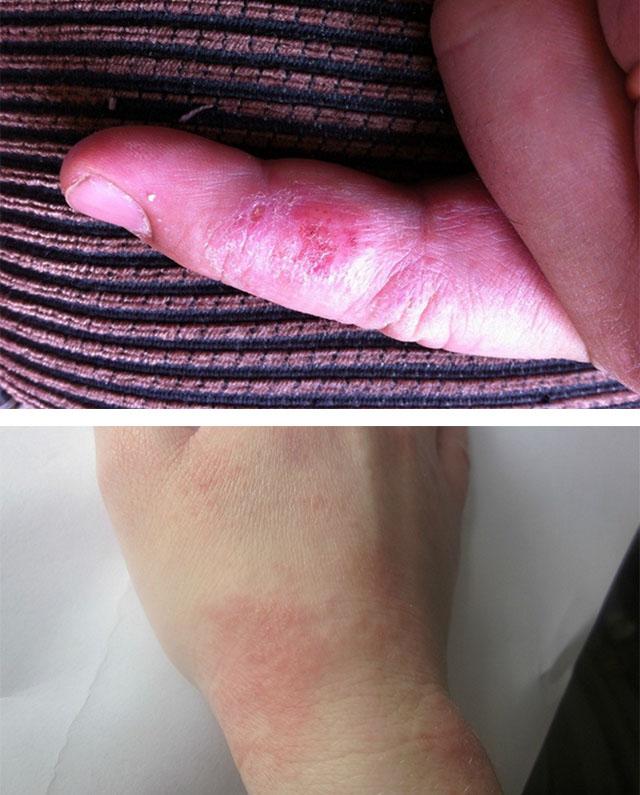
Особенности заболевания в определенных локализациях
Наиболее частая локализация сыпи – верхние конечности, так как именно руками человек берет моющие, чистящие средства, песок, цементные растворы; на руках носит часы и украшения. Экзематозный дерматит начинается с пальцев: кожа на них трескается и кровоточит, что сопровождается болезненными ощущениями. При этом почти всегда появляются пузырьки небольшого размера; они быстро вскрываются, оставляя мокнущие красные ранки, которые плохо заживают.
Развиваясь на веках, экзематозный дерматит сопровождается покраснением глаз и слезотечением. Веки сильно отекают, частично или полностью закрывая один или оба глаза. Из глаз выделяется небольшое количество непрозрачной жидкости, которая застывает в углах глаза.
Экзематозный дерматит нижних конечностей приводит к сильному утолщению воспаленных очагов, что сопровождается сильным зудом и болезненностью. После вскрытия пузырьков образованные эрозии способны углубляться, превращаясь в трофические язвы. Они долго заживают и тяжело поддаются лечению.
Течения болезни у детей
Чаще всего у детей экзематозный дерматит проявляется на веках. Развиться эта форма аллергического дерматита может не ранее чем в двухмесячном возрасте (в более раннем возрасте иммунные клетки не способны на такую реакцию). Провоцирующим фактором чаще всего становится неоднократное использование антибактериальных мазей. Больше шансов «заполучить» заболевание имеет ребенок с атопическим дерматитом (диатезом), недавно перенесший инфекционное заболевание или тот, у кого имеется нарушение работы одного из отделов пищеварительной системы.
Диагностика
Чтобы лечение экзематозного дерматита было правильным, нужна точная постановка диагноза врачом-дерматологом. Именно этот специалист может на основании осмотра и проведения некоторых тестов сможет отличить экзематозный дерматит от экзематозной формы атопического дерматита и других кожных заболеваний.
Кроме того, в диагностике экзематозного дерматита зачастую должны принимать участие и другие специалисты: гастроэнтеролог, ЛОР-врач, стоматолог. Они смогут обнаружить и назначить нужное лечение фонового заболевания, спровоцировавшего экзематозное воспаление кожи, и без устранения которого болезнь может развиваться вновь.
Лечение
Терапия экзематозного дерматита строится на пяти «китах»:
- Прекращение воздействия на кожу аллергизирующего вещества.
- Лечение фоновых заболеваний и состояний, которые спровоцировали развитие заболевания.
- Изменение образа жизни: исключение аллергенных продуктов (шоколада, орехов, морепродуктов, цитрусовых), сон не менее 8 часов в сутки, оптимально – в ночное время, максимальное избегание стрессов.
- Системная терапия антигистаминными средствами, десенсибилизирующими препаратами.
- Местная обработка пораженных участков.
Чем местно лечить экзематозный дерматит, должен сказать дерматолог после осмотра, так как существуют большое количество различных гормональных и негормональных средств.
На начальных этапах, когда только появилось покраснение, можно использовать цинковую мазь, «Деситин» или «Скин-кап».
На этапе появления мокнущей поверхности, назначается применение болтушек и влажных или влажно-высыхающих повязок. Если при этом отмечается сильный зуд, можно применять гормональные крема или лосьоны: на основе бетаметазона дипропионата или валерата, гидрокортизона бутирата, мометазона фуроата.
В период появления сухих корочек, а также при шелушении и сухости кожи нужны средства, способствующие заживлению ран: «Левомеколь», «Бепантен» («Декспантенол»), «Актовегин» или «Солкосерил».
При хроническом процессе назначаются гормональные мази. Их должен выбрать врач на основании выраженности воспаления.
При любой форме экзематозного дерматита обязательно использование эмолентов – средств, которые будут препятствовать испарению жидкости с поверхности кожи.
Предлагаем к прочтению статью о контактном дерматите, его симптомах, причинах и разновидностях. Об этом по ссылке.
Народное лечение
Применяется такое лечение народными средствами:
- Примочки с картофельным соком. Для этого нужно натереть сырой очищенный корнеплод, положить кашицу в марлечку и отжать ее над чистой посудой. Полученным соком пропитывают другую марлю, которую и прикладывают на 10-15 минут к воспаленным участкам.
- Чтобы уменьшить зуд, применяют смазывание содовым раствором. 1 ст. л. соды растворить в 200 мл теплой воды. Раствором смачивается кусок ваты, которым обмывают участки дерматита.
- Для этого средства понадобится 200 г листьев алоэ, 150 г касторового масла, 50 мл красного сухого вина. Листья алоэ чистят, мелко режут и кладут в прохладное место на 14 суток. Потом добавляют к ним 2 оставшихся ингредиента, перемешивают. Смесью пропитывают марлю и прикладывают к областям дерматита на 10-15 минут.
Рекомендуем тематическое видео об аллергическом дерматите:
При склонности к развитию аллергии важно пользоваться гипоаллергенной бытовой химией и косметикой, следить за своим питанием и чаще бывать на свежем воздухе. Помните о том, что экзематозный дерматит хоть и неприятная болезнь, но излечимая. Справиться с ней поможет правильное питание и дальнейшая профилактика. Доводилось ли вам сталкиваться с аллергией? Какими средствами вы справляетесь с ее проявлениями?

ОСТАВИТЬ КОММЕНТАРИЙ