Белый лишай: причины появления пятен на коже и как их лечить
 Одна из заслуживающих внимания проблем в дерматологии – белый лишай, или витилиго. Белые пятна на коже приводят к косметическим дефектам, они же являются источником психической травмы для пациентов, особенно подростков и женщин, при расположении на открытых участках тела.
Одна из заслуживающих внимания проблем в дерматологии – белый лишай, или витилиго. Белые пятна на коже приводят к косметическим дефектам, они же являются источником психической травмы для пациентов, особенно подростков и женщин, при расположении на открытых участках тела.
Что такое витилиго
Простой белый лишай – заболевание, относящееся к нарушениям окраски кожи, то есть к дисхромиям. В отношении происхождения слова «витилиго» есть два мнения: оно образовано от латинского слова vitilus (теленок) или же от vitium – ошибка, порок.
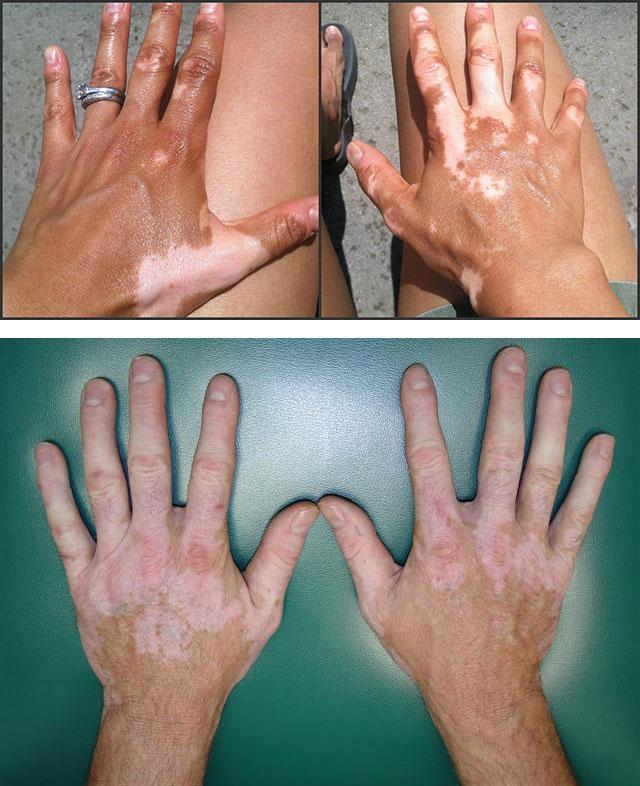
Как выглядит белый лишай? Это пятна, или макулы, имеющие молочно-белую окраску. Их поверхность ничем, кроме цвета, не отличается от нормальной кожи. Пятна имеют четкие края, размер их может быть разным.
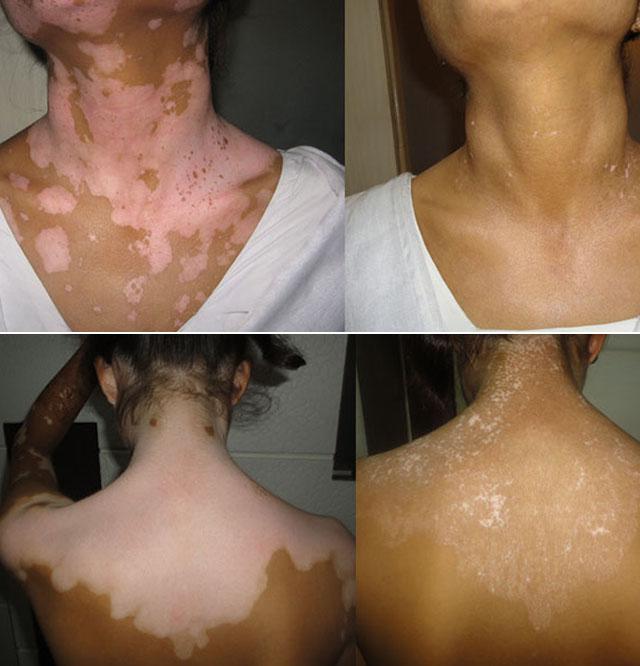
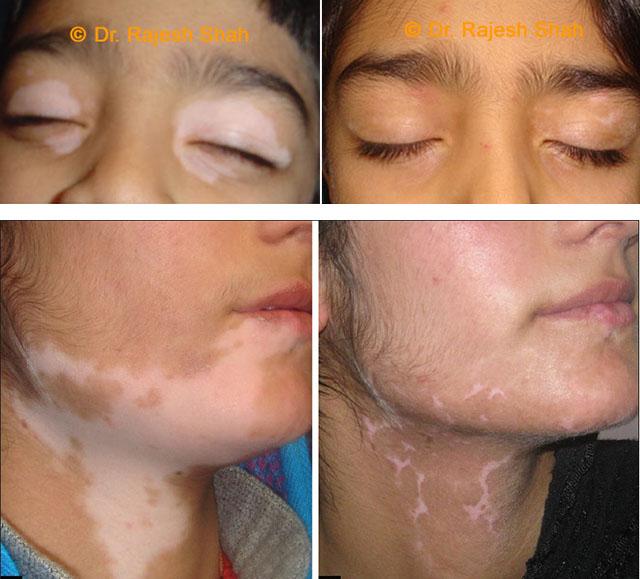
Нередко очаги депигментации симметрично располагаются вокруг естественных отверстий – глаз, рта, ушей, ноздрей и заднего прохода. Их можно также увидеть на местах, подвергающихся трению –локтях, коленях, подмышечных ямках. Они находятся и на внешней стороне кистей и стоп. Макулы возникают и на поверхности слизистых оболочек, но это встречается редко. Отмечен такой феномен, как кебнеризация – белый лишай появляется в местах повреждения кожи. Например, после солнечного ожога на спине или груди впоследствии могут появиться белые депигментированные участки.
На участках белого лишая обычно растут белые волосы. Существуют и другие сопутствующие кожные признаки: раннее поседение, наличие на голове клочка «пегих» волос, лейкодерма, очаговое выпадение волос. Иногда патологии сопутствуют болезни глаз: хориоретинит, ирит, ретинопатия (поражение сетчатки и радужной оболочки), тоже связанные с нарушением пигментации.
Как проявляется белый лишай? Это заболевание врожденным не бывает, а приобретается в течение жизни. Критические моменты, когда у человека наиболее велик риск появления витилиго:
- первое десятилетие жизни;
- период полового созревания (13-17 лет);
- перименопауза (время постепенного прекращения менструаций и 2 года их полного отсутствия);
- беременность, роды, аборт.
Очаги депигментации чаще появляются весной и летом. Мужчины и женщины страдают одинаково часто. Патология встречается примерно у 4 человек из 100, то есть на Земле живет около 40 миллионов людей с этим дефектом.
Почему возникает заболевание
Точных причин появления белого лишая не установлено. Известно, что он чаще встречается у людей с аутоиммунными заболеваниями, поэтому предполагается роль иммунных нарушений. Об этом подробнее поговорим в разделе «Клинические проявления и диагностика».
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Считается, что чем темнее кожа человека, тем выше у него риск появления патологии. Однако такая связь может быть вызвана более частым обращением за помощью из-за выраженного косметического дефекта.
Нередко белый лишай возникает после стресса, перенесенных инфекционных болезней, при хронических заболеваниях внутренних органов, интоксикациях, контакте кожи с некоторыми синтетическими материалами. Имеет значение и физическое повреждение кожного покрова.
Ученые говорят о том, что белый лишай – это внешнее проявление внутренних заболеваний. Он очень часто наблюдается при болезнях печени, сопровождающихся повреждением ее клеток, застоем желчи, ухудшением дезинтоксикационной функции этого органа. Замечено, что улучшение состояния печени практически всегда приводит к уменьшению очагов белого лишая. Описаны случаи, когда в заболевание исчезало самостоятельно после выявления и излечения такого паразитарного заболевания печени, как лямблиоз.
Другие гельминты также могут способствовать депигментации кожи, вызывая дефицит меди и последующее угнетение активности необходимых ферментов. Освобождение от паразитов может привести к исчезновению кожных проявлений.
Часто встречающаяся патология внутренних органов при белом лишае:
- заболевания щитовидной железы;
- дисфункция системы «гипофиз – половые железы»;
- повышение свертываемости крови;
- анацидный гастрит;
- атеросклероз сосудов;
- астения, истощаемость нервной системы.
Лечение этих состояний может привести к исчезновению кожных дефектов.
Клинические проявления и диагностика
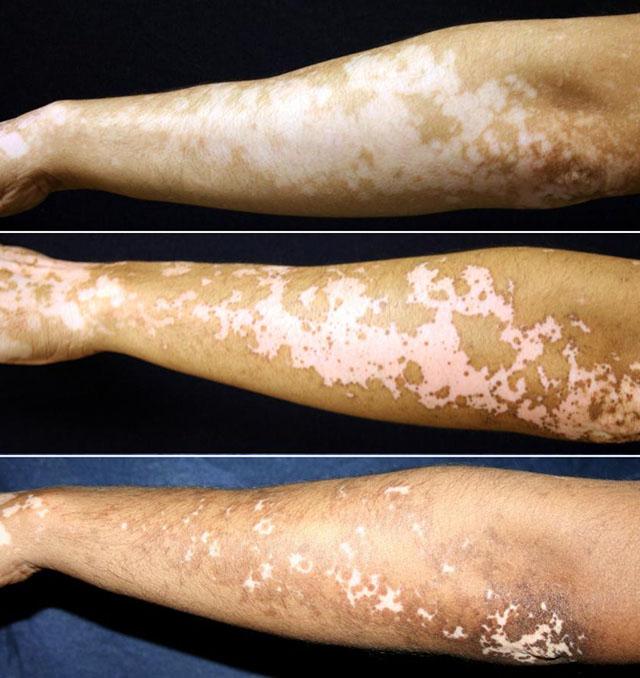
Заболевание склонно медленно прогрессировать, то есть очаги увеличиваются в размерах, их может становиться больше. В некоторых случаях наблюдается стабилизация процесса, а иногда и спонтанное неполное восстановление пигментации.
Кроме типичного расположения очагов депигментации вокруг естественных отверстий организма и в местах повышенной травматизации, можно выявить другие разновидности белого лишая:
- сегментарное витилиго: односторонние макулы, расположенные в пределах дерматома, то есть участка кожи, иннервируемого одним нервом, отходящим от спинного мозга, например, на внутренней или внешней стороне предплечья, плеча;
- очаговое витилиго, представленное одним или несколькими участками депигментации, не имеющими сегментарного расположения;
- универсальное витилиго – распространенное поражение кожи.
Диагноз обычно ставится с учетом внешних проявлений болезни. У пациентов со светлой кожей очаги депигментации могут быть незаметны, в этих случаях кожный покров осматривают под лампой Вуда. При биопсии пятна можно обнаружить отсутствие пигментных клеток – меланоцитов. Однако их наличие тоже не исключает диагноз, потому что депигментацию связывают не с отсутствием этих клеток, а с нарушением образования особого фермента – тирозиназы. Она участвует в процессах пигментации кожи.
Белый лишай нужно дифференцировать от вторичных гипохромных изменений, которые встречаются, например, при лепре и некоторых других кожных заболеваниях. Нужно помнить о существовании сифилитической лейкодермы и солнечной псевдолейкодермы – эти пятна выступают на коже в виде более светлых участков при загаре. Солнечная псевдолейкодерма остается после сыпи при псориазе, нейродермите, разноцветном лишае.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
У каждого десятого пациента с данной патологией есть системные заболевания, поэтому у таких больных необходимо целенаправленно исключать:
- аутоиммунный тиреоидит (особенно у женщин);
- сахарный диабет 1 типа;
- болезнь Аддисона (недостаточность коры надпочечников);
- пернициозную анемию;
- очаговое выпадение волос;
- увеит (заболевание глаз).
Лечение этих болезней не влияет на очаги белого лишая.
Лечение белого лишая
Медицина до сих пор не знает, как лечить белый лишай. Предложено достаточно большое количество способов терапии, но ни один из них не является универсальным. То, что помогает одному больному, не действует на другого. У каждого пятого пациента любая терапия, кроме пересадки кожи, неэффективна.
Обычно для терапии применяют следующие группы лекарств и методов:
- психотропные препараты;
- общеукрепляющие и тонизирующие;
- глюкокортикоиды для местного и системного применения;
- фотосенсибилизирующие средства;
- ПУВА-терапия;
- фототерапия;
- витамины, антиоксиданты, микроэлементы;
- пересадка кожи.
Лечение обязательно включает терапию сопутствующих заболеваний (болезней печени, паразитарных инвазий).
Эмоциональное напряжение и хронический стресс, испытываемый пациентами, ухудшают течение болезни. Поэтому в комплекс терапии включают успокаивающие (седативные) средства, дневные транквилизаторы (Ново-Пассит, Афобазол, Грандаксин). Для повышения устойчивости нервной системы рекомендуется прием растительных адаптогенов: настойки лимонника, женьшеня, элеутерококка курсами.
При локализованной форме возможно применение мазей с глюкокортикоидами (клобетазолапропионат) на протяжении 2-4 месяцев под наблюдением врача. Так, существует мазь для лечения белого лишая под названием Дермовейт, Кловейт или Пауэркорт. Это средство относится к высокоактивным кортикостероидам, пользоваться им можно только по назначению дерматолога.
При распространенной форме возможно назначение глюкокортикоидов внутрь прерывистым курсом. Обычно при этом не наблюдается серьезных побочных эффектов.
Фотосенсибилизирующие средства способны повышать чувствительность кожи к ультрафиолетовым солнечным лучам, запускающим процесс образования меланина. Для лечения белого лишая применяются препараты на основе лекарственных растений, содержащих фурокумарины:
- Бероксан, содержащий вытяжку из плодов пастернака;
- Витекс с экстрактом дыни;
- Аммифурин и Меладинин, созданные на основе семян растения амми;
- Псорален, включающий экстракт бобового растения псоралеи;
- Псоберан, созданный из листьев смоковницы.
Одновременно с назначением фотосенсибилизирующих препаратов проводят облучение кожи ультрафиолетом (ПУВА-терапия, фотохимиотерапия). Этот метод позволяет добиться хорошего эффекта, однако он противопоказан детям, беременным женщинам, пожилым людям, лицам с тяжелыми заболеваниями внутренних органов.
Существует метод фототерапии, при котором кожу облучают ультрафиолетом, но не сочетают с фотосенсибилизирующими средствами. Для защиты от воспаления применяют токоферола ацетат, то есть витамин Е. Он позволяет увеличить дозу облучения и уменьшить срок лечения.
В некоторых случаях после лечения развивается контактный дерматит, на который может наслоиться вторичная бактериальная или грибковая инфекция. Ликвидировать ее помогут антимикробные (Декасан) и противогрибковые (Экзифин) средства.
Витилиго сопровождается недостатком меди и витамина С. Одновременное назначение этих препаратов (например, электрофорез меди в сочетании с приемом аскорбиновой кислоты внутрь) улучшает эффект лечения.
Для лечения белого лишая создан препарат Sanumcutis. Он принимается внутрь, обладает иммуностимулирующим, общеукрепляющим действием, противовоспалительным эффектом, способствует выработке мелатонина. Об этом препарате довольно много хороших отзывов, хотя пока эффективность его в крупных исследованиях не доказана.
Лечение заболевания сопровождается назначением гепатопротекторов и антиоксидантов, таких как Эссенциале, Карсил, Лив-52, а также поливитаминных комплексов.
Несмотря на отсутствие прямых показаний, иногда врачи назначают мазь Протопик. Нужно помнить, что во время лечения этим средством необходимо защищаться от солнечных лучей. Впрочем, больным витилиго необходимо всегда пользоваться солнцезащитными средствами, так как прямые солнечные лучи, вызывая загар кожи, делают белые пятна еще более заметными.
При отсутствии каких-либо изменений на коже после применения доступных лекарственных средств можно прибегнуть к трансплантации, то есть пересадке нормального участка кожи. При этом достигается быстрый косметический эффект.

ОСТАВИТЬ КОММЕНТАРИЙ