Зудящие аллергические дерматозы, их проявления на коже, принципы терапии
 Кожный зуд имеет общую природу с болью – он возникает при слабом раздражении болевых рецепторов, которого недостаточно для их полноценного возбуждения. Интенсивность самого зуда при этом может быть различной – от незначительно выраженной, до мучительной, лишающей человека сна и покоя.
Кожный зуд имеет общую природу с болью – он возникает при слабом раздражении болевых рецепторов, которого недостаточно для их полноценного возбуждения. Интенсивность самого зуда при этом может быть различной – от незначительно выраженной, до мучительной, лишающей человека сна и покоя.
Зудящий дерматоз – это группа заболеваний, связанных с повышенной реактивностью иммунной системы и проявляющихся зудом, высыпаниями, огрубением ограниченных участков кожи. Как правило, течение дерматозов хроническое, с периодами обострений и затишья.
Причины развития заболевания
Зудящие дерматозы развиваются при избыточной активности иммунной системы, что является наследственной, генетически обусловленной особенностью организма больного. Однако кожные изменения появляются под действием провоцирующих факторов, которыми могут стать:
- избыточное употребление простых углеводов;
- аллергены в пище;
- домашняя пыль;
- укусы насекомых;
- шерсть домашних животных;
- плесневые грибки;
- бытовая химия;
- гормональные нарушения;
- вирусные, бактериальные, грибковые инфекции;
- половое созревание;
- климакс;
- вредные привычки;
- прием лекарственных препаратов;
- болезни крови;
- ВИЧ-инфекция;
- глистные инвазии;
- стрессы;
- злокачественные опухоли;
- болезни желудочно-кишечного тракта;
- заболевания нервной системы.
У женщин мощным пусковым фактором является беременность, после разрешения которой проявления дерматоза проходят самостоятельно.
Механизм развития
Зудящие аллергические дерматозы развиваются под влиянием аллергенов, попадающих в организм через кожу или слизистые оболочки. После первой встречи с чужеродным веществом иммунные клетки дермы «запоминают» его, что внешне никак не проявляется. Такой процесс подготовки иммунной системы называется сенсибилизацией.
При повторном попадании аллергена в сенсибилизированный организм в считанные минуты развивается аллергическая реакция немедленного типа. Иммунные клетки выбрасывают биологически активные гранулы, которые вызывают местный отек, застой крови и чувство зуда. Таким образом, они ограничивают распространение чужеродного агента по тканям, «запирая» его в месте контакта.
При зудящих дерматозах процесс протекает в эпидермисе, что и проявляется появлением зудящих волдырей. Отек приподнимает эпителий, красный цвет ему придают расширенные сосуды, а гистамин – основной медиатор аллергической реакции – взаимодействует с болевыми рецепторами и вызывает зуд. После стихания острой реакции включается второй механизм – гиперчувствительность замедленного типа. Она поддерживает патологический процесс в течение месяцев и даже лет.
Проявления на коже
В группу зудящих дерматозов (нейродерматозов) входят несколько различных заболеваний, отличающих друг от друга проявлениями на коже.
Атопический дерматит
Заболевание нередко сочетается с бронхиальной астмой, поллинозом (сезонной аллергией на цветущие растения) и носит семейный характер. Начинается оно в младенческом возрасте и сопровождает больного на протяжении всей жизни. Атопический дерматит протекает стадийно:
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
- Младенческая фаза – характерен зудящий дерматоз на лице, ягодицах, конечностях в виде бляшек красного цвета с мокнущей поверхностью, которые постепенно покрываются корочками. Одновременно с ними возникают волдыри, отечные папулы, в центре их можно увидеть пузырек с прозрачной жидкостью внутри. Выраженный зуд в тяжелых случаях приводит к беспокойству ребенка, плохому сну, снижению аппетита и недобору массы тела.
- Детская фаза – развивается у детей старше 18-ти месяцев. Высыпания становятся менее отечными, более плотными и мелкими. Локализуются они в основном на коже локтевых, коленных сгибов, на лучезапястных суставах. Появляются зудящие очаги огрубевшей кожи с усиленным кожным рисунком, буроватые шелушащиеся пятна.
- Взрослая фаза – наступает в период пубертата. На коже лица, шеи, туловища, верхних конечностей появляются плотные папулы, не отличающиеся по цвету от эпителия, очаги огрубевшей кожи или больного беспокоит кожный зуд без видимых высыпаний.
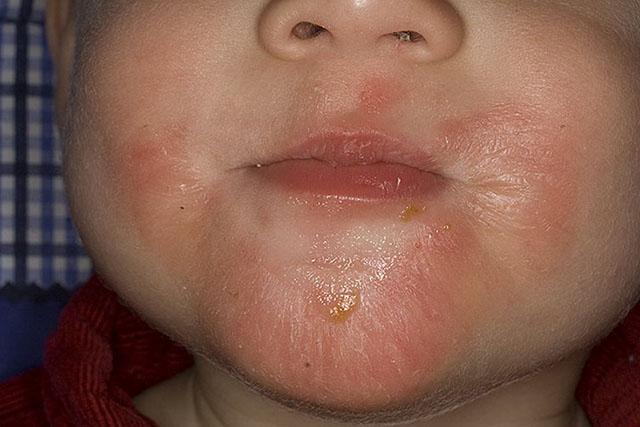
Младенческая фаза атопического дерматита
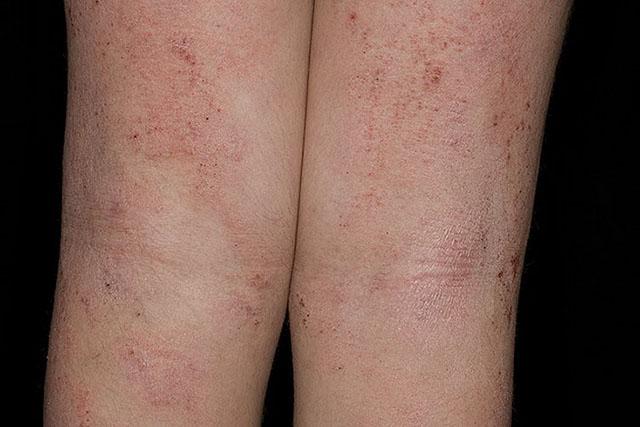
Атопический дерматит — детская фаза
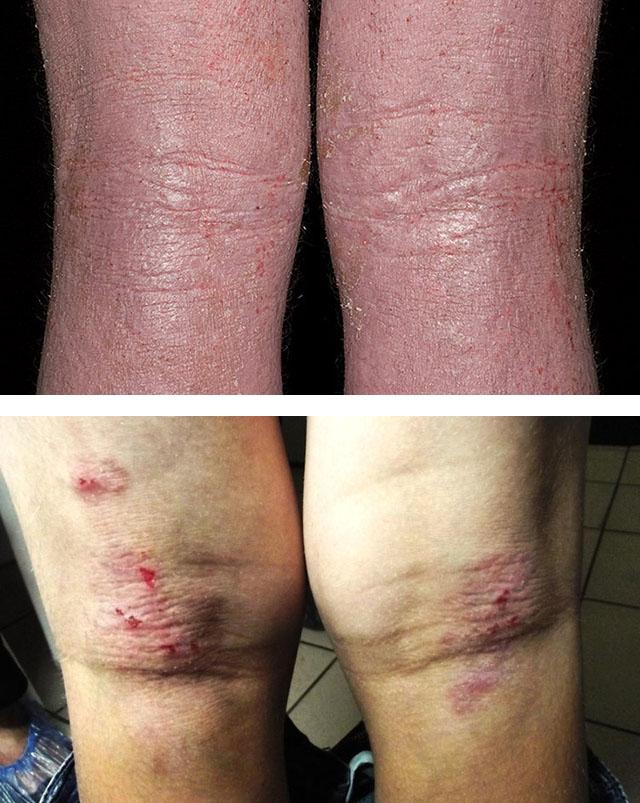
Взрослая фаза АТ
Почесуха (пруриго)
Заболевание тесно связано с бытовыми аллергенами и укусами насекомых, в некоторых случаях проявляется лишь в определенный сезон года (зимняя и весенняя почесуха). Симптомы зудящего дерматоза различаются в зависимости от возраста пациента:
- Детская острая почесуха – развивается на первом году жизни, проявляется рассеянными по телу, лицу, волосистой части головы волдырями ярко-розового цвета, в центре которых нередко расположен пузырек с серозной жидкостью. Они сильно зудят, сливаются друг с другом, после расчесывания вскрываются и покрываются желто-бурыми корочками.
- Почесуха взрослых – высыпания локализуются на разгибательных поверхностях верхних конечностей, на бедрах, туловище. На коже появляются плотные розовые или красные папулы, которые невыносимо зудят до расчесывания. Здоровая кожа вокруг элементов сыпи не зудит, поэтому расчесы наблюдаются только на папулах.
- Узловатая почесуха – чаще всего развивается у женщин 20-40 лет. В толще кожи разгибательных поверхностей конечностей формируются плотные зудящие узлы с чашеобразным углублением. Они не сливаются между собой, расположены изолированно друг от друга, поверхность их буро-красного цвета.
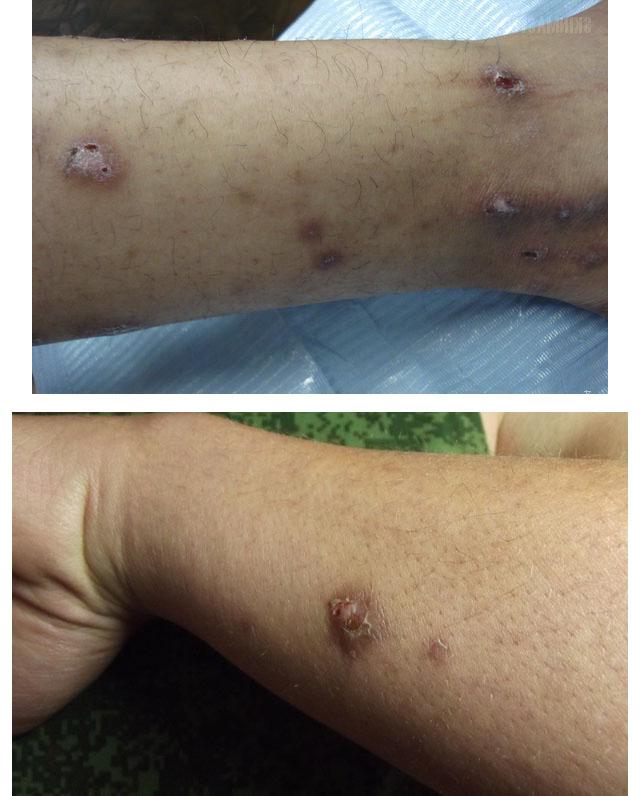
Почесуха узловатая
Диагностика
Диагноз «зудящий дерматоз» устанавливает врач-дерматолог, опираясь на анамнез, жалобы пациента и характер кожных изменений. Для установления причины болезни проводят кожные аллергические пробы: на предплечье больного наносят по капле различных аллергенов, после доктор наносит царапины иглой по количеству нанесенных растворов. Аллерген, попадая в эпителий, вызывает реакцию иммунной системы. При положительном результате (наличии сенсибилизации к определенному веществу) царапина с ним резко краснеет, отекает и начинает зудеть. Дополнительно проводят биохимический анализ крови, общий анализ крови, исследуют уровень Ig E – главного маркера сенсибилизации и аллергических реакций.
Читайте также: Дерматоз и его проявления
Принципы терапии
Лечение зудящего дерматоза проводит врач-дерматолог в амбулаторных условиях. Стационарное лечение требуется при упорном тяжелом течении болезни, присоединении бактериальной или грибковой инфекции. Полному излечению поддаются случаи болезни с установленной причиной, при условии полного исключения контакта с ней.
Доктор назначает гипоаллергенную диету с ограничением:
- специй;
- яркоокрашенных продуктов;
- экзотических фруктов, цитрусовых, ягод;
- цельного молока;
- яичного белка;
- колбас, сосисок, полуфабрикатов;
- копченых и маринованных продуктов;
- морепродуктов;
- меда;
- орехов;
- кофе, шоколада.
На фоне диеты проводят санацию кишечника антибиотиками, сорбентами, пре- и пробиотиками в течение нескольких недель. Выведение токсинов и аллергенов из желудочно-кишечного тракта – обязательное условие успешного лечения.
Лечение мазями назначают при неосложненных случаях дерматоза или в комплексной терапии. Эффективные средства содержат:
- антигистаминные компоненты (Фенистил) – они блокируют чувствительные к гистамину рецепторы, за счет чего устраняют зуд, отек, покраснение;
- соединения цинка (Скин-кап) – нормализуют реактивность кожи, обладают подсушивающим, противозудным эффектом;
- глюкокортикоиды (Адвантан) – снижают местную активность иммунной системы, стабилизируют мембраны клеток, препятствуют выбросу гранул биологически активных медиаторов из лейкоцитов.
Мазь наносят на папулы, бляшки, очаги огрубения (лихенификации) 2-3 раза в сутки до устранения местных изменений. Глюкокортикоидные мази следует использовать с осторожностью, так как передозировка чревата атрофией кожи, присоединением вторичной инфекции.
В местной терапии также используют раствор рингера в виде примочек. Он успокаивает зуд, снимает отек и воспаление, безопасен для кожи.
Тяжелые случаи дерматоза требуют назначения глюкокортикоидов и антигистаминных средств системно. Для десенсибилизации внутривенно вводят раствор кальция хлорида, натрия тиосульфата не менее 10 дней.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе

ОСТАВИТЬ КОММЕНТАРИЙ