Системная склеродермия: формы и признаки, лечение и прогноз
 Системная склеродермия, или прогрессирующий системный склероз, относится к группе аутоиммунных системных воспалительных заболеваний соединительной ткани. Она характеризуется стадийным течением и большим полиморфизмом клинических проявлений, связанных с характерным поражением кожи, некоторых внутренних органов и опорно-двигательного аппарата.
Системная склеродермия, или прогрессирующий системный склероз, относится к группе аутоиммунных системных воспалительных заболеваний соединительной ткани. Она характеризуется стадийным течением и большим полиморфизмом клинических проявлений, связанных с характерным поражением кожи, некоторых внутренних органов и опорно-двигательного аппарата.
В основе этих поражений лежат распространенное каскадное нарушение микроциркуляции, воспаление и генерализованный фиброз. Продолжительность жизни при системной склеродермии зависит от характера течения, стадии и преимущественного поражения органов и систем организма.
Возрастная заболеваемость и выживаемость больных
В соответствии со средними статистическими данными первичная заболеваемость в 1 год на 1 000 000 населения составляет от 2,7 до 12 случаев, а общая распространенность этой патологии — от 30 до 450 случаев в 1 год на 1 000 000 населения. Развитие болезни возможно в различных возрастных группах, в том числе и среди молодых (ювенильная склеродермия).
Однако ее начало чаще всего отмечено в возрасте от 30 до 50 лет, хотя при детальном изучении начальные признаки нередко выявляются и в более ранних возрастах. Женщин болезнь поражает (по разным данным) в 3-7 раз чаще, по сравнению с мужчинами. Меньшее половое различие отмечается в статистике заболеваемости среди детей и среди взрослых, возраст которых превышает 45 лет.
Ретроспективные данные исследований выживаемости больных (сколько живут), в зависимости от вариантов течения болезни и при ее естественном развитии, показывают следующие различия:
- при остром, быстро прогрессирующем течении с преобладанием фиброза тканей и начальных симптомов в виде поражения кожи длительность жизни не превышает 5 лет, при этом выживаемость составляет только 4%;
- при подостром, умеренно прогрессирующем течении преобладает поражение иммунной системы с начальными симптомами в виде суставного синдрома; длительность жизни может составлять до 15 лет, при этом выживаемость в первые 5 лет — 75%, 10 лет — около 61%, 15 лет — в среднем 50%;
- при хроническом, медленно прогрессирующем течении преобладает сосудистая патология с начальными признаками в виде синдрома Рейно; выживаемость в первые 5 лет болезни — в среднем 93%, 10 лет — около 87%, и 15 лет — 85%.
Этиология и патогенез заболевания
Причины развития системной склеродермии изучены недостаточно. В настоящее время считается, что она является многофакторным заболеванием, обусловленным:
1. Генетической предрасположенностью, отдельные механизмы которой уже расшифрованы. Выявлена ассоциация заболевания с некоторыми антигенами тканевой совместимости, связь клинических проявлений со специфическими аутоантителами и т. д. Раньше генетическая предрасположенность аргументировалась наличием случаев системной склеродермии или другой, близкой к ней, патологии или иммунных расстройств у членов семьи или родственников.
2. Воздействием вирусов, среди которых рассматривается основное влияние цитомегаловируса и ретровирусов. Уделяется также внимание изучению роли активированной латентной (скрытой) вирусной инфекции, феномену молекулярной мимикрии и др. Последний проявляется в продукции иммунной системой гуморальных антител, уничтожающих антигены с образованием иммунных комплексов, а также в воспроизведении клеточнотоксических Т-лимфоцитов. Они разрушают клетки организма, в которых находятся вирусы.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
3.Влиянием экзогенных и эндогенных факторов риска. Особое значение придается:
- переохлаждению и частому и длительному пребыванию под солнечными лучами;
- вибрации;
- промышленной кремниевой пыли;
- химическим агентам промышленного и бытового происхождения — пары переработки нефтепродуктов, хлорвинил, пестициды, органические растворители;
- некоторым пищевым продуктам, содержащим рапсовое масло, и пищевым добавкам с L-триптофаном;
- имплантам и отдельным медицинским препаратам, например, блеомицин (противоопухолевый антибиотик), вакцины;
- нейроэндокринным нарушениям, частым стрессовым состояниям, склонности к сосудистым спастическим реакциям.
Схематичное изложение сложного механизма развития заболевания
Характерной чертой системной склеродермии является чрезмерная выработка фибробластами коллагенового белка. В норме это способствует восстановлению поврежденной соединительной ткани и приводит к ее замещению рубцом (склерозирование, фиброзирование).
При аутоиммунных соединительнотканных заболеваниях физиологические в обычных условиях изменения чрезмерно усиливаются, приобретая патологические формы. Вследствие этого нарушения нормальная соединительная ткань замещается рубцовой тканью, происходят уплотнение кожных покровов и изменения в суставах и органах. Общая схема развития этого процесса следующая.
Вирусы и факторы риска на фоне генетической предрасположенности воздействуют на:
- Соединительнотканные структуры, что приводит к дефекту клеточных мембран и повышенной функции фибробластов. Результатом этого являются избыточная продукция коллагена, фиброкинетина (крупный гликопротеин межклеточного матрикса), протеогликанов и гликозоаминогликанов, представляющих собой сложные белки, к которым относятся иммуноглобулины (антитела), большая часть белковых гормонов, интерферон и др.
- Микроциркуляторное русло, в результате чего повреждается эндотелий (эпителий внутренней стенки сосудов). Это, в свою очередь, приводит к разрастанию миофибробластов (клетки, сходные одновременно с фибробластами и гладкомышечными клетками), оседанию тромбоцитов в мелких сосудах и их адгезии (прилипание) на сосудистых стенках, к отложению нитей фибрина на внутренней оболочке мелких сосудов, отеку и нарушению проницаемости последних.
- Иммунную систему организма, приводя к дисбалансу T- и B-лимфоцитов, участвующих в формировании иммунного ответа, в результате чего нарушается функция первых и активизируются вторые.
Все эти факторы, в свою очередь, служат причиной дальнейшего развития следующих нарушений:
- Избыточного образования коллагеновых волокон с последующим прогрессирующим генерализованным фиброзом в дерме, опорно-двигательном аппарате и внутренних органах. Фиброз представляет собой разрастание соединительной ткани.
- Избыточной продукции коллагеновых белков в стенках мелких сосудов, утолщения в них базальных мембран и сосудистого фиброза, повышенной свертываемости крови и тромбозов в мелких сосудах, сужение их просвета. Все это ведет к поражению мелких сосудов с развитием сосудистых спазмов по типу синдрома Рейно и нарушению структуры и функции внутренних органов.
- Увеличения образования цитокинов (специфические пептидные информационные молекулы), иммунных комплексов и аутоантител, также приводящих к воспалению внутренней оболочки мелких сосудов (васкулиты) и, соответственно, тоже к поражению внутренних органов.
Таким образом, основными звеньями патогенетической цепи являются:
- нарушение механизмов клеточного и гуморального видов иммунитета;
- поражение мелких сосудов с деструкцией и расстройством функции эндотелия сосудистой стенки, с утолщением ее внутренней оболочки и микротромбозами, с сужением просвета русла микроциркуляции крови и нарушением самой микроциркуляции;
- нарушение процессов образования коллагеновых белков с повышенным формированием гладкомышечных волокон и коллагена, что проявляется фиброзной перестройкой соединительной ткани органов и систем с нарушением их функции.
Классификация системной склеродермии и краткая характеристика отдельных форм
При формулировке диагноза признаки системной склеродермии конкретизируются в соответствии с такими характеристиками, как клиническая форма заболевания, вариант его течения и стадия развития патологии.
Различают следующие клинические формы
Диффузную
Развивается внезапно и уже через 3-6 месяцев манифестирует множественностью синдромов. В течение 1 года происходит обширное, генерализованное поражение кожных покровов верхних и нижних конечностей, лица, туловища. Одновременно с этим или несколько позже развивается синдром Рейно. Рано возникает поражение тканей легких, почек, желудочно-кишечного тракта, мышцы сердца. При видеокапилляроскопии ногтевого ложа определяется выраженное запустевание (редукция) мелких сосудов с образованием бессосудистых участков (аваскулярные зоны) ногтевого ложа. В анализах крови выявляются антитела к ферменту (топоизомераза 1), влияющему на непрерывность молекулы клеточной ДНК.
Лимитированную
Характеризуется менее распространенными индуративными кожными изменениями, поздним и более медленным развитием патологии, длительным периодом наличия только синдрома Рейно, поздним развитием гипертензии в легочной артерии, ограничением поражения кожных покровов зонами лица, кистей рук и стопами, поздним развитием кальциноза кожи, телеангиэктазий и поражения пищеварительного тракта. При проведении капилляроскопии определяются расширенные мелкие сосуды без наличия выраженных аваскулярных зон. В анализах венозной крови выявляются специфичные антицентромерные (антинуклеарные) аутоантитела против различных компонентов ядра клеток.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
Перекрестную
Характерным для данной формы является сочетание симптомов системной склеродермии с симптомами одного или нескольких других системных патологий соединительной ткани — с ревматоидным артритом, с системной красной волчанкой, с дерматомиозитом или полимиозитом и др.
Склеродермию без склеродермы
Или висцеральная форма, протекающая без уплотнения кожных покровов, но с синдромом Рейно и признаками поражения внутренних органов — с фиброзом легких, развитием острой склеродермической почки, поражением сердца, пищеварительного тракта. В крови определяются аутоиммунные антитела к Scl-70 (ядерной топоизомеразе).
Ювенильную системную склеродермию
Начало развития до 16-летнего возраста по типу линейной (чаще ассиметричной) или очаговой склеродермии. При линейной — участки кожи с рубцовыми изменениями (обычно на волосистой части головы, спинке носа, на лбу и лице, реже на нижних конечностях и грудной клетке) имеют линейный характер. При этой форме отмечаются склонность к формированию контрактур (ограничение движений в области суставов) и возможность наличия аномалий развития конечностей. Патологические изменения внутренних органов достаточно незначительные и выявляются, преимущественно, при инструментальных исследованиях.
Индуцированную
Развитие которой явно связано по времени с воздействием факторов окружающей среды (химических, холодовых и др.). Уплотнение кожи распространенное, чаще диффузного характера, иногда в сочетании с сосудистыми поражениями.
Пресклеродермию
Клинически проявляется изолированным синдромом Рейно, сочетающегося с характерными для заболеваниями капилляроскопической картиной и/или иммунологическими изменениями.
Варианты системной склеродермии, в зависимости от характера течения и темпов прогрессирования
- Острый, быстро прогрессирующий вариант — в течение первых 2-х лет от начала болезни развивается генерализованный диффузный фиброз кожных покровов и внутренних органов, преимущественно легких, сердца и почек. Раньше в большинстве случаев заболевание быстро заканчивалось смертельным исходом. При применении современной адекватной терапии прогноз несколько улучшился.
- Подострый, умеренно прогрессирующий. По клиническим симптомам и данным лабораторных исследований он характеризуется преобладанием признаков иммунного воспалительного процесса — плотного кожного отека, миозита, артритов. Нередкими случаями являются перекрестные синдромы.
- Хронический, медленно прогрессирующий. Этот вариант системной склеродермии отличается: преобладанием сосудистых поражений — длительное (в течение многих лет) на первых этапах заболевания существование синдрома Рейно, который сопровождается медленным развитием умеренно выраженных изменений кожи; постепенным нарастанием расстройств, связанных с ишемией (нарушением питания) тканей; постепенным развитием легочной гипертензии и поражения пищеварительного тракта.
Стадии заболевания
- Начальная — наличие от 1 до 3-х локализаций болезни.
- Стадия генерализации, отражающая системность поражений с полисиндромным характером проявлений процесса.
- Терминальная, или поздняя, которая характеризуется недостаточностью функции одного или более органов — дыхательная, сердечная или почечная недостаточность.
Использование трех перечисленных параметров при формулировке диагноза заболевания позволяют сориентироваться в отношении составления программы лечения пациента.
Основные симптомы
Исходя из механизма развития системной склеродермии и распространенности поражений, вполне объяснимо большое количество и разнообразие симптомов этой болезни. Однако, учитывая стадийность развития процесса, существуют определенные возможности диагностики патологии на ранних этапах ее развития, прогнозирования и влияния на длительность жизни больных.
Диагностика проводится с учетом основных характерных первоначальных и более отдаленных признаков:
- Поражение кожных покровов в виде плотного отека.
- Сосудистые нарушения и синдром Рейно.
- Поражение опорно-двигательного аппарата.
- Изменения внутренних органов.
Жалобы больных на ранних стадиях
Больные отмечают общую слабость, быструю утомляемость, недомогание, нередко повышенную температуру, не превышающая 38°, снижение аппетита, массы тела и др. Эти проявления встречаются, преимущественно, при диффузных формах системной склеродермии, не являются специфичными и не позволяют заподозрить начало патологии до появления характерных симптомов.
Кожные покровы и слизистые оболочки
Поражение кожи является одним из главных диагностических симптомов заболевания и развивается у большинства больных системной склеродермией. Процесс характерных изменений кожи, локализующихся преимущественно в области лица и кистей рук, в своем развитии проходит стадии:
- плотного отека;
- индуративную;
- атрофическую.
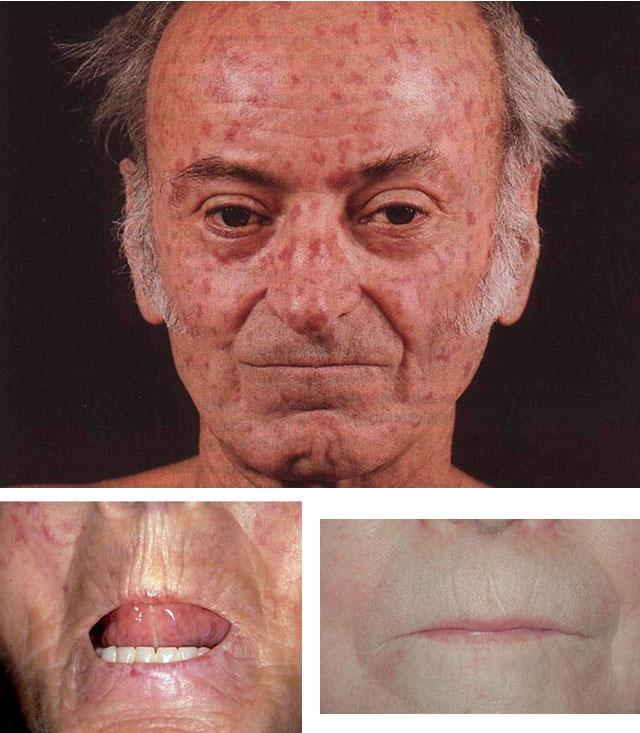
Они приводят к обеднению мимики («гипомимия»). Лицо больного человека приобретает характерный «маскообразный» вид — кожа лица утолщена, уплотнена и натянута, кончик носа заостряется, вокруг рта появляются вертикальные складки и морщины, собранные по типу кисета (симптом «кисета»), уменьшается диаметр входа в ротовою полость. Системная склеродермия может сочетаться с синдромом Шегрена.
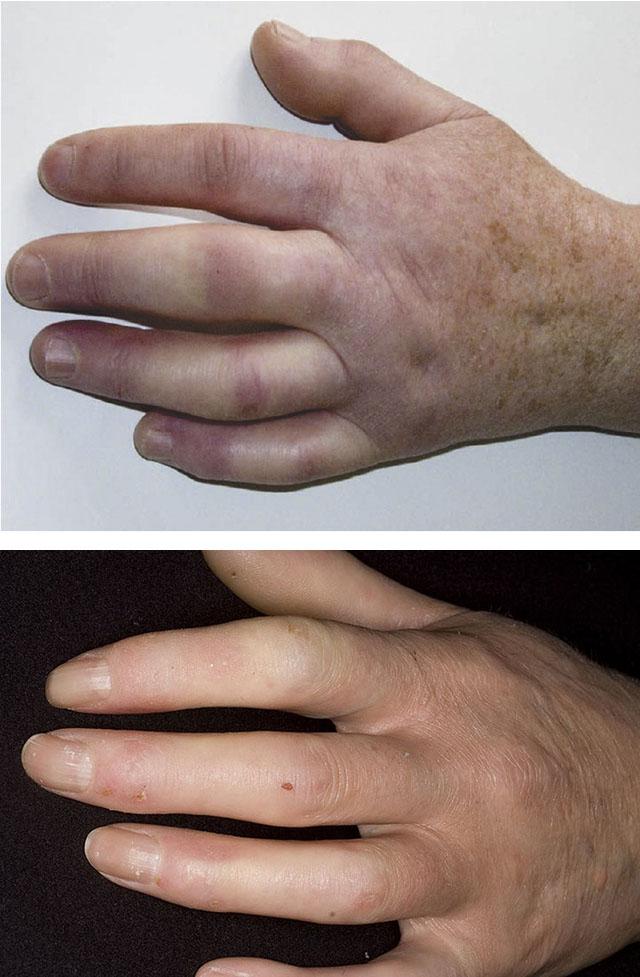
Изменения кистей рук выражаются в склеродактилии, которая характеризуется также плотным отеком, фиброзом и индурацией кожи, приводящих к ощущению скованности, особенно по утрам, нарастанию ограничения объема движений, изменению внешнего вида пальцев, приобретающих форму «сосисок».
Эти симптомы позволяют безошибочно установить диагноз даже при первом беглом визуальном осмотре пациента.
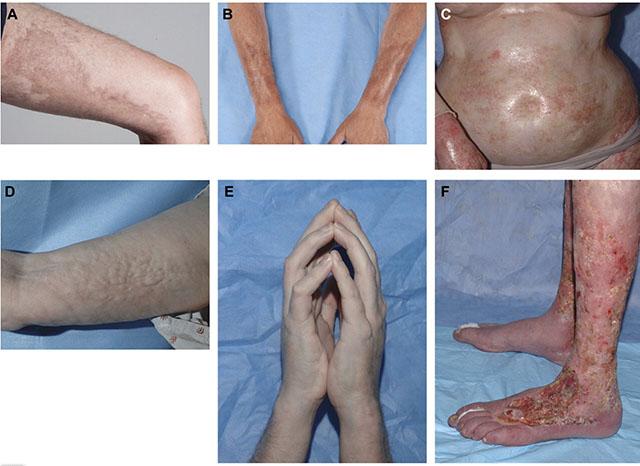
При диффузной форме заболевания отек, индурация и атрофия кожных покровов выходят за пределы лица и кистей. Они распространяются на кожные покровы туловища, нижних и верхних конечностей. Наряду с этими признаками нередко наблюдаются участки кожи с ограниченной или диффузно распространенной пониженной пигментацией или полностью депигментированные, а также с очаговой или диффузной гиперпигментацией.
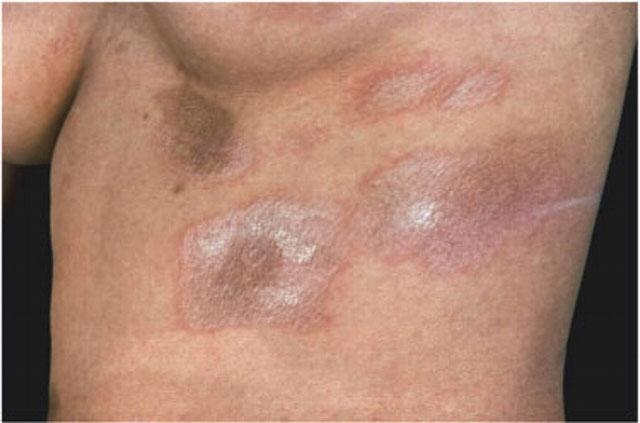
Под кожей, как более позднее проявление, формируются кальцинаты (скопления солей кальция), которые могут приводить к творожистому некрозу, разрушению тканей и образованию язв с выделением массы творожистого (в виде крошек) характера.
Для установления раннего диагноза имеет значение 4-балльная методика «кожного счета», позволяющая дать оценку таким ранним проявлениям, как начальные степени уплотнения кожи за счет ее отека. Метод базируется на пальпации кожи в 17 отделах — в области лица, грудной клетки, живота и симметричных участках верхних и нижних конечностей. Результаты осмотра оцениваются в баллах:
- отсутствие каких-либо изменений — 0 баллов;
- плотность кожных покровов незначительная, если кожу относительно легко, но труднее, чем обычно, можно собрать в складку — 1 балл;
- плотность умеренная, если кожа с трудом собирается в складку — 2 балла;
- плотность выраженная, «доскообразная» — 3 балла.
При исследовании кожного биоптата определяется интенсивное фиброзирование.
Может ли системная склеродермия вызвать постоянный насморк?
Слизистые оболочки поражаются достаточно часто одновременно с кожей. Это проявляется субатрофическим или атрофическим ринитом, сопровождающимся трудно поддающимися коррекции постоянной сухостью и заложенностью носа, фарингитом, стоматитом, увеличением толщины, атрофией и укорочением уздечки языка, что является характерным признаком вовлечения в процесс слизистых оболочек.
Сосудистая патология
Часто сочетается с кожными нарушениями. Она является ранним и частым проявлением системной склеродермии, которое отражает генерализованный (распространенный) характер болезни. Наиболее характерным признаком сосудистой патологии является синдром Рейно. Он представляет собой симметричные сосудистые спастические кризы концевых артерий и артериол, в результате которых нарушается поступление крови в ткани (ишемия).
Атаки сопровождаются последовательной двух- или трехфазной сменой цвета (бледность – цианотичность – покраснение) кожных покровов пальцев кистей, реже пальцев стоп, с одновременным возникновением в них боли, парестезии, онемения. Хотя и основная локализация — это пальцы рук, но эти симптомы имеют тенденцию к распространению непосредственно на всю кисть, стопы, а иногда и на кончики носа, языка и подбородка, вызывая дизартрию (расстройство речевой артикуляции).
В связи с тем, что спазмы происходят в сосудах с уже измененными стенками, приступы носят продленный характер. Атаки синдрома Рейно могут возникать самопроизвольно, но чаще они развиваются под влиянием холодового или психогенного фактора.
Их выраженность оценивается в степенях или баллах:
- I степень — наличие только изменений окраски кожи без субъективныхи ощущений и трофических изменений.
- II степень — ощущение боли, покалывания или онемения в пальцах во время приступа синдрома. Возможно наличие единичных рубчиков на коже пальцев.
- III степень — выраженные боли при атаке или/и незажившие единичные язвочки.
- IV степень — множественные язвы или участки гангрены.
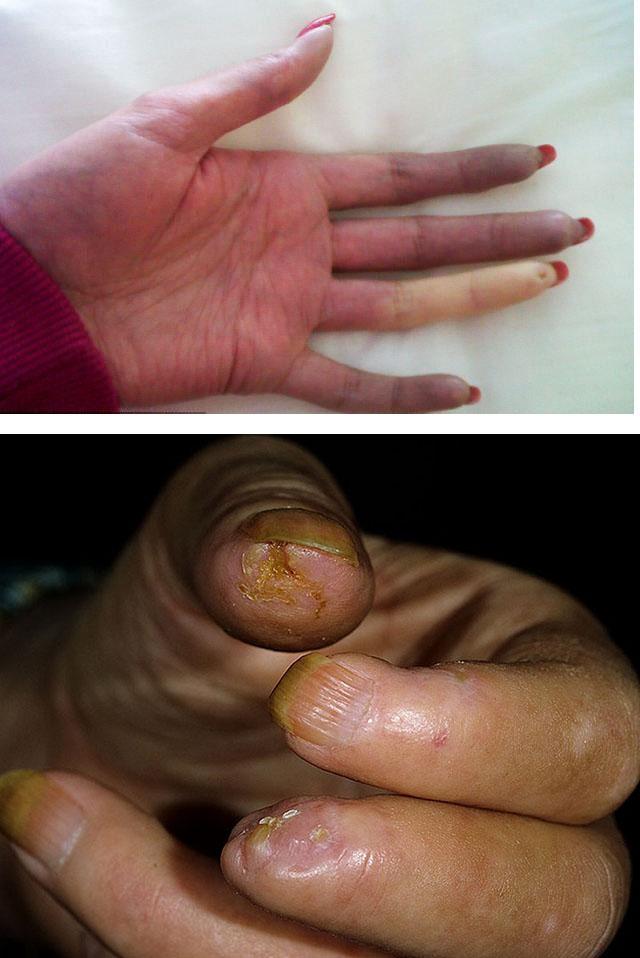
Сосудистые спазмы и изменения их стенок приводят к нарушению питания тканей и трофическим расстройствам — развитию диффузного облысения, сухости и нарушению рельефа кожи, деформации ногтей, болезненным, длительно незаживающим и рецидивирующим изъязвлениям и нагноениям.
Трофические язвы располагаются, преимущественно, на концевых фалангах пальцев рук («дигитальные язвы»), а также в местах наибольшего механического воздействия — в области локтевых и коленных суставов, пяточных костей и лодыжек. На дистальных фалангах пальцев рук нередко обнаруживаются точечные рубчики (симптом «крысиного укуса»), сформировавшиеся в результате атрофических процессов.
Кончики пальцев уменьшаются в объеме, истончаются за счет рассасывания костей ногтевых фаланг (акроостеолиз). Кроме того, может развиваться кожный некроз и гангрена с последующей самоампутацией в области дистальных и даже средних фаланг.
При хроническом течении процесса на лице, передней и задней поверхностях грудной клетки, на конечностях, на слизистых оболочках губ, твердого неба, на языке нередко можно обнаружить телеангиэктазии, возникающие через несколько месяцев или даже лет от начала заболевания и являющиеся, как и кальцинаты, поздними проявлениями системной склеродермии.
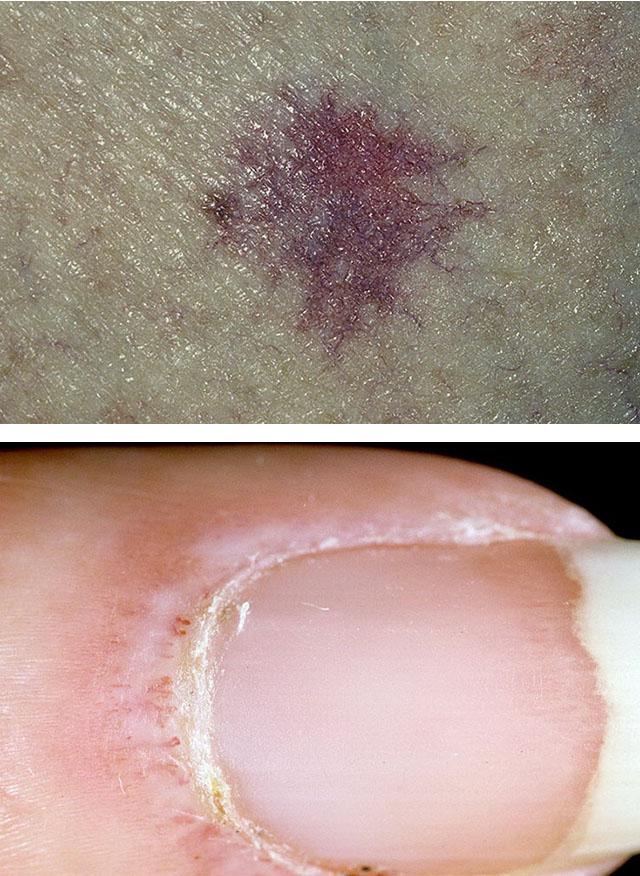
Опорно-двигательная система
Поражения суставов и околосуставных тканей
Наиболее частыми, а иногда и первыми проявлениями системной склеродермии являются поражение суставов, проявляющиеся:
- симптомом «трения сухожилий», который часто предшествует уплотнению кожи; он возникает в результате склерозирования ткани сухожильных влагалищ и самих сухожилий и определяется как «хруст» при пальпации суставов во время активных движений в них;
- полиартралгиями, реже полиартритом по типу ревматоидного, но без выраженных деструктивных изменений в суставах; в то же время, эрозивные изменения суставных поверхностей обнаруживается у 20% больных;
- скованностью в суставах, особенно кистей рук, преимущественно после ночного сна;
- развитием сгибательной контрактуры в суставах, обусловленные, в основном, изменениями в синовиальных оболочках, околосуставных связках, сухожилиях и мышцах;
- остеолизом (рассасывание) костей в зоне дистальных отделов концевых фаланг пальцев, проявляющимся деформацией и укорочением последних, а также иногда остеолизом нижнечелюстных отростков и дистальной трети лучевых костей.
Начало заболевания с артритов наиболее свойственно перекрестной форме системной склеродермии и подострому ее течению.
Вовлечение мышечной ткани
Выражается одной из форм миопатии (мышечной дистрофии):
- непрогрессирующей фиброзной миопатии невоспалительного характера — наиболее частая форма при этом заболевании; проявляется умеренной мышечной слабостью в группах мышц проксимального расположения и незначительным увеличением уровня содержания в крови креатинфосфокиназы (фермент, содержащийся в мышечных тканях);
- воспалительной, сопровождающейся слабостью и болью в мышцах, увеличением в крови в 2 раза и больше креатинфосфокиназы, а также воспалительными изменениями в результатах исследования мышечных биоптатов и в результатах электромиографии.
Кроме того, диффузная форма заболевания сопровождается развитием мышечной атрофии, вызванной контрактурами и нарушениями суставной подвижности.
Внутренние органы
Желудочно-кишечный тракт (жкт)
Системная склеродермия с поражением жкт встречается среди 70% больных. Поражаться могут любые отделы пищеварительного тракта, но в 70-85% — это пищевод (склеродермический эзофагит) и кишечник.
Пищевод
Гипотония (снижение тонуса) пищевода является наиболее частой формой поражения не только последнего, но и всего желудочно-кишечного тракта. Ее морфологическая основа — это фиброз и распространенная атрофия гладкой мускулатуры стенок пищевода. Характерные симптомы — затруднения при глотании, постоянная изжога, ощущение задержки пищевого комка за грудиной, усиливающееся после приема пищи или/и в горизонтальном положении.
При проведении эзофагогастроскопии и рентгенологического исследования определяются суженные нижние отделы пищевода, из-за чего прием твердой и сухой пищи значительно затруднен, и расширенные верхние (2/3) отделы, отсутствие волн перистальтики и отсутствие эластичности стенок (ригидность), иногда возможно наличие грыжи пищеводного отверстия диафрагмы. Вследствие низкого тонуса нижнего пищеводного сфинктера происходит заброс кислого желудочного содержимого в пищевод (гастроэзофагеальный рефлюкс) и формирование в нем эрозий, язв и рубцового сужения, сопровождаемых мучительной изжогой и выраженными болями за грудиной.
При длительном течении гастроэзофагеальной рефлюксной болезни у некоторых больных может происходить замещение пищеводного эпителия слизистой оболочки клетками, идентичными эпителию слизистых оболочек желудка или даже тонкого кишечника (метаплазия), что предрасполагает к развитию рака пищевода.
Желудок и двенадцатиперстная кишка
Гипотония желудка и двенадцатиперстной кишки является причиной нарушения эвакуации пищевой массы и ее задержке в желудке. Это вызывает чувство быстрого насыщения во время еды, частую отрыжку, боли и ощущение тяжести в подложечной области, иногда желудочные кровотечения из-за формирования в слизистой оболочке множественных телеангиэктазий, эрозий и язв.
Изменения в кишечнике
Возникают значительно реже, по сравнению с пищеводом, за исключением толстого кишечника, частота поражения которого почти такая же. Однако симптоматика кишечной патологии во всей клинике системной склеродермии часто становится ведущей. Наиболее характерными являются:
- признаки дуоденита, напоминающие язвенную болезнь;
- при преимущественном развитии патологии в тонком кишечнике нарушается всасывание, проявляющееся вздутием живота, симптомами частичной паралитической тонкокишечной непроходимости (редко), синдромом мальабсорбции — частые поносы с большим количеством содержания жира в каловых массах (стеаторея), чередующиеся с запорами и приводящие к значительному снижению массы тела;
- при поражении толстого кишечника возникают упорные и частые запоры (меньше 2-х самостоятельных актов дефекации в неделю), недержание кала, возможно развитие частичной рецидивирующей кишечной непроходимости.
Органы дыхания
Поражаются более чем в 70% случаев и в последние десятилетия стали основной причиной смерти среди больных системной склеродермией. Поражение легких сопровождается повторными перифокальными пневмониями, формированием эмфиземы, подплевральных кист, абсцессов, плевритов, возникновением повторных спонтанных пневмотораксов, рака легких, который встречается в 3-5 раз чаще, чем в соответствующих возрастных группах без системной склеродермии, постепенным (в течение 2-10 лет) развитием легочной недостаточности. Изменения в легких протекают в виде двух клинико-морфологических вариантов:
- По интерстициальному типу поражения (интерстициальное заболевание легких), характеризующимся легочным фиброзом и диффузным пневмосклерозом, максимально выраженными в нижних отделах легких. Патологические изменения развиваются уже в течение первых пяти лет болезни и наиболее выражены у людей с диффузной формой заболевания. Клиническая симптоматика системной склеродермии не отличается специфичностью — сухой кашель, нередко надсадный, одышка с затрудненным выдохом, быстрая утомляемость и наличие крепитирующих хрипов, напоминающих «целлофановый треск» (при аускультации) в задненижних отделах легких.
При обследовании выявляются снижение жизненной емкости легких, усиленный и деформированный легочный рисунок в нижних отделах (на рентгенограмме), при компьютерной томографии — неравномерное затемнение ткани легких (симптом «матового стекла») и картина «сотовых легких» (на более поздних этапах). - Изолированной (первичной) легочной гипертензии, возникающей в результате сосудистых поражений легких, или вторичной (у 10%), развивающейся вследствие интерстициальной патологии на поздних стадиях системной склеродермии. Легочная гипертензия обоих типов чаще развивается через 10 лет от начала болезни у 10-40%. Главный ее симптом — быстро прогрессирующая (на протяжении нескольких месяцев) одышка. Основные осложнения легочной гипертензии — легочное сердце с правожелудочковой недостаточностью, а также тромбоз легочных артерий со смертельным, как правило, исходом.
Изменения в сердце
Представляют собой одну из наиболее неблагоприятных и частых (16-90%) локализаций заболевания и стоят на первом месте в числе причин внезапных смертей больных с системной склеродермией. Изменения заключаются в:
- нарушениях проводимости и нарушениях сердечного ритма (у 70%), которые особенно ухудшают прогноз заболевания;
- развитии миокардитов (в этом случае процент выживаемости наиболее низкий), особенно среди лиц с полимиозитом;
- поражении внутренней сердечной оболочки (эндокард) с развитием клапанных пороков, преимущественно двухстворчатого клапана;
- развитии слипчивого или (реже) экссудативного перикардита, способного вызвать тампонаду сердца;
- сердечной недостаточности, которая развивается очень редко, но характеризуется устойчивостью к применению корригирующих препаратов.
Основные симптомы — одышка при незначительных физических нагрузках или в покое, ощущение дискомфорта и тупых длительных болей в области грудины и слева от нее, сердцебиения и замирания сердца, чувство толчков в области сердца.
Поражение почек
Благодаря наличию современных эффективных препаратов, встречается относительно редко. В их основе лежат изменения артериол почек, которые являются причиной ограниченных некрозов почечной ткани вследствие нарушения ее адекватного кровоснабжения.
Чаще эти изменения протекают латентно, с незначительными функциональными нарушениями, определяемыми лишь анализами мочи и крови. Реже развивается гломерулонефрит или латентно протекающая хроническая нефропатия.
Выраженные изменения в виде склеродермического почечного криза (острой нефропатии) развиваются среди 5-10% (в основном при диффузной форме системной склеродермии). Он характеризуется внезапным началом и быстропрогрессирующей почечной артериальной гипертензией, нарастанием большого содержания белка в моче и почечной недостаточностью. Только 23% больных с острой нефропатией выживают свыше 5 лет. Вообще, при поражении почек дольше 15 лет выживают только 13%, в то время как без этого осложнения — около 72%.
Новейшие методы диагностики системной склеродермии
К относительно новым лабораторным исследованиям относятся методы определения антинуклеарных антител (АНА):
- антител к топоизомеразе-1 (Scl-70), которые при наличии изолированного синдрома Рейно являются предвестниками развития системной склеродермии (чаще диффузной);
- иммуногенетических маркеров HLA-DR3/DRw52; их присутствие в сочетании с антителами к Scl-70 представляет собой увеличение риска фиброзирования легких в 17 раз;
- антицентромерных антител — присутствуют у 20% больных, как правило, с лимитированной формой патологии; также считаются маркером заболевания при наличии изолированного синдрома Рейно;
- антител к полимеразе III РНК — встречаются в 20-25%, преимущественно, при диффузной форме и поражении почек; они ассоциированы с неблагоприятностью прогноза.
Реже определяют наличие других аутоантител, частота наличия которых при заболевании значительно меньше. К ним относятся антитела к Pm-Scl (3-5%), к U3-РНП (7%), к U1-РНП (6%) и некоторые другие.
Клинические рекомендации при системной склеродермии, предложенные организацией «Ассоциация ревматологов России», включают дополнительные инструментальные методы обследования, позволяющие уточнить характер и объем поражений различных органов:
- для пищеварительного тракта — эзофагогастродуоденоскопия, контрастная рентгенография, манометрия давления в пищеводе, эндоскопическая желудочная pH-метрия, биопсия метаплазированного участка пищевода;
- для дыхательной системы — бодиплетизмография, компьютерная томография высокого разрешения, определение внешнего дыхания и легочной диффузионной способности посредством спирометрии и проведения методики однократного вдоха с задержкой дыхания;
- для определения легочной гипертензии и поражений сердца — допплер-эхокардиография, электрокардиография и катетеризация правых отделов сердца, холтер-электрокардиографический мониторинг, радиоизотопная сцинтиграфия;
- для кожи, мышц, синовиальной оболочки суставов и тканей внутренних органов — исследования биоптата;
- широкопольная видеокапилляроскопия ногтевого ложе, «кожный счет» (описаны выше).
Дифференциальная диагностика
Дифференцированная диагностика системной склеродермии проводится с такими болезнями и синдромами соединительной ткани, как системная красная волчанка, дерматомиозит, ревматоидный артрит, болезнь Рейно, ограниченная склеродермия, склередема Бушке, псевдосклеродермия, мультифокальный фиброз, склеродермия, ассоциированная с опухолью, синдромы Вернера и Ротмунда – Томсона.
Диагностика системной склеродермии осуществляется на основании совокупности клинической симптоматики (отдается преимущество), инструментальных и лабораторных методов. «Ассоцицией ревматологов России» в этих целях рекомендовано использовать такие критерии, как основные и дополнительные признаки, позволяющие проводить дифференциальную диагностику. Для установления достоверного диагноза достаточно наличия 3-х основных из нижеперечисленных признаков или одного из основных (склеродермические изменения кожи, характерные изменения органов пищеварения, остеолиз ногтевых фаланг) в сочетании с тремя или более дополнительными.
К основным признакамотносятся:
- Склеродермический характер кожных поражений.
- Синдром Рейно и дигитальные язвы и/или рубцы.
- Мышечно-суставные поражения с развитием контрактур.
- Кальциноз кожных покровов.
- Остеолиз.
- Фиброз базальных отделов легких.
- Поражение желудочно-кишечного тракта склеродермического характера.
- Развитие крупноочагового кардиосклероза с нарушениями проводимости и сердечного ритма.
- Склеродермическая острая нефропатия.
- Характерные результаты видеокапилляроскопии ногтевого ложе.
- Выявление таких специфических антинуклеарных антител, как, преимущественно, к Scl-70, антицентромерных антител и антител к полимеразе III РНК.
Дополнительные признаки:
- Потеря массы тела более чем на 10 кг.
- Нарушения трофики тканей.
- Наличие полисерозита, как правило, адгезивной (слипчивой) формы.
- Телеангиэктазии.
- Хроническое течение нефропатии.
- Полиартралгия.
- Невралгия тройничного нерва (тригименит), полиневрит.
- Увеличение показателей СОЭ более 20 мм/час.
- Повышенное содержание в крови гаммаглобулинов, превышающее 23%.
- Наличие антинуклеарного фактора (АНФ) или аутоантител к ДНК.
- Выявление ревматоидного фактора.
Лечение системной склеродермии
Лечение заболевания длительное, как правило, пожизненное. Оно должно проводиться комплексно, в зависимости от формы патологии, характера течения и вовлечения в процесс тех или иных органов и систем.
Эффективность терапии значительно снижается на фоне наличия перечисленных выше факторов риска, а также наличия таких провоцирующих факторов, как неправильное питание, курение (!), употребление спиртных и энергетических (!) напитков, кофе и крепко заваренного чая, физических и нервно-психических нагрузок, недостаточного отдыха.
Можно ли загорать при системной склеродермии?
Ультрафиолетовое излучение является одним из достаточно высоких факторов риска, способных привести к обострению течения болезни. Поэтому пребывание в незащищенных от солнечных лучей местах, особенно в периоды усиления солнечной активности, нежелательно. Отдых на морском побережье не противопоказан, но только в осенние месяцы и при условии пребывания в тени. Также необходимо всегда использовать кремы с максимальной степенью защиты от ультрафиолетовых лучей.
Особенности питания
Определенное значение имеет питание при склеродермии системной, которое должно быть многоразовым с короткими перерывами между приемами пищи в небольших объемах, особенно при поражении пищевода. Рекомендуется исключение аллергенных блюд и употребление продуктов с достаточным содержанием белков (молоко и кисломолочные продукты, не острые сыры, мясо и рыба), микро- и макроэлементов, особенно солей кальция.
В случае нарушения функции почек (нефропатия, почечная недостаточность) употребление белков должно быть строго дозированным, а при поражении различных отделов пищеварительного тракта должны соблюдаться диета и обработка продуктов, соответствующие нарушениям этих органов с учетом специфики питания при склеродермии.
Кроме того, рекомендуются блюда, в которых в качестве ингредиентов преобладают различные растительные масла, поскольку они богаты полиненасыщенными кислотами, способствующими снижению активности воспалительных процессов.
Желательными также являются ограничение употребления углеводов, особенно при приеме глюкокортикостероидных препаратов, и достаточное количество овощей, ягод и фруктов с небольшим содержанием сахаров.
Принципы медикаментозного лечения и реабилитации
Главными целями терапии являются:
- достижение стадии ремиссии или максимально возможного подавления активности процесса;
- стабилизация функционального состояния;
- профилактика осложнений, связанных с изменениями в сосудах и прогрессированием фиброза;
- профилактика поражения внутренних органов или коррекция уже имеющихся нарушений их функционирования.
Особенно активной терапия должна быть в первые годы после выявления заболевания, когда интенсивно происходят основные и наиболее значительные изменения в системах и органах организма. В этот период еще можно снизить степень выраженности воспалительных процессов и уменьшить последствия в виде фиброзных изменений. Более того, еще существует возможность повлиять на уже сформировавшиеся фиброзные изменения в плане их частичного обратного развития.
Клинические рекомендации при системной склеродермии содержат следующие основные препараты:
- Купренил (D-пеницилламин) в таблетках, обладающий противовоспалительным действием, влиянием на метаболические процессы в соединительных тканях и выраженным противофиброзным эффектом. Последний реализуется только после применения в течение полугода – года. Купренил является препаратом выбора при быстром прогрессировании патологии, диффузном кожном индуративном процессе и активном фиброзировании. Он назначается в постепенно нарастающих, а затем снижающихся дозировках. Поддерживающие дозы принимаются на протяжении от 2 до 5 лет. В связи с возможными побочными эффектами (токсическое действие на почки, нарушение функции кишечника, дерматиты, влияние на кроветворные органы и др.), наблюдающимися приблизительно у 30% больных, прием препарата осуществляется под постоянным врачебным контролем.
- Иммуносупрессоры Метотрексат, Азатиоприн, Циклофосфан и другие. Метотрексат обладает эффективным действием в отношении кожного синдрома, при поражении мышц и суставов, особенно на ранней, воспалительной стадии болезни. Циклофосфан применяется при высокой активности процесса, интерстициальном поражении легких с формированием легочного фиброза (абсолютное показание для применения), наличии выраженных иммунологических сдвигов и в случаях отсутствия заметного эффекта от применяемого до этого лечения.
- Ферментные средства (Лидаза и Ронидаза) — расщепляют мукополисахариды и уменьшают вязкость гиалуроновой кислоты. Назначаются при хроническом процессе курсами подкожных или внутримышечных инъекций, а также в виде ионофореза и аппликаций в области индурации тканей или контрактур.
- Глюкокортикостероиды (Дексаметазон, Метипред, Преднизолон, Триамцинолон) — назначаются при активности процесса II или III степени, а также в случаях острого или подострого течения. Их применение осуществляется при постоянном контроле функции почек.
- Сосудистые средства — основными являются блокаторы кальциевых канальцев (Коринфар, Нифедипин, Кордафлекс, Форидон), ингибиторы ангиотензинпревращающего фермента (Каптоприл, Капотен и др.), назначаемые уже на начальных этапах болезни, простаноиды (Илопрост, Вазапростан), антагонисты эндотелиновых рецепторов (Траклир, Бозентан), снижающие сопротивление как в системных, так и в легочных сосудах.
- Антиагреганты (Курантил, Трентал) и антикоагулянты (небольшие дозы ацетилсалициловой кислоты, Фраксипарин).
- Нестероидные противовоспалительные (Ибупрофен, Нурофен, Пироксикам, Индометацин) и аминохинолиновые (Плаквенил) средства.
Новым методом является применение при системной склеродермии генно-инженерных биопрепаратов. В настоящее время продолжается изучение их эффективности и перспективности применения при тяжелых формах системной склеродермии. Они представляют собой относительно новое направление в терапии и других системных заболеваний соединительной ткани.
К этим средствам относятся Этарнецепт и Инфликсикамб, подавляющие аутоиммунные реакции, иммунодепрессант Ритуксимаб, представляющий собой моноклональные антитела к B-лимфоцитарным рецепторам (в сочетании с низкими дозами глюкокортикостероидов), антитела к трансформирующему фактору роста бета-I, антимоноцитарный иммуноглобулин, цитостатик Иматиниб, подавляющий избыточный синтез межклеточного матрикса, в результате чего уменьшается кожный синдром и улучшается функция легких при диффузной форме системной склеродермии, гама- и альфа-интерфероны.
Лечение средствами народной медицины
В комплекс лечения желательно включать и средств народной медицины. Однако всегда необходимо помнить о том, что лечение системной склеродермии народными средствами никогда не должно быть единственным или применяться в качестве основного. Оно может служить лишь второстепенным дополнением (!) к основной терапии, назначенной специалистами.
В этих целях можно использовать растительные масла, а также настои лекарственных растений (зверобой, календула) на растительном масле, которыми необходимо смазывать несколько раз в день пораженные участки кожи для их смягчения, улучшения питания и уменьшения степени выраженности воспалительных процессов. Полезно для суставов, кожи и сосудов принимать теплые ванны с настоями герани, ревеня волнистого, сосновых почек или иголок, листьев березы, соломы овса.
Противовоспалительными и иммунодепрессивными свойствами обладают спиртовые настойки или настои (для приема внутрь) сапонарии лекарственной, гречихи сахалинской, чай корня гарпагофитум, настои сбора из трав хвоща полевого, медуницы и спорыша. Противовоспалительным и сосудорасширяющим эффектами обладает настой из следующей смеси растений: бессмертника, зверобоя, донника лекарственного, луговой герани, клевера лугового, тысячелистника, птичьего горца, листьев мяты, подорожника и душицы, ягод малины и брусники, корней одуванчика. Существуют и многие другие сочетания лекарственных растений в виде сборов.
Массаж и упражнения, физиотерапия
Система комплексной терапии и реабилитации также включает (при отсутствии активности или незначительной активности процесса): массаж и комплекс упражнений при системной склеродермии, улучшающих функцию дыхания и сердца, регуляцию тонуса сосудов, улучшение подвижности суставов и т. д.; курсы физиотерапии — ионофорез с противовоспалительными, сосудистыми и ферментными препаратами (Лидаза), тепловые процедуры (парафин, озокерит), аппликации с Диметилсульфоксидом на наиболее пораженные суставы; санаторно-курортное лечение (грязелечение и бальнеотерапия).
Возможна ли беременность и есть ли шанс выносить ребенка?
Беременность сопровождается значительными гормональными изменениями в организме, что является достаточно высоким риском для женщины в плане обострения течения заболевания, а также риском для плода и будущего ребенка. Тем не менее, она возможна. Системная склеродермия не является абсолютным противопоказанием для беременности и родов даже естественным путем. Особенно высокий шанс выносить ребенка на начальных стадиях заболевания с подострым или хроническим течением при отсутствии активности процесса и выраженных патологических изменений со стороны внутренних органов, особенно почек и сердца.
Однако планирование беременности должно быть обязательно согласовано с лечащим специалистом для решения вопроса о возможности отмены определенных лекарственных препаратов и коррекции лечения в целом с применением гормональных, цитостатических, сосудистых, антиагрегантных средств, препаратов, способствующих улучшению тканевого метаболизма и т. д. Кроме того, в период беременности необходимо наблюдаться и обследоваться не реже 1 раза в триместр не только у акушера-гинеколога, но и у ревматолога.
В целях решения возможности продления беременности женщина должна быть госпитализирована в стационар в I триместре, а в дальнейшем — при подозрении на активизацию болезни или на осложнения течения беременности.
Осуществление своевременного адекватного лечения, правильное трудоустройство, соблюдение больным правил постоянного диспансерного наблюдения, устранение или сведение к минимуму провоцирующих факторов, влияния факторов риска позволяют замедлить прогрессирование заболевания, значительно снизить степень агрессивности его течения, улучшить прогноз выживаемости и повысить качество жизни.

ОСТАВИТЬ КОММЕНТАРИЙ