Как выглядит себорейная экзема: механизм развития и эффективные способы лечения
Себорейная экзема – хроническое дерматологическое заболевание, для которого характерно образование на поверхности кожи коростообразных бляшек и мокнущих зон. Патологические элементы формируются в области локализации большого количества сальных желез. Высыпания при себорейной экземе появляются на лице, голове, за ушами, в естественных складках кожи, на сгибательных поверхностях конечностей. Основа диагностики – лабораторные методики. Подтвердить диагноз можно после проведения дерматоскопии и взятия соскоба. Для выяснения причины себорейной экземы может потребоваться консультация у узких специалистов. План лечения включает противомикробные препараты, витаминные комплексы и физиотерапевтические процедуры.
Причины
Себорейную экзему относят к заболеваниям с наследственной предрасположенностью, однако основная причина ее появления неизвестна до сих пор. Провоцируют образование кожных очагов любые состояния, влияющие на местный иммунитет, питание кожи головы и выработку кожного сала:
- аллергические реакции;
- болезни обмена веществ (сахарный диабет);
- ухудшение работы печени, дискинезия желчевыводящих путей;
- хронические воспалительные процессы в кишечнике;
- гормональный дисбаланс;
- острые инфекционные заболевания;
- нейроциркуляторная дистония;
- сильный стресс;
- ВИЧ-инфекция.
Механизм развития
Себорейная экзема – это совместный результат:
- врожденных нарушений иммунного ответа;
- сенсибилизации (повышенной чувствительности) к аллергенам;
- активности условно-патогенного микроорганизма Pityrosporum ovale.
Иммунная система человека включает в себя различные клетки, функция которых строго определена в общей работе иммунитета. Любые нарушения в клеточном составе приводят либо к недостаточной защите – иммунодефициту, либо к излишней агрессии – аллергии. У больных себорейной экземой наблюдается врожденная склонность к развитию аллергических реакций замедленного типа, чем, по сути и является их заболевание.
Дрожжеподобный грибок Pityrosporum ovale в норме обитает на волосистых участках тела человека и является представителем микрофлоры кожи. Здоровый эпителий – непреодолимая преграда для микроорганизма, но он может попасть в глубокие слои кожи при любых нарушениях ее защитной системы. Там он встречается с клетками местного иммунитета, которые уничтожают пришельца и запоминают его антигенный состав – сенсибилизируются.
Формы и виды экземы в видео:
Повторное попадание грибка в глубокие слои эпидермиса приводит к развитию аллергической реакции замедленного типа. Сенсибилизированные клетки выбрасывают в ткани воспалительные вещества, под действием которых расширяются сосуды и формируется локальный отек. В норме такая реакция должна прекратиться после уничтожения возбудителя, но избыточный иммунный ответ поддерживает ее в течение длительного времени.
Особенностью себорейной экземы является усиление выработки кожного сала в очаге воспаления. Его избыток склеивает кожные чешуйки – так формируются жирные хлопья желтого цвета. Кожа под ними мокнет сильнее, что затрудняет заживление и увеличивает продолжительность болезни.
Симптомы себорейной экземы
Симптомы себорейной экземы типичны: сначала на коже появляется пятно красного цвета, которое может выступать над ее поверхностью и зудеть. Затем на нем формируются небольшие прозрачные пузырьки, содержащие мутную жидкость. Через некоторое время они вскрываются, оставляя вместо себя мокнущую поверхность.
При себорейной экземе воспалительные очаги локализуются на:
- волосистой части головы;
- за ушами;
- ресничном крае век;
- лице;
- шее;
- между лопатками;
- груди.
Кожа в перечисленных местах богато снабжена сальными железами, секрет которых придает желто-серый цвет экзематозным участкам. Их поверхность покрыта жирными желтыми чешуйками, которые затем ссыхаются с серозной жидкостью и образуют толстые плотные корки. Зуд варьирует от незначительного дискомфорта до мучительных ощущений, тяжело переживаемых больным.
Стихание воспалительных процессов при себорейной экземе начинается с центра очага, поэтому постепенно он принимает вид кольца: нормальная по цвету кожа окружена красной шелушащейся каймой. Воспаление может перекидываться на соседние здоровые участки, отчего размер экзематозной зоны растет. Без лечения очаг может пройти через всю голову, спуститься к границе роста волос и перейти на кожу лица.
Поражение век приводит к их отеку и покраснению, формированию на ресничном крае бело-желтых чешуек. Нередко к нему присоединяется конъюнктивит – ощущение инородного тела в глазу, жжение, слезотечение, видимое расширение сосудов. Воспалительный экссудат склеивает веки во время сна, из-за чего больные утром не могут открыть глаза.
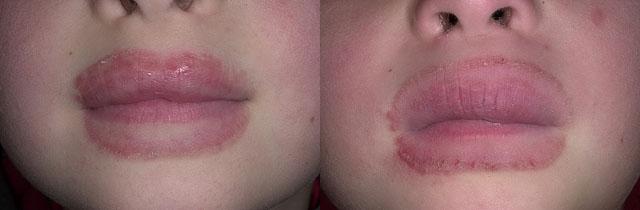
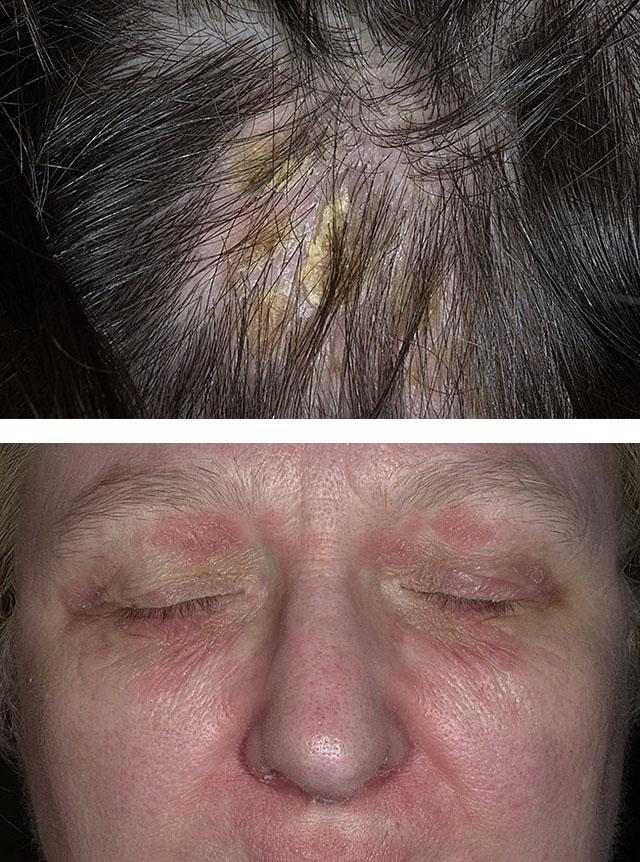
Диагностика заболевания
Диагноз себорейной экземы устанавливает врач-дерматолог, в большинстве случаев ему достаточно внешнего осмотра очагов и сбора анамнеза. Для уточнения причины он назначает:
- клинический анализ крови и мочи;
- биохимический анализ крови;
- определение уровня общего Ig E в крови;
- обнаружение антител к основным аллергенам и паразитам (глистам, лямблиям);
- бактериологическое исследование кожи;
- люминесцентное исследование;
- УЗИ органов брюшной полости.
Лечение
Лечение себорейной экземы начинается с изменения образа жизни больного. Большую роль в развитии болезни играет функция нервной системы: нередко пусковым фактором становится стресс, нарушение сна, психоэмоциональное напряжение. Больному себорейной экземой рекомендуют соблюдать охранительный режим: избегать умственного и эмоционального перенапряжения, спать не менее 8 часов в сутки. Во время обострения себорейной экземы следует отказаться от пищевых аллергенов: цитрусовых, шоколада, цельного молока, яиц, ярких овощей и фруктов. Госпитализация пациентам обычно не требуется и все лечение они получают амбулаторно.
Общая терапия
Для купирования симптомов себорейной экземы используют:
- Антигистаминные препараты – они блокируют местное влияние основного медиатора воспаления – гистамина, за счет чего устраняют сосудистые изменения и отек тканей. Многие из них обладают снотворным и успокаивающим эффектом, что благотворно сказывается на состоянии пациентов с неврозом и бессонницей. В группу входят: Диазолин, Супрастин, Тавегил, Зодак.
- Десенсибилизирующие препараты – они стабилизируют клеточную мембрану иммунных клеток, предотвращая дальнейшее развитие воспалительной реакции (кальция глюконат, тиосульфат натрия внутривенно).
- Глюкокортикоиды – мощные противовоспалительные средства гормонального происхождения. Они быстро снижают активность иммунного ответа, поэтому применять их можно только по назначению лечащего доктора. Для лечения себорейной экземы их назначают внутрь при упорном течении заболевания. К этой группе относятся: Преднизолон, Бетаметазон, Дексаметазон.
- Седативные препараты – их назначают при выраженном психическом напряжении для нормализации сна и работы нервной системы. В легких случаях поможет настойка пустырника, валерианы, пиона, более серьезные нарушения лечат транквилизаторами: Фенозепамом, Хлордиазепоксидом.
- Антибиотики – потребуются в случае инфицирования очагов себорейной экземы. Для устранения возбудителя назначают антибактериальные препараты широкого спектра действия: сумамед, тетрациклин, цефазолин.
- Антимикотики – противогрибковые препараты, их назначают внутрь при неэффективности местной терапии (Кетоконазол, Интраконазол).
- Витамины – для заживления кожного покрова показано применение витаминов А, Е, С. От использования витаминов группы В в острую стадию развития себорейной экземы лучше воздержаться – они нередко приводят к развитию аллергических реакций.
Местная терапия
Так как большую роль в возникновении себорейной экземы играет условно-патогенный грибок, одним из основных средств лечения является местный антимикотик. При локализации очага на волосистой части головы используют лечебные шампуни:
- Низорал;
- Кето-плюс;
- Себипрокс;
- Фридерм деготь;
- Циновит.
Многие из них сочетают в себе противогрибковое средство с цинком пиритионом – он нормализует выработку кожного сала и уменьшает шелушение кожи. Шампунь после вспенивания оставляют на коже головы в течение пяти минут, после чего тщательно смывают. Пользуются им 2-3 раза в неделю в течение 2-2,5 месяцев.
Пораженный участок кожи в стадии мокнутия лечат примочками со слабым раствором марганцовки. По мере высыхания очага его смазывают несколько раз в день тонким слоем противовоспалительной мази с глюкокортикоидами:
- Синафлан;
- Тридерм;
- Гидрокортизоновой.
Заживляющие препараты показаны после стихания острой воспалительной реакции и мокнутия при себорейной экземе. Местно назначают:
- Метилурацил;
- Декспантенол;
- Пантенол.
Для предупреждения инфицирования воспаленных очагов, особенно при нестерпимом зуде и расчесах следует обрабатывать их антисептиками: зеленкой, Фукорцином, метиленовым синим. Местное лечение гнойных осложнений себорейной экземы проводят антибактериальной мазью (Левомицин, Оксикорт).
Местная физиотерапия: ультрафиолетовое облучение, ПУВА-терапия угнетает патологическую реакцию иммунитета и способствует скорейшему выздоровлению. Чтобы избежать рецидивов себорейной экземы, следует помнить о рациональном режиме труда и отдыха, вовремя лечить воспалительные заболевания, избегать пищевых и бытовых аллергенов.
Народные средства
Для борьбы с себорейной экземой можно применять и народные средства, но только после разрешения лечащего врача. И единственным методом терапии они быть не должны.
Народные способы лечения себорейной экземы:
- Поваренная соль. Сначала волосы моют обычным шампунем. В чистую кожу головы осторожно втирают поваренную соль. Длительность – 10 минут. Затем снова промывают волосы чистой водой.
- Имбирь, мускатный орех и калган. Эти три ингредиента смешивают в равных пропорциях, заливают спиртом и оставляют в темном месте на 2 суток. По прошествии этого времени полученным лосьоном протирают очаги воспаления утром и вечером.
- Отвар из бузины и тысячелистника. Смешивают ингредиенты по 1 чайной ложке. Заливают литром кипятка. Принимают внутрь.
- Компрессы из настоев коры дуба, перечной мяты, ромашки и зверобоя. Эти травы помогают убрать отечность, уменьшить воспаление и зуд, которые сопровождают себорейную экзему.
Перед применением любого средства необходимо сначала убедиться в отсутствии аллергической реакции на его компоненты.
Прогноз
При своевременном обращении к врачу и строгом выполнении всех его рекомендаций есть возможность добиться стойкой ремиссии. Пациент может долгое время не вспоминать о том, что у него есть такое хроническое заболевание. Полностью вылечить себорейную экзему сложно, так как это заболевание быстро переходит в хроническую форму.
Профилактика себорейной экземы
Чтобы никогда в жизни не столкнуться с проявлениями себорейной экземы необходимо придерживаться следующих рекомендаций:
- сбалансированно питаться;
- следить за личной гигиеной и принимать каждый день душ;
- отдавать предпочтение одежде из натуральных тканей;
- избавиться от вредных привычек;
- меньше пользоваться бытовой химией;
- отдавать предпочтение молочно-растительной диете.
Кроме этого следует ежедневно внимательно осматривать кожные покровы. Если появились подозрительные высыпания, которые зудят и воспалены – обратитесь к врачу в ближайшее время.
Себорейная экзема – заболевание, которое быстро переходит в хроническую форму. Поэтому, чем раньше обратиться за помощью к дерматологу, тем более благоприятным будет прогноз. В лечении патологии важен комплексный подход. Отличных результатов можно добиться, если комбинировать медикаментозную терапию, физиопроцедуры и народные средства.
Сталкивались ли вы с симптомами себорейной экземы? Смогли ее вылечить или острая форма болезни перешла в хроническую? Поделитесь своим опытом в комментариях.
История от автора видео о заболевании и как он избавился от него:
ОСТАВИТЬ КОММЕНТАРИЙ