Причины и методы лечения конглобатных угрей
 Угревая болезнь — это широко распространенным заболевание, часто приводящее к косметическим дефектам и депрессивным состояниям, а иногда, несмотря на доброкачественное течение в большинстве случаев — к развитию серьезных осложнений септического характера. В практической работе дерматологов и косметологов это заболевание выявляется в среднем у 80% лиц подросткового возраста иу 25% взрослого населения, в основном от 20 до 40 лет.
Угревая болезнь — это широко распространенным заболевание, часто приводящее к косметическим дефектам и депрессивным состояниям, а иногда, несмотря на доброкачественное течение в большинстве случаев — к развитию серьезных осложнений септического характера. В практической работе дерматологов и косметологов это заболевание выявляется в среднем у 80% лиц подросткового возраста иу 25% взрослого населения, в основном от 20 до 40 лет.
Недостаточное представление о механизме развития болезни обусловливает длительность и несовершенство его лечения, актуальность этой проблемы. Различают три или четыре (в зависимости от классификации) степени заболевания. К наиболее тяжелым проявлениям относятся конглобатные угри, которыми страдают преимущественно мужчины и которые встречаются у 15-25% больных угревой болезнью.
Характеристика патологии
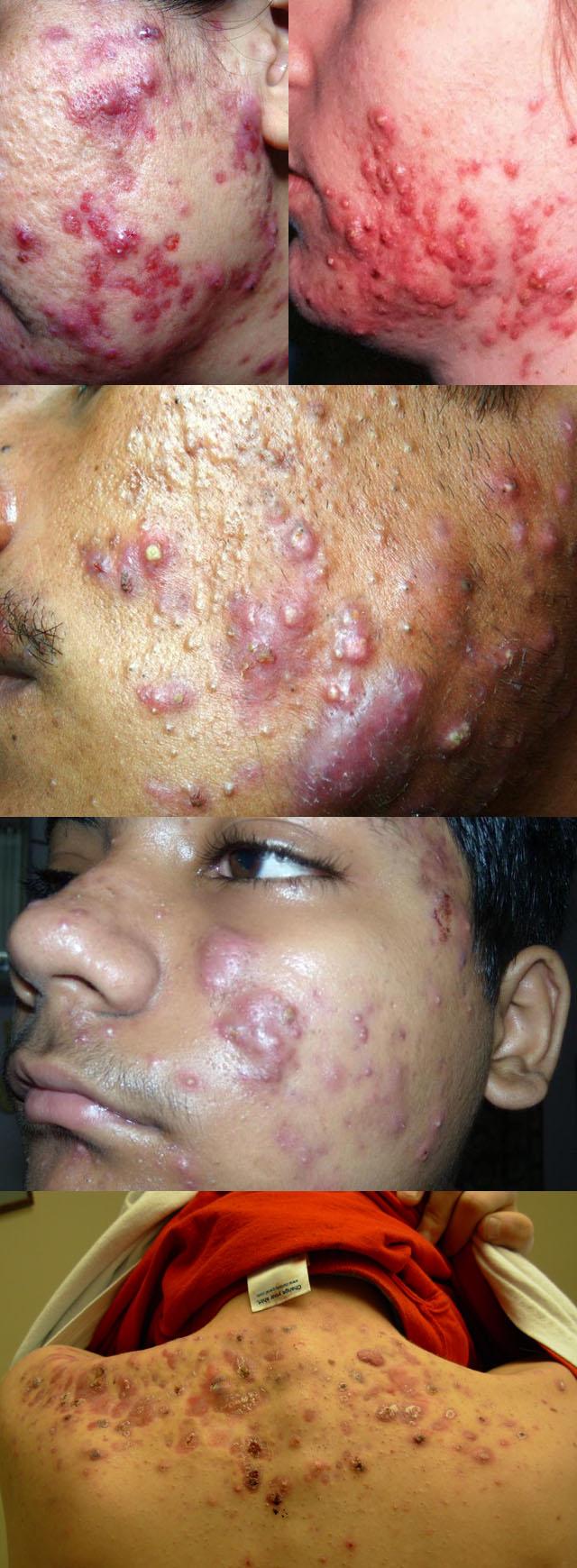
Конглобатные, или нагроможденные, или множественные угри — это постепенно развивающаяся, длительно протекающая (в течение многих лет) хроническая, рецидивирующая, тяжелая форма угревой болезни. Она характеризуется слиянием изолированных комедонов. В результате чего в глубоких слоях дермы и подкожной клетчатке вокруг воспаленных волосяных фолликулов формируется комплекс округлых (величиной с боба), болезненных (при прощупывании) образований синевато-багровой окраски, представляющих собой воспалительные инфильтраты (ограниченный отек с клеточными элементами). Наиболее частая их локализация — кожа головы и задней поверхности шеи, лицо, спина, верхние отделы передней поверхности грудной клетки, иногда — живот.
Для конглобатных акне характерно сочетание с фолликулитами и перифолликулитами в области волосистой части головы, рецидивирующим гнойным воспалением потовых апокриновых и сальных желез, склонность к формированию сальных кист. При нагноениях часто образуются фурункулы и абсцессы. Сами инфильтраты и кисты сообщаются между собой и с кожной поверхностью свищами (эпителизированные ходы, каналы), через которые при обострениях выделяется гнойное содержимое. На месте воспалительных инфильтратов впоследствии формируются келоидные рубцы.
Фото конглобатных угрей
Причины и механизм развития
Предположительно, причины конглобатных угрей и механизм их развития складываются из следующих взаимосвязанных звеньев:
- Генетически обусловленная гиперандрогения, которая считается главным звеном и проявляется абсолютным повышением андрогенов (мужских половых гормонов) в плазме крови. Она подразделяется на гиперандрогению надпочечниковую, яичниковую и смешанную, причиной которых могут быть дисфункция коры надпочечников врожденного характера, опухоли яичников или надпочечников, поликистоз яичников. При этих изменениях вырабатывается избыточное количество андрогенов или стероидных гормонов, влияющих на синтез андрогенов.
- Нарушение способности полового секс-связывающего глобулина (ПССГ) связывать тестостерон, в результате чего последний становится менее активным.
- Рецепторная форма гиперандрогении, при которой абсолютное содержание андрогенов в плазме в пределах нормы или даже снижено, но повышена чувствительность рецепторов волосяных фолликул к тестостерону или к его более активной форме дегидротестостерону. Последний непосредственно стимулирует разрастание и созревание себоцитов (клетки сальных желез, накапливающие и секретирующие кожное сало). Это связано с повышенной активностью 5-альфа-редуктазы — фермента, участвующего в трансформации тестостерона в дегидротестостерон.
- Перечисленные в первых двух пунктах гормональные факторы способствуют увеличению синтеза и продуцирования кожного сала. При тяжелой степени угревой болезни (множественные конглобатные угри), отмечено его увеличение почти в 2 раза.
В этих условиях снижается концентрация незаменимой альфа-линолевой кислоты, которая регулирует созревание кератиноцитов (клетки эпителия, основные элементы которых состоят из белка кератина), выстилающих протоки сально-волосяных фолликулов. В результате — процессы избыточного разрастания и ороговения клеток эпидермиса преобладают над слущиванием эпителия, что проявляется в закрытии протоков волосяных фолликулов и в формировании открытых и закрытых комедонов. - Размножение в благоприятных условиях (большое количество липидов кожного сала и ограниченный доступ кислорода) различных форм пропионбактерий кожи, дрожеподобных грибков и других сапрофитных и условно-патогенных микроорганизмов. Они продуцируют фермент липазу, расщепляющую жиры до глицерина и жирных кислот.
Появление последних и бактериальных антигенов приводит к поступлению в эти участки из крови фагоцитов, нейтрофилов, эозинофилов, моноцитов, нейтрализующих чужеродные вещества и несвойственные организму белки.
Кроме того, пропионбактерии способствуют разрастанию кератиноцитов, действуют подобно медиаторам воспаления, обладают высокой воспалительной активностью, стимулируют выделение белков иммунной системы. Все это, в свою очередь, ведет к повреждению и разрушению стенок сальных желез и выходу их содержимого в дерму, развитию воспалительной реакции в виде папул и пустул (узелки с серозным и гнойным, соответственно, содержимым), развитию воспалительных инфильтратов и кистозных образований.

Способствующие и провоцирующие факторы
К ним относятся:
- Частые психоэмоциональные нарушения, стрессовые состояния и тревожно-депрессивные расстройства. При этих состояниях повышается выработка «субстанции Р» (нейромедиатор), под влиянием которой нарушаются деление и дифференцировка кератиноцитов, а также увеличивается выработка сала.
- Дисфункция желез внутренней секреции.
- Сахарный диабет.
- Нарушения рациона питания, прием продуктов с повышенным содержанием брома и йода (йодированная соль и морепродукты). Высокое содержание в рационе питания углеводов влечет за собой повышенную секрецию инсулина, приводящего, в свою очередь, к увеличению концентрации андрогенных гормонов и избыточной секреции кожного сала.
- Прием некоторых медикаментозных препаратов — стероидных гормонов, противотуберкулезных, галогенсодержащих, противосудорожных (при эпилепсии), антидепрессантных средств.
- Негативное влияние внешней среды: избыточное солнечное излучение и низкие температуры (обострение наблюдается чаще в зимний и весенний периоды); систематическое загрязнение кожи производственной пылью, бензином и техническими маслами; частое мытье кожи с применением мыла, неадекватно подобранные косметические уходовые средства; постоянное механическое травмирование кожного покрова.
- Курение: табак является одним из главных факторов, провоцирующих развитие тяжелых форм угревой болезни. Этот факт объясняется его влиянием на снижение в организме содержания витамина “E” и увеличение продукции кожного сала.
- Очаги хронической инфекции в организме.
Лечение конглобатных угрей
Выбор тактики лечения во многом зависит от возраста пациента и его пола, характера трудовой деятельности. Необходима правильная оценка врачом степени тяжести заболевания, состояния внутренних органов и систем, выявления и лечения сопутствующих заболеваний.
С этой целью рекомендуются учет влияния предшествующей терапии, проведение дополнительных исследований, которые позволят объективизировать кожные патологические процессы:
- себометрия;
- РН-метрия, исследование гормонального фона и уровня увлажненности кожных покровов;
- исследование кожного микрорельефа с помощью оптического видеомониторинга;
- ультразвуковое исследование органов малого таза, надпочечников, магнито-резонансная томография черепа;
- консультации эндокринолога и гинеколога и др.
Непосредственное лечение состоит в устранении провоцирующих факторов, назначения препаратов системного и местного воздействия.
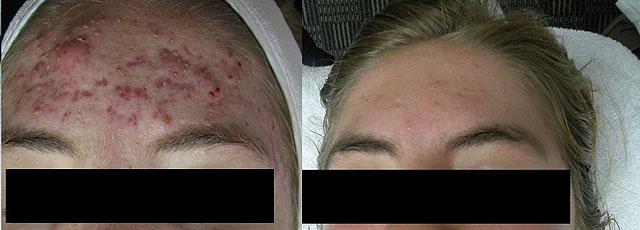
Результат комплексной терапии заболевания
Системная терапия конглобатных угрей заключается в:
- введении антибиотиков по определенным схемам (после определения чувствительности микроорганизмов к антибиотикам). Например: Цефотаксим или Кефзол вводятся внутримышечно или внутривенно по 1-2 грамма 2-3 раза в день (в зависимости от тяжести) на протяжении 7-10 дней в сочетании с 30-40 мг Преднизолона с постепенным снижением его дозировок и отменой;
- применении комбинированных оральных контрацептивов (КОК) даже в случаях с нормальным содержанием в крови андрогенов (необходима предварительная консультация гинеколога-эндокринолога); КОК назначаются женщинам с 1-го дня цикла менструаций в течение 21 дня; рекомендуется проведение 6-12 курсов с 7-дневным перерывом;
- назначении курса лечения ретиноидами (после предварительной антибиотикотерапии) — Изотретиноин (Роаккутан) в капсулах в течение от 3 до 6 месяцев.
- приеме комплекса витаминов с микроэлементами, особенно с цинком.
К топическим (местным) средствам относятся:
- мази и эмульсии с антибиотиками и антибактериальными препаратами — эмульсия или мазь с эритромицином в комплексе с ацетатом дигидрата цинка, мазь с гентамицином, пероксид бензоила, гель клиндамицин;
- ретиноиды в виде крема или лосьона с содержанием третиноина (Ретин А), Дифферин (адапален) в виде крема или геля, а также крем или гель с азелаиновой кислотой;
- немедикаментозные средства — лечение лазером, микротоковая и кислородно-озоновая терапия.
Только комплексный подход и длительное правильно выбранное лечение позволяют увеличить сроки ремиссии и надеяться на полное излечение.
07.01.2019
Алексей:
Какие лекарства нужны от конглабальных прыщей
03.07.2020
Анна:
Здравствуйте. Терапия конглабальных угрей проводится с обязательным применением антибиотиков, иногда даже в инъекционной форме. Нужно обратится к специалисту дерматологу. Для назначения лечения, следует сдать мазок дермы. Будьте здоровы!
17.12.2018
Jasur:
здравствуйте пожалуйста зкажите как можно убрат жирное лицо и угри
04.07.2020
Анна:
Здравствуйте. Нужно правильно подобрать косметику и очищающие средства под тип Вашей кожи.