От чего появляется псориаз — результат сочетания внешних и внутренних причин
Псориаз – хроническое дерматологическое заболевание, которое поражает кожу, ногти и суставы. Патология широко распространенная – она достигает 15% среди всех кожных заболеваний. С одинаковой частотой болеют как женщины, так и мужчины. Псориаз характеризуется появлением на коже специфической сыпи – плоских папул, поверхность которых покрыта чешуйками серого или серебристого оттенка. Отсюда и второе название болезни – чешуйчатый лишай. Элементы сыпи имеют тенденцию к слиянию, образуя различные по очертаниям пятна. Этот процесс сопровождается зудом. Врачи отмечают, что все чаще им приходится диагностировать тяжелые формы псориаза, которые тяжело поддаются терапии. Поэтому при появлении на коже подозрительной сыпи необходимо сразу обращаться к дерматологу.
Актуальность этой медико-социальной проблемы связана с:
- значительной распространенностью;
- непредсказуемостью, своеобразностью и непостоянством течения;
- появлением первых клинических признаков преимущественно в молодом возрасте;
- ростом заболеваемости в последние 10-15 лет среди молодых людей;
- увеличением процента тяжелых форм заболевания, сопровождаемых серьезными психологическими нарушениями и расстройствами сна;
- ухудшением качества жизни больных;
- трудностью лечения;
- значительным ростом числа больных с утратой трудоспособности, как по больничным листам, так и в связи с инвалидностью, особенно среди молодых мужчин.
По разным данным болезнь зарегистрирована у 2-7% населения Земли. В структуре кожных заболеваний псориаз составляет 3-5%, а среди больных дерматологических стационаров — до 25%. Эти данные по некоторым причинам являются неполными: трудность идентификации тяжелых форм, например, псориатического артрита, редкая обращаемость в медицинские учреждения больных с легкими формами и др.
Причины псориаза и его патогенез
Несмотря на преимущество локальных кожных проявлений при большинстве форм болезни, по своим причинам и характеру нарушений в организме болезнь носит именно системный характер. В процессе заболевания принимают участие суставы, сосуды, почки, печень. Отмечается также и высокий риск возникновения сахарного диабета, ожирения и гипертонической болезни у лиц, страдающих псориазом, особенно у женщин.
У 20-30% больных впоследствии развивается синдром метаболических нарушений с повышенным содержанием триглицеридов в крови, ожирение преимущественно в области живота, псориатический артрит.
Также в последнее время выявлен ряд биологических маркеров, указывающих на непосредственную связь псориаза с болезнью Крона, ревматоидным артритом, сердечно-сосудистыми заболеваниями, стенокардией и повышенной смертностью в результате инфаркта миокарда. По этим и другим причинам все большее число исследователей склоняется к системному определению дерматоза как «псориатическая болезнь», а не просто «псориаз».
Передается ли псориаз по наследству
Несмотря на наличие большого числа гипотез и исследований, проводимых по настоящее время, остается затруднительным ответ на вопрос о том, передается ли псориаз по наследству. Тем не менее, общепризнано, что болезнь является генетически детерминированной. При отсутствии болезни у обоих родителей она встречается только у 4,7% детей. При заболевании одного из родителей риск заболевания ребенка увеличивается до 15-17%, обоих родителей — до 41%.
Начало псориатической болезни может быть в любом возрасте, но в большинстве случаев пик отмечается в возрастах 16-25 лет (псориаз I типа) и 50-60 лет (псориаз II типа). При псориазе I-го типа чаще прослеживаются наследственный характер болезни, суставные поражения и распространенность бляшечных высыпаний. При II типе болезнь имеет более благоприятное течение.
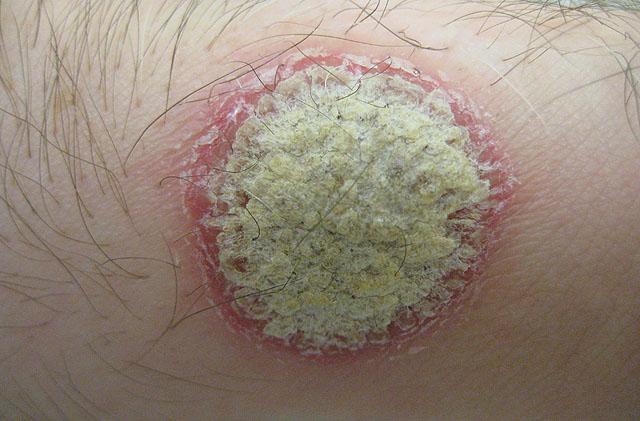
Псориатическая бляшка
Механизм развития (патогенез)
Основным звеном в патогенезе (механизме развития) заболевания, приводящим к возникновению высыпаний на коже, является повышение митотической (деление клеток) активности и ускоренной пролиферации (разрастания) эпидермальных клеток. В результате — клетки эпидермиса, не успевая ороговеть, выталкиваются клетками нижележащих слоев кожи. Это явление сопровождается избыточным шелушением и называется гиперкератозом.
Заразен ли псориаз
Возможны ли свободное общение и контакт с больными, то есть можно ли заразиться? Все проведенные исследования, связанные с этим заболеванием, опровергают такое предположение.
Болезнь не передается другим людям ни воздушно-капельным путем, ни в результате прямого контакта.
Реализация генетической предрасположенности к заболеванию (в соответствии с генетической теорией псориаза) возможна в случае расстройства регуляторных механизмов следующих систем:
- Психоневрологической. Психическая неустойчивость способствует расстройствам функции вегетативной нервной системы. Последняя является одним из рефлекторных звеньев в реализации определенных эмоциональных факторов влияния через альфа- и бета-рецепторы на сосудистую систему кожи, а значит и на ее общее состояние.
Психическая травматизация играет значительную (если не первостепенную) роль в механизме развития болезни, а также в частоте и длительности рецидивов. В то же время, сам дерматоз вызывает нарушения функционального состояния психики. - Эндокринной. Псориатическая болезнь является проявлением нарушения адаптационных механизмов, главную роль в которых играют эндокринные железы (гипоталамус, гипофиз, надпочечники), регуляция которыми осуществляется не только гуморальным путем (через кровь), но и с участием нервной системы.
В целях адаптации организма гипоталамо-гипофизарно-надпочечниковая система первой включается (в ответ на воздействие изменений окружающей среды, экстремальных и стрессорных факторов) с помощью увеличения или уменьшения выделения гормонов, в результате чего изменяется клеточный метаболизм. - Иммунной. Механизм реализации генетической предрасположенности к псориазу с участием иммунной системы происходит посредством генов, контролирующих клеточный иммунный ответ и иммунное взаимодействие клеток между собой (система HLA). Иммунная система при псориазе также изменена либо генетически, либо под воздействием внутренних или внешних факторов, что подтверждается нарушением всех звеньев кожной иммунной регуляции.
Генетически детерминированные нарушения клеточного метаболизма приводят к ускоренному росту и разрастанию незрелых клеток эпидермиса, что ведет к выделению биологически активных веществ (БАВ) лимфоцитами, незрелыми клетками кожи, активированными кератиноцитами и макрофагами. Последние являются медиаторами воспаления и иммунного ответа.
К этим веществам относятся протеазы, белковые информационные молекулы, называемые цитокинами (фактор некроза опухоли, интерлейкины, интерфероны, различные подтипы лимфоцитов), полиамины (углеводородные радикалы). Медиаторы, в свою очередь, стимулируют разрастание неполноценных клеток эпидермиса, изменения стенок мелких сосудов и возникновение воспаления. Весь процесс сопровождается скоплением в эпидермисе и сосочковом слое дермы одно- и многоклеточных лейкоцитов.
Предрасполагающие и провоцирующие факторы
Ключевым патологическим проявлением псориаза является избыточное разрастание неполноценных клеток эпидермиса. Поэтому основополагающим моментом в выяснении механизма развития болезни и решении вопроса о том, как лечить псориаз, является установление пусковых факторов. Основные из них:
- Психологические — влияние кратковременных сильных стрессов, а также невыраженных, но длительных по времени или часто повторяющихся отрицательных психологических воздействий, моральная неудовлетворенность, нарушения сна, депрессивные состояния.
- Обменные расстройства в организме, нарушения функции пищеварительных органов, особенно печени и внешнесекреторной функции поджелудочной железы.
- Заболевание или дисфункция желез внутренней секреции (гипоталамуса, щитовидной, паращитовидной и вилочковой желез, эндокринной деятельности поджелудочной железы).
- Нарушения в иммунной системе (аллергичекие реакции и иммунные заболевания).
- Наличие в организме хронических очагов инфекции (тонзиллит, риносинуситы, отиты и др.). Патогенные и условно-патогенные микроорганизмы, особенно золотистый стафилококк, стрептококки и дрожжеподобные грибки, их токсины, клетки кожи, поврежденные этими микроорганизмами, являются мощными антигенами, способными спровоцировать иммунную систему на агрессию против них, измененных и здоровых клеток организма.
- Механические и химические повреждения кожи, длительный прием антибиотиков или глюкокортикоидов по поводу каких-либо заболеваний, гиперинсоляция, курение и злоупотребление алкогольными напитками, острые инфекционные заболевания (респираторно-вирусная инфекция, грипп, ангина и др.).
Симптомы и виды псориаза
Общепринятой клинической классификации псориатической болезни не существует, однако традиционно выделяют наиболее часто встречающиеся клинические формы. Они в ряде случаев настолько отличаются друг от друга, что их расценивают как отдельные заболевания.
В развитии заболевания выделяют три стадии:
- Прогрессирование процесса, при котором высыпания величиной до 1-2 мм появляются в большом количестве на новых участках. В дальнейшем они трансформируются в типичные псориатические бляшки.
- Стационарная стадия — отсутствие появления «свежих» элементов, сохранение размеров и внешнего вида существующих бляшек, полностью покрытых отшелушивающимся эпидермисом.
- Стадия регресса — уменьшение и уплощение бляшек, уменьшение выраженности шелушения и исчезновение элементов, рассасывание которых начинается в центре. После их полного исчезновения обычно остаются очаги депигментации.
Вульгарный псориаз (обыкновенный, обычный)
Он проявляется мономорфными (однородными) высыпаниями в виде бляшек или папул — узелков красноватого или розового цвета, возвышающихся над поверхностью кожи. Папулы четко отграничены от здоровых участков и покрыты чешуйками серебристо-белого цвета. Величина их в диаметре может быть от 1-3 мм до 20 мм и более. Для них характерны три феномена, возникающих после поскабливания по их поверхности:
- симптом «стеаринового пятна» — усиление шелушения после легкого поскабливания, в результате чего поверхность папул приобретает сходство с каплей растертого стеарина; это объясняется паракератозом (утолщение эпителия), гиперкератозом (утолщение рогового слоя кожи, т. е. напластование чешуек), накоплением жиров и жироподобных компонентов в наружных слоях эпидермиса;
- симптом «терминальной пленки» — из-под удаленных чешуек появляется слизистый эпидермальный слой в виде тонкой, бархатистой, блестящей, влажной поверхности;
- симптом «кровяной росы», или феномен Ауспитца-Полотебнова — не сливающиеся между собой капельки крови в виде росы, которые выступают на блестящей поверхности после легкого ее поскабливания; это объясняется травмированием полнокровных дермальных сосочков.
Излюбленными местами локализации сыпи являются волосистая часть головы, симметричное расположение на разгибательных поверхностях в области крупных суставов — локтевых, коленных. Локализация бляшек может длительное время ограничиваться только этими участками. Поэтому их называют «сторожевыми», или «дежурными». Реже поражаются ногти, кожа в области других суставов, половых органов, лица, подошв и ладоней, крупных складок.
Еще один характерный симптом — возникновение псориатической сыпи в местах механического или химического повреждения кожи (феномен Кебнера). Такими травмами могут быть расчесы, порезы, химическое раздражение кислотами или щелочами.
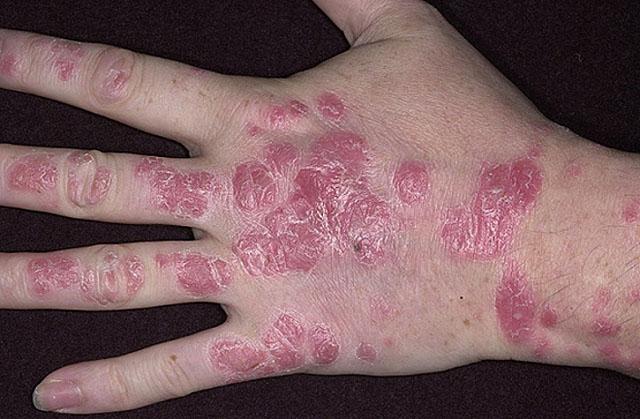
Вульгарный псориаз
В зависимости от локализации элементов и клинического течения, вульгарный псориаз подразделяют на несколько разновидностей:
- Себорейный.
- Ладонно-подошвенный.
- Каплевидный.
- Интертригинозный.
- Псориаз ногтей.
Себорейный псориаз
Он возникает на участках кожи с большим количеством сальных желез — на лбу, волосистой части головы, в заушной области, в зонах лицевых складок (носогубных и носощечных), между лопатками и в верхних отделах передней поверхности грудной клетки. Если на лице, спине и груди сыпь имеет характер папул красного цвета, которые покрыты шелушащимися крупными пластинками серебристо-белого цвета, то за ушными раковинами она похожа на сыпь при себорейном дерматите, осложненном присоединившейся инфекцией.
Поверхность себорейных пятен и папул за ушными раковинами более яркая и отечная, по сравнению с другими участками. Она покрыта чешуйками желтовато-белой или серовато-белой окраски и серозно-гнойной коркой (из-за мокнутия), которая плотно прилегает к коже. Почти всегда высыпания сопровождаются выраженным зудом.
Такую разновидность себореи за ушами и на других участках тела, которая сопровождается мокнутием поверхности и кровоточивостью при удалении корок-чешуек, некоторые авторы выделяют в самостоятельную форму — экссудативный псориаз («экссудат» — выпот). Несмотря на значительное сходство с себорейным дерматитом, в основе этих заболеваний лежат разные причины и механизмы развития, а значит, требуется и разный подход в их лечении.
Ладонно-подошвенный псориаз
Встречается достаточно часто. Диагностика болезни не вызывает затруднений, если высыпания в области ладоней и подошв являются частью распространенной формы псориаза. Но в последние годы у некоторых больных, особенно у женщин в пред- и менопаузальном периодах, наблюдается первая локализация псориатической сыпи изолированно (только в этих зонах), напоминая приобретенный дерматоз или кератодермию других этиологий. В подошвенной области высыпания, характерные для псориаза, нередко сочетаются с грибковыми, что требует тщательной диагностики и сочетанного лечения.
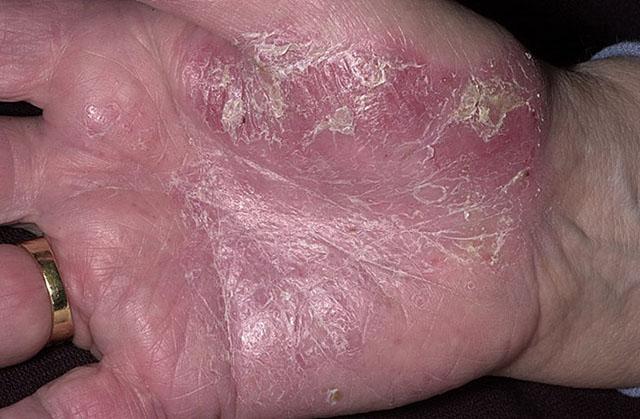
Ладонно-подошвенная форма заболевания
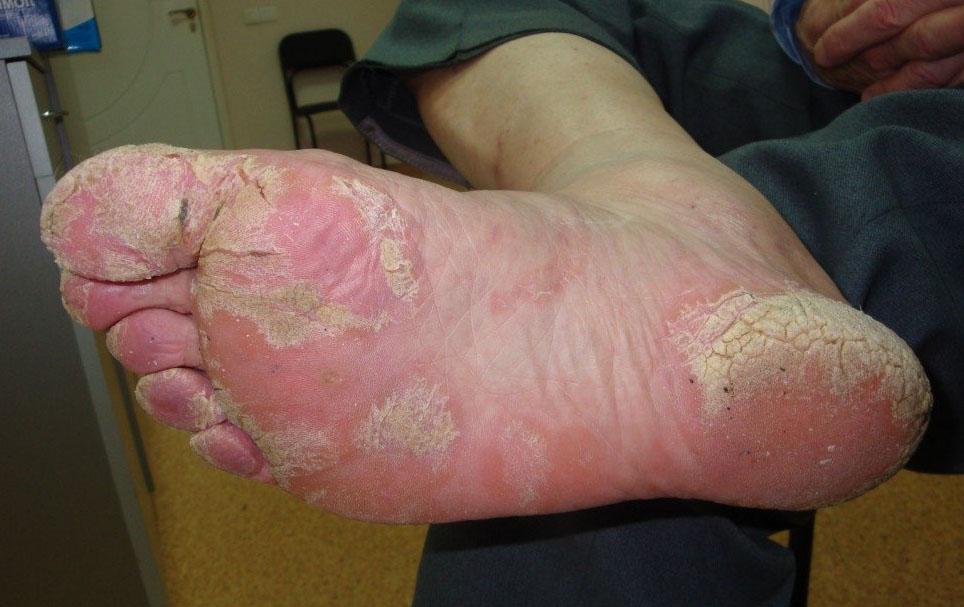
В практической дерматологии различают три формы ладонно-подошвенного псориаза:
- Папулезно-блячшечная, характерная плотными высыпаниями с четкими границами диаметром от 2-5 до 25 мм, почти не возвышающимися над кожной поверхностью. Они имеют красноватую окраску и покрыты серебристо-беловатыми чешуйками, которые отделяются с трудом, в отличие от других локализаций.
Характерную псориатическую триаду симптомов зачастую выявить трудно, в связи с особенностями строения кожи в этих областях. Высыпания часто локализуются на краевых зонах ладоней и стоп. В этих местах диагностировать триаду и осуществить забор материала для микроскопического исследования достаточно легко.
Высыпания сопровождаются выраженными кератозом и отеком, что постепенно приводит к образованию глубоких трещин, болезненности, снижению трудоспособности и качества жизни. Кроме того, эти трещины являются хорошими условиями для проникновения инфекции и возникновения часто обостряющегося рожистого воспаления. - Роговая, или «псориатические мозоли», при которой преобладают округлые плотные очаги наростов ороговевшего эпидермиса желтоватой окраски, трудно шелушащиеся. Покраснение кожи на этих участках незначительное. В диаметре очаги могут быть от нескольких миллиметров до 2-3 см. Они похожи на мозоли или на поражение стоп и ладоней при вторичном сифилисе. Крупные псориатические папулы иногда сливаются, покрывают всю поверхность ладоней и стоп, напоминая грибковую и другие формы кератодермии.
- Везикулезно-пустулезная — относительно редкая форма болезни. Она может проявляться как единичными пузырьками с серозно-гнойным содержимым на фоне эритемы (покраснения) с размытыми границами, так и напряженными пустулами (гнойные пузырьки) в диаметре до 2 мм, расположенными на типичных псориатических папулах и бляшках. Обычно эти пустулы располагаются симметрично на возвышениях ладоней и стоп, а также в области околоногтевого валика, редко — на кончиках пальцев. Иногда они склонны к слиянию и образуют большие по площади гнойные участки («гнойные озера»).
Каплевидный псориаз
Многие специалисты относят к тяжелым формам псориаза. Он наблюдается у 2% больных этим заболеванием. Каплевидная форма чаще встречается у взрослых лиц до 30 лет и детей. У последних это наиболее частая разновидность псориатической болезни. Клиническими особенностями каплевидного псориаза является внезапное появление высыпаний после перенесенной стрептококковой инфекции верхних дыхательных путей (в 80%), например, острого фарингита, ангины, тонзиллита.
Оранжево-розовые шелушащиеся папулы в диаметре 1-10 мм имеют вид капель и часто сопровождаются незначительным зудом. Локализация папул — туловище, плечевые и бедренные отделы конечностей, реже — волосистая часть головы и уши. Крайне редко элементы могут появляться в области ладоней и подошв, при этом поражение ногтевых пластинок нередко отсутствует.
На протяжении 1 месяца могут появляться новые элементы, которые сохраняются без изменений в течение 2 месяцев. Иногда из них формируются мелкие абсцессы. Регресс элементов происходит с образованием участков повышенной пигментации или депигментации без формирования рубцов. В 68% случаев болезнь приобретает хроническое течение с обострениями в зимний период и ремиссией — в летний.
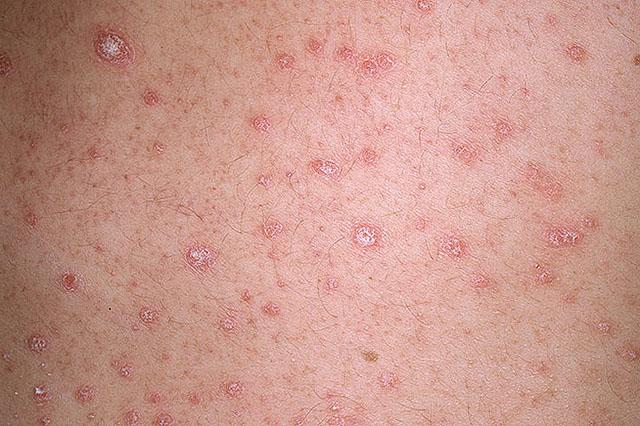
Каплевидный псориаз
Интертригинозный псориаз чаще встречается у лиц с ожирением, с сердечно-сосудистыми заболеваниями или страдающих сахарным диабетом. Крупных размеров, резко болезненная псориатическая сыпь в виде бляшек с четкими границами локализуется в крупных кожных складках — между ягодицами, под грудными железами, в кожных складках на животе, в подмышечных и паховых областях. Кожная поверхность в этих местах мокнет, приобретает неприятный запах, на ней могут образовываться трещины. Таким образом, создаются все благоприятные условия для присоединения и размножения патогенных микроорганизмов.
Псориаз ногтей (псориатическая онихия) встречается у 25% больных псориазом. Поражения ногтевых пластинок могут быть изолированными (обычно на кистях рук), но обычно сочетаются с другими формами и разновидностями заболевания. Их изменения при псориазе почти ничем не отличаются от таковых при других кожных заболеваниях с поражением ногтей — это симптомы «масляного пятна», наперстка и «песчаных волн», безболезненное частичное отслоение пластины и деформация по типу «птичьего когтя» (онихогрифоз), подногтевые кровоизлияния, полное отторжение ногтевой пластинки (онихомадез), которое чаще сопровождает тяжелые формы псориаза.
Тяжелые формы заболевания
К ним относятся:
- псориатическая эритродермия;
- пустулезный псориаз;
- артропатическая форма псориаза.
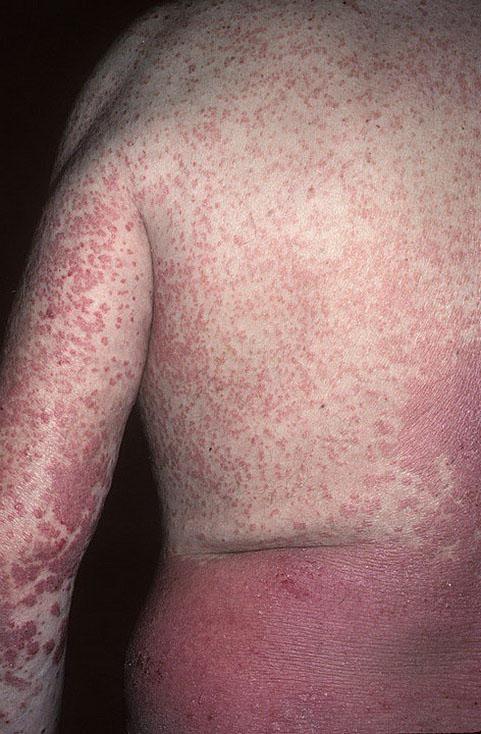
Псориатическая эритродермия
Среди пациентов с псориазом составляет 2-3%, а среди общего числа эритродермий любого происхождения — от 38 до 50%. Псориатическая эритродермия развивается в результате прогрессирующего течения вульгарной или эксудативной форм, а также влияния провоцирующих факторов — нервно-психических (около 30%), неадекватной терапии псориаза или преждевременного ее прекращения (около 20%), употребления алкоголя (17%), острых инфекционных заболеваний (10%).
В течение нескольких недель происходит постепенное распространение типичных бляшек со всеми характерными симптомами «триады» и слияние очагов поражения. При воздействии аллергического агента развитие заболевания может быть стремительным — в течение нескольких часов.
Кожные покровы приобретают вид сплошной бляшки на отечном ярко-красном фоне с буроватым оттенком. Происходит обильное шелушение на всей пораженной поверхности, сопровождаемое выраженным зудом. Могут появляться трещины и высыпания на слизистых оболочках.
Этим явлениям сопутствует и симптоматика общей интоксикации организма — ухудшение состояния, высокая температура, ознобы, отсутствие аппетита, боли в мышцах и суставах, увеличение периферических лимфатических узлов. Постепенно характерная для псориаза симптоматика становится менее выраженной или утрачивается полностью.
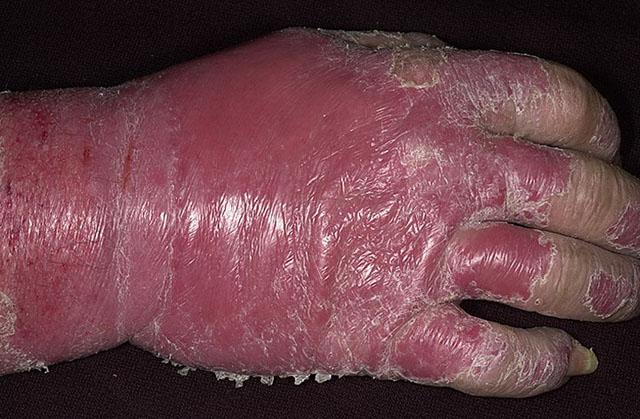
Псориатическая эритродермия
Пустулезный псориаз
Встречается редко и представляет собой форму, опасную для жизни больного. Различают около 7-и вариантов этого псориаза, основными из которых являются:
- Генерализованный псориаз. Болезнь начинается с внезапного развития огненно-красной эритемы, охватывающей большие участки кожи, и во многом напоминает эритродермию. Кожа становится очень болезненной даже при незначительном прикосновении. На этом фоне появляются сгруппированные пустулезные высыпания, количество которых быстро увеличивается. Сливаясь между собой, они формируют большие гнойные очень болезненные участки, распространяющиеся на здоровую кожу.
Возникновение новых элементов сыпи обычно носит волнообразный характер и длится на протяжении 1-8 недель: после затухания элементов на одних участках появляются новые на соседних. По мере отпадения гнойных корочек обнажается эрозированная сочная поверхность, на которой происходит быстрая эпителизация.
Наиболее распространенная локализация поражения — сгибательные поверхности в области крупных суставов, крупные складки кожи, зоны мочеполовых органов и заднепроходного отверстия. Пустулы иногда возникают на голове, лице, на языке, что приводит к затруднениям в приеме пищи. В очень редких случаях через 2-3 месяца возможно облысение.
Изменения общего состояния выражаются в высокой температуре (до 38 — 400), тошноте, болезненности в мышцах и суставах, головной боли, увеличении периферических лимфоузлов, болях на участках поражения. По мере исчезновения пустулезной сыпи температура снижается, общее состояние улучшается. Эритема и обычные симптомы псориаза после окончания острого периода сохраняются длительное время. - Ограниченный, или ладонно-подошвенный пустулезный псориаз Барбера. В отличие от описанного выше ладонно-подошвенного псориаза, высыпания имеют преимущественно пустулезный (с гнойным содержимым) характер.
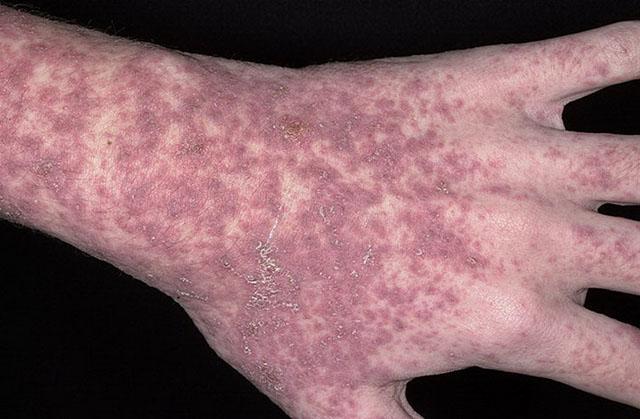
Пустулезный псориаз
Артропатическая форма
Состоит в воспалении дистальных суставов, преимущественно мелких. Она может иметь различную степень тяжести, поражать один или несколько ассиметрично расположенных суставов, предшествовать кожным проявлениям или сопутствовать им. Артриты могут протекать даже с незначительной болезненностью, особенно на начальном этапе. В дальнейшем нередко происходит генерализация процесса с появлением отечности в области суставов, сопровождаемой выраженной болезненностью, ограничением движений, формированием суставного анкилоза (неподвижности) и вывихов. Эта форма наиболее часто приводит к инвалидности.
Терапия псориаза (общие принципы)
В последние годы группой экспертов из 19 европейских стран были предложены 3 главных принципа, на которых должно базироваться эффективное лечение псориаза:
- Строгое следование алгоритмам комплексного терапевтического лечения.
- Постоянное отслеживание специалистом-дерматологом ответной реакции болезни на назначенные больному пациенту средства.
- Своевременная модификация терапии в случае ее неэффективности.
Выбор препаратов и методов лечения псориаза находится в прямой зависимости от степени тяжести проявлений заболевания — при легком и среднетяжелом течении возможно ограничение средствами местного воздействия, при тяжелых формах необходимо применение системной терапии.
Приблизительные схемы местного лечения
Они выбираются в зависимости от стадии процесса:
1. Стадия прогрессирования:
- крем «Унны», компонентами которого являются оливковое масло, ланолин и дистиллированная вода;
- салициловая мазь 1-2%;
- лосьоны, кремы или мази, содержащие кортикостероиды — Фторокорт, Флуцинар, Лоринден, Элоком, Окоид, Латикорт, Адвантан;
- Беклометазон, обладающий противоаллергическим, противовоспалительным и противоотечным эффектами, в комплексе с кальципотриолом (аналог витамина “D3”, ускоряющий созревание кератиноцитов и тормозящий их разрастание;
- современная, высокоэффективная, патогенетически обоснованная мазь от псориаза «Дайвобет», рекомендованная при различных его клинических формах. Она представляет собой комбинацию глюкокортикоида бетаметазона с кальципотриолом;
- препарат «Скин – Кап» (цинк пиритион, цинокап) в виде крема, мази, спрея или эмульсии, обладающий противовоспалительной, антибактериальной и антигрибковой активностью;
- внутривенно назначаются дезинтоксикационные и противоаллергические препараты.
2. Стационарная стадия:
- салициловая мазь 3-5 %;
- серно-дегтярная — 5-10%;
- нафталановая — 10-20%;
- кальципотриол, мазь «Дайвобет», «Скин-Кап»;
- ПУВА-терапия и другие виды фототерапии в зимний и весенний периоды.
3. Стадия регресса — те же средства, что и в предыдущей стадии.
При псориазе ногтей дополнительно применяются инъекционное введение Триамсинолона (глюкокортикоид) в ногтевые валики, внутрь назначается системный ретиноид ацитретин, регулирующий созревание и ороговение клеток эпителия, местная ПУВА-терапия.
При тяжелых формах дополнительно к наружным дегтярным и кортикостероидным препаратам, добавляются синтетические ретиноиды, цитостатики Циклоспорин и Метотрексат, обладающие мощной иммуносупрессивной (подавление иммунитета) активностью, внутривенно — дезинтоксикационные, противовоспалительные, жаропонижающие, сердечно-сосудистые и другие средства интенсивной терапии.
Каждая форма псориаза на каждой стадии требует специфического подбора препаратов местного и общего воздействия под контролем опытного дерматолога.
Что такое псориаз, его виды, каковы причины и симптомы болезни? Обо всём этом расскажет врач дерматовенеролог в видео:
19.09.2019
Людмила:
Есть средство от псориаза.Пишите,расскажу.