Что такое пиодермия: как развивается болезнь, эфективное лечение гнойных поражений кожи
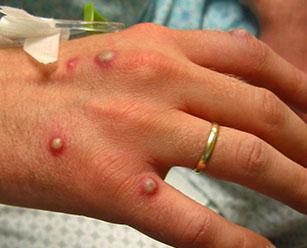
Пиодермии – группа гнойно-воспалительных заболеваний кожи, которые развиваются вследствие активности патогенных микроорганизмов. Чаще всего развитию патологий способствуют стафилококки, стрептококки, вульгарный протей и синегнойная палочка. Приблизительно третья часть всех дерматологических заболеваний – это первичные или вторичные пиодермии. Первые возникают при первичном поражении кожного покрова. Вторые же являются осложнением, которое возникает при расчесывании кожи (в рану попадает инфекция). Пиодермия может развиться на фоне чесотки, экземы, хронической почечной недостаточности и даже сахарного диабета. Диагностикой и лечением заболевания занимается дерматолог. В терапии важно провести санацию патологических очагов, а также пролечить сопутствующие соматические болезни.
Почему возникает заболевание
Гноеродные микроорганизмы окружают нас повсюду – в комнатной пыли, на одежде, белье, в уличном воздухе. Они могут попадать на поверхность кожи человека и некоторое время находиться на ней. Однако они редко размножаются на поверхности кожи и постепенно исчезают. Их вытесняют микробы, постоянно живущие на кожном покрове – пропионибактерии, коринебактерии, эпидермальный стафилококк, кишечная палочка, протей и другие. Таким образом, стрептококки и стафилококки относятся к транзиторной (временной) микрофлоре, попадающей на кожу из воздуха.
Причина возникновения пиодермий связана с дополнительным наличием внешних или внутренних факторов, создающих благоприятные условия для развития гноеродных микробов. Перечислим их:
Факторы, ухудшающие противомикробное влияние кожных выделений:
- загрязнение, наиболее опасны в этом отношении машинные масла, нефтепродукты, крупная пыль;
- избыточный нагрев или охлаждение части тела;
- патология кровотока – акроцианоз, ознобление, варикозная болезнь.
Воздействия, повреждающие кожный покров и образующие «входные ворота» для микробов:
- микроскопические травмы (ссадины, царапины, потертости);
- длительное действие воды на эпидермис (потливость, работа в воде);
- недостаток витаминов А и С.
Факторы, ухудшающие иммунный ответ организма, в том числе и местную резистентность:
- очаг инфекции (тонзиллит, синусит, холецистит, кариес);
- переохлаждение или перегревание всего организма;
- эндокринные болезни, прежде всего сахарный диабет;
- голодание;
- снижение уровня гемоглобина в крови – анемия;
- пищевые отравления и кишечные инфекции;
- физическое и нервное переутомление;
- недостаток витаминов А, В, С, Е;
- прием глюкокортикоидов или иммунодепрессантов.
Факторы, угнетающие деятельность нормальной кожной микрофлоры: чрезмерно частое мытье рук, особенно антибактериальными средствами с триклозаном.
Пиодермии делятся на стафилодермии, стрептодермии и атипичные формы. Стафилодермии вызывает золотистый стафилококк, реже эпидермальный или сапрофитный стафилококк. Причина стрептодермий – бета-гемолитический стрептококк группы А. Атипичные формы вызваны различными микроорганизмами.
Как развивается болезнь
Заразна ли пиодермия? Да, нередко заболевание передается от человека к человеку при непосредственном контакте. Кроме того, микробы выделяются в воздух больным человеком или носителем, а затем попадают в организм здорового и размножаются там.
Чуть меньше половины молодых людей – носители стафилококка в носоглотке. Сами они не болеют, но являются постоянным источником гноеродных микроорганизмов. Носители часто не могут избавиться от микробов даже при специальном лечении, потому что носоглоточные пиококки устойчивы ко многим антибиотикам.
Если кожа не повреждена, единственными отверстиями в ней являются устья волосяных луковиц. Туда и проникают микроорганизмы. Развивается воспалительная реакция, которая носит гнойно-экссудативный характер, то есть сопровождается выраженным нарушением кровообращения в зоне поражения, отеком тканей, образованием гноя при распаде иммунных клеток и самих микробов.
Стафилококковая пиодермия начинается с образования гнойничка или узла, за исключением синдрома обваренной кожи и эпидемического пемфигоида. Их микробный агент диффузно растворяет эпидермис с образованием поверхностных пузырей.
Стрептококки не проникают в сальные и потовые железы. Они размножаются на поверхности кожи, вызывая серозно-экссудативное воспаление с образованием вялых пузырей.
Классификация болезни:
Виды гнойных поражений
Классификация пиодермий основана на видах вызвавших их микробов:
Стафилодермии:
- остиофолликулит;
- сикоз;
- фолликулит;
- фурункул и карбункул;
- гидраденит;
- стафилодермии новорожденных и детей младшего возраста (остиопорит, множественные абсцессы кожи, эпидемический пемфигоид, стафилококковый синдром обваренной кожи).
Стрептодермии:
- импетиго;
- интертригинозная стрептодермия;
- хроническая диффузная стрептодермия;
- эктима.
Атипические пиодермии – хронические язвенные и абсцедирующие поражения, напоминающие по течению туберкулез кожи и ее грибковые поражения.
Признаки пиодермии
Опишем основные симптомы различных пиодермий.
Стафилодермии
Остиофолликулит – воспаление устья волосяной луковицы. В отверстии фолликула появляется узелок величиной 2-3 мм, пронизанный волосом, вокруг имеется небольшая зона покраснения кожи. Затем пузырек подсыхает, образуется корочка, которая затем отпадает.
Эти образования могут быть одиночными или множественными. Иногда пиодермия носит рецидивирующий характер.
Сикоз – хроническое рецидивирующее гнойное воспаление волосяных луковиц лица (усов и бороды). Болезнь связана с аллергизацией больного и нейроэндокринными нарушениями, часто с гипофункцией половых желез. Сначала в области губ и подбородка появляются мелкие гнойнички, затем их становится все больше. Вокруг возникает зона воспалительного инфильтрата с гнойными корками. Пиодермия лица течет длительно, упорно, с рецидивами.
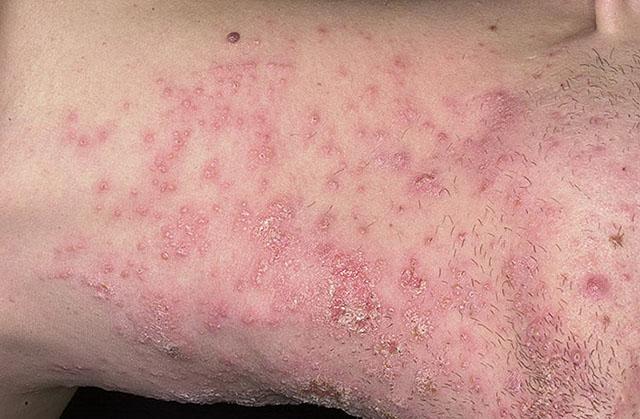
Сикоз
Фолликулит – глубокое воспаление волосяного фолликула. Формируется возвышение розового цвета, в центре которого находится гнойничок, пронизанный волосом. Затем это образование рассасывается или превращается в язву, заживающую с формированием небольшого рубца.
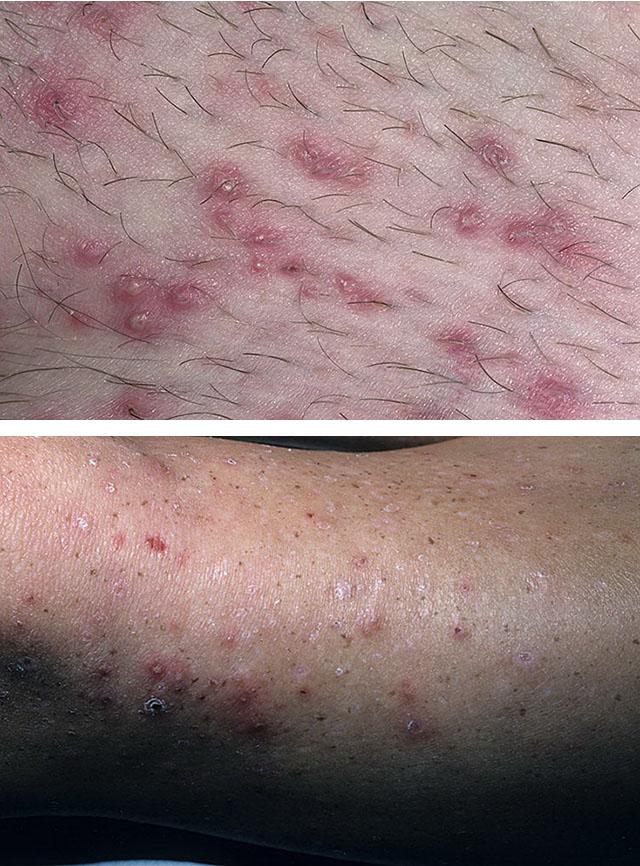
Фолликулит
Фурункул – еще более распространенное поражение фолликула с гнойным расплавлением его и окружающих тканей. Начинается процесс с остифолликулита, но гнойнички сразу болезненны. Быстро формируется болезненный узел, достигающий размера грецкого ореха. Затем он вскрывается с выделением гноя, в центре можно увидеть гнойно-некротический стержень – омертвевший фолликул. После заживления остается рубец.
Фурункул может вызвать осложнения: лимфаденит, флегмону мягких тканей, остеомиелит (поражение костей). У истощенных больных исходом фурункула на голени становится хроническая язвенная пиодермия. При попадании микробов из фурункула в кровь может развиться сепсис с образованием гнойных очагов во внутренних органах и головном мозге. Особенно опасен в этом отношении фурункул в области носогубного треугольника.
Множественные или рецидивирующие фурункулы называются фурункулезом. Он связан с сенсибилизацией (аллергией) к стафилококкам, а также с длительным воздействием внешних факторов.
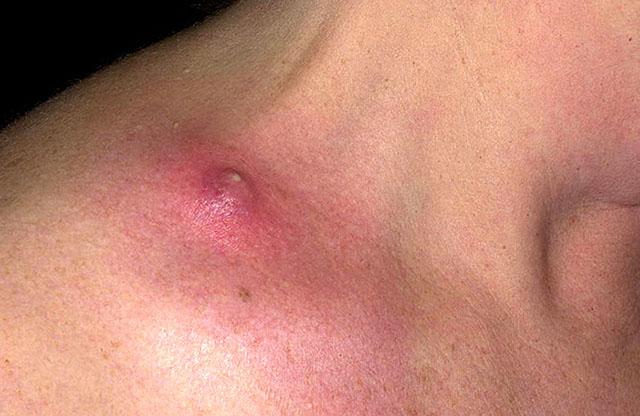
Фурункул
Карбункул отличается от фурункула большей распространенностью процесса. Развивается глубокая флегмона, достигающая подкожной клетчатки, фасций и мышц. Вначале появляется фурункул, однако затем вокруг него развивается сильный отек, из кожных отверстий выделяется гной. Вскоре кожа расплавляется и отторгается с образованием глубокой язвы. Больного пиодермией беспокоит выраженная лихорадка, головная боль и интоксикация. После очищения язва заживает, образуя рубец.
Гидраденит – воспаление потовой железы. Возникает оно в подмышечной впадине, половых губах, перианальной зоне, в паху. Образуется крупный болезненный узел, который вскрывается с выделением гноя. Заболевание напоминает фурункул, но при нем не образуется гнойно-некротический стержень в центре опухоли.
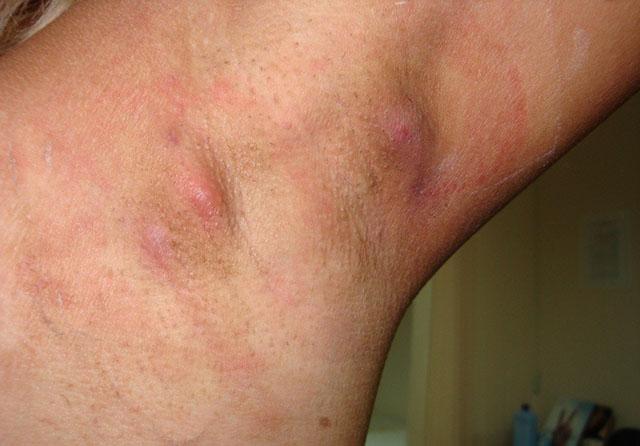
Гидраденит
Стафилодермии новорожденных и детей младшего возраста
Эти пиодермии характерны для детей, у взрослых они не встречаются.
Остиопорит – воспаление выводных протоков потовых желез у младенцев. В паху, подмышечной области, на голове и туловище появляются мелкие гнойнички. Они быстро ссыхаются в корочки и отпадают, не оставляя следов. Этот вид пиодермии обычно возникает при избыточной потливости ребенка вследствие пеленания.
Множественные абсцессы кожи – воспаление потовых желез у маленьких детей. Болезнь возникает при повышенной потливости и плохом уходе за малышом. На спине, шее, ягодицах возникают многочисленные узлы размером с горошину, кожа над ними покрасневшая. Постепенно узлы увеличиваются и превращаются в абсцессы, из которых выделяется гной.
Эпидемический пемфигоид – очень заразное заболевание, проявляющееся образованием пузырей в поверхностном слое кожи вскоре после рождения. На ней возникают пузырьки, которые постепенно растут и лопаются с образованием быстро заживающих эрозий. Затем возникает новое вспышкообразное высыпание пузырей.
Стафилококковый синдром обваренной кожи – тяжелая форма пиодермии. На коже образуются крупные пузыри, напоминающие ожоги 2 степени. Болезнь начинается с покраснения кожи вокруг пупка, ануса, рта, затем на кожном покрове возникают пузыри. Они лопаются, образуя большие мокнущие эрозии. Пузыри могут сливаться, захватывая всю кожу ребенка. Этот вид пиодермии сопровождается лихорадкой и интоксикацией.
Стрептодермии
Импетиго – распространенное воспаление с появлением пузырей. Болезнь начинается внезапно с образования фликтен, которые очень быстро превращаются в корки желтого цвета. Болезнь сопровождается кожным зудом. Корки сливаются, при присоединении стафилококковой инфекции приобретают желтовато-зеленоватый цвет. После их разрешения остаются шелушащиеся пятна, которые плохо загорают. Поражается преимущественно лицо, голова.
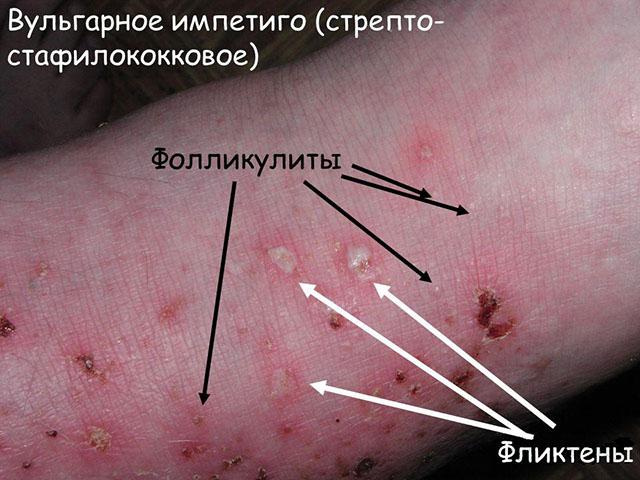
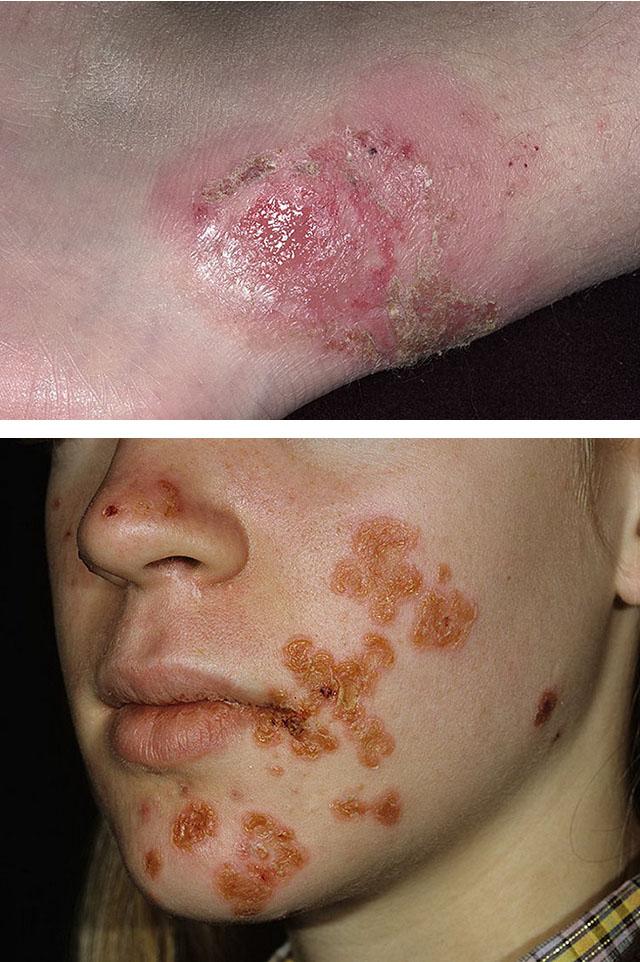
Импетиго
Разновидностью импетиго является пеленочный дерматит. Он появляется у детей. На ягодицах и бедрах у них возникают пузыри, образующие при вскрытии эрозии. Отличие от обычного импетиго – раздражение и воспаление кожи вокруг этих элементов, вызванное мочой и потом.
Интертригинозная стрептодермия (опрелость) появляется в складках кожи тучных людей. Там обнаруживаются большие эрозии с фестончатыми краями, сопровождающиеся зудом. Они постепенно увеличиваются к периферии.
Хроническая диффузная стрептодермия – крупный очаг, расположенный чаще всего на голенях. На фоне покрасневшей кожи образуются пузыри – фликтены, которые быстро покрываются гнойными или кровянистыми корками. При их удалении видна мокнущая поверхность. Очаг постепенно «расползается» по периферии. Воспаление то стихает, то вновь обостряется, трудно поддается лечению. В его развитии большое значение имеют нарушения венозного кровотока, в частности, варикозное расширение вен и длительное пребывание в положении стоя.
Эктима – воспаление и некроз глубокого слоя кожи – дермы с образованием язв. На фоне покраснения образуется глубокий пузырь величиной с горошину. Он быстро превращается в корку, погруженную в кожу. Если корку удалить, под ней обнаруживается глубокая язва, постепенно заживающая. Эктимы обычно располагаются по ходу расчесов на нижних конечностях и ягодицах, они могут быть хроническими.
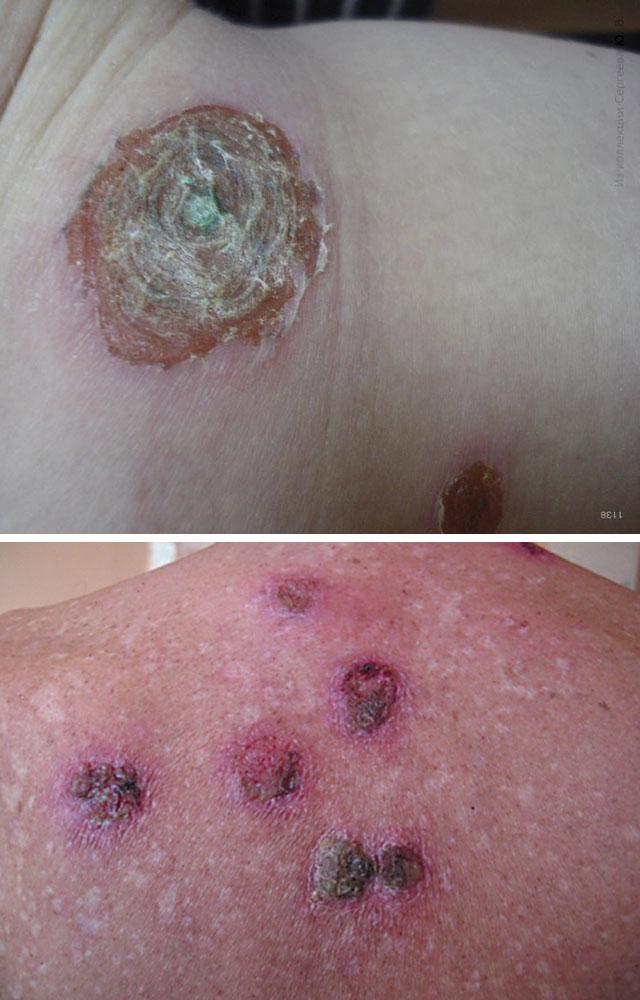
Эктима
Атипические пиодермии
Хроническая язвенная пиодермия формируется после фурункула или эктимы на голенях. У истощенных пациентов язвы, остающиеся при этих болезнях, не заживают. Края их немного приподняты и болезненны. Постепенно язвы сливаются друг с другом, очаг разрастается, одновременно рубцуясь в центре.
Если подобная язва расположена на половых органах, она напоминает сифилитическое поражение и называется шанкриформная пиодермия.
Хроническая вегетирующая пиодермия – бляшки фиолетового оттенка, расположенные чаще на тыле кисти, стопы, в районе лодыжек. Они покрыты гнойными корками, после удаления которых видны сосочковые разрастания – вегетации, при надавливании из них выделяется гной. Вокруг такой бляшки видны глубокие пузырьки – пустулы. Очаги разрастаются к периферии, при их заживлении образуется рубец с вкраплениями здоровой кожи.
Хроническая абсцедирующая пиодермия сопровождается образованием узла, покрытого синюшно-красной кожей. Постепенно узел превращается в гнойник, он вскрывается с выделением крови и гноя. Если таких абсцессов несколько, они объединяются между собой посредством свищей. После заживления образуются «рваные» рубцы. В целом процесс очень похож на скрофулодерму – туберкулез кожи. Такая пиодермия локализуется на ягодицах, промежности, шее, лице, подмышечных впадинах.
Особая форма – гангренозная пиодермия. Ее причиной становится поражение кожи вследствие, вероятно, аутоиммунных процессов при болезни Крона, неспецифическом язвенном колите и других внутренних заболеваниях. На фоне инфильтрации кожи с образованием язв присоединяется микробная инфекция вторичного характера. Язвы быстро растут, на их дне и по краям формируются новые гнойные очаги. После заживления остаются грубые рубцы.
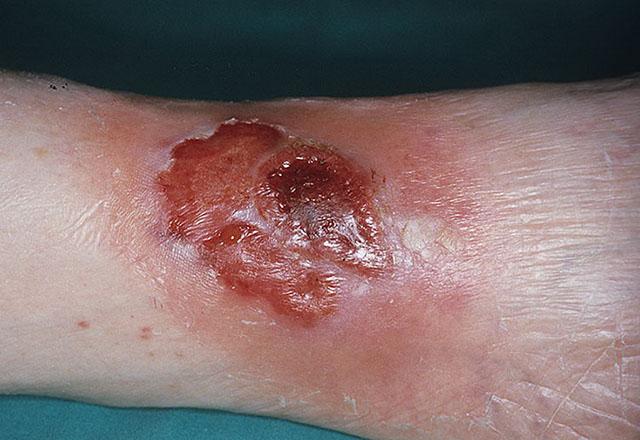
Гангренозная пиодермия
Лечение пиодермии
Рассмотрим лечение пиодермии с применением местных и системных лекарственных препаратов. Проводится лечение в домашних условиях, но по рекомендациям врача и под его регулярным наблюдением.
Диета при пиодермии должна содержать больше овощей и молочнокислых продуктов, а также белков. Следует ограничивать соль, пряности, пищевые аллергены, особенно шоколад. Желательно ограничивать количество животных жиров без уменьшения общей калорийности рациона.
Можно ли мытья во время лечения пиодермии? Очаг поражения мыть, тереть, мылить нельзя. Можно с осторожностью обмывать те участки кожи, которые не поражены болезнью.
При незначительных поражениях очаги обрабатывают раствором бриллиантового зеленого или йода. Кожа вокруг корочек смазывается спиртовым раствором борной или салициловой кислоты. Так лечится остиофолликулит, фолликулит, сикоз, остиопорит.
На инфильтрат, окружающий гнойнички, накладывают пасты или кремы, содержащие антимикробные и противовоспалительные компоненты (борно-дегтярная паста, Оксикорт, Фуцикорт, Левомеколь и другие).
Назначается физиолечение пиодермий – общее ультрафиолетовое облучение. При фурункулезе в стадии созревания инфильтрата назначают сухое тепло – соллюкс, УВЧ-терапию.
При распространенных гнойных очагах применяют антибиотики из группы пенициллинов или цефалосопоринов.
При хронических кожных процессах применяют иммуностимулирующую терапию (интерфероны, иммунал, препараты тимуса) и поливитамины.
Особенности лечения фурункула, гидраденита, карбункула: волосы вокруг него аккуратно выстригают. Пока гнойник не вскрылся, его накрывают ихтиоловыми лепешками, прикрывая ватой. Окружающую область протирают борной или салициловой кислотой. Мыться в это время нельзя. После вскрытия фурункула в него помещают турунду, смоченную гипертоническим раствором хлорида натрия. Когда гнойно-некротический стержень будет удален и рана очистится, используют мазь с антибиотиком. Абсцедирующие фурункулы, а также карбункулы вскрывают хирургическим путем. При локализации фурункула на коже лица обязателен постельный режим, голосовой покой, питание жидкой пищей.
Антибиотики внутрь, ихтиоловые лепешки, обработка гнойников бриллиантовым зеленым или йодом, а здоровой кожи – борной или салициловой кислотой показаны также при множественных кожных абсцессах.
При пемфигоиде в легких случаях аккуратно удаляют крышки пузырей и проводят ванночки с перманганатом калия. При более тяжелых формах назначают антибиотики внутрь. Для ликвидации мокнутия используют примочки с дезинфицирующими и вяжущими средствами (Фукорцин). После подсыхания поверхности применяют кремы с противовоспалительными и антибактериальными свойствами.
Как лечить атипичные пиодермии: на первом этапе проводится стимуляция иммунитета. Используются физиотерапевтические методы: местное ультрафиолетовое облучение, электрофорез лидазы и антибиотиков. Очаги пиодермии промывают дезинфицирующими средствами, затем наносят антимикробную мазь. По достижении ремиссии под прикрытием антибиотиков проводят хирургическое удаление пораженных участков кожи.
О лечении и профилактике заболевания можно дополнительно узнать из видео:
Профилактика пиодермий
На производстве должны быть созданы условия для поддержания кожи в чистоте – душевые, умывальники, наличие мыла и чистых полотенец, качественной спецодежды. Для удаления краски, машинного масла работников необходимо обеспечивать смывочными средствами.
Следует обеспечивать людей, работающих зимой на улице, теплой одеждой и возможностью обогреться. Важно поддерживать чистоту в производственных помещениях, нормальную температуру и влажность в них. То же относится и к жилым комнатам.
Следует больше рассказывать работникам о профилактике микротравм на производстве, укомплектовать аптечки, снабженные дезинфицирующими средствами и лекарствами против микроповреждений (жидкость Новикова).
Необходимо убеждать людей в необходимости закаливания, чередования труда и отдыха, рассказывать о вреде хронической усталости и способах ее избежать.
Медицинская профилактика пиодермии:
- раннее выявление и лечение кожных болезней;
- профилактика рецидивов;
- выявление носителей стафилококка;
- санация (оздоровление) очагов инфекции – тонзиллита, больных зубов и так далее.
Для предупреждения рецидивов пиодермии выздоравливающему человеку следует:
- не мыться в бане;
- не обрабатывать дезинфицирующими средствами здоровую кожу;
- не использовать мыло с триклозаном.
Важно санитарное просвещение, особенно среди профессиональных групп, подверженных заболеванию, а также среди будущих мам. Следует обучать таких людей приемам само- и взаимопомощи при микротравмах, а женщин – навыкам ухода за младенцами.
Если на коже появились высыпания и при этом они сильно зудят – это серьезный повод обратиться за консультацией к врачу. Вскрывать пузыри или гнойники самостоятельно нельзя, как и использовать средства народной медицины без разрешения доктора. Такие действия могут привести к осложнениям, самым тяжелым из которых является сепсис.
Доводилось ли вам лечить пиодермию? Какие средства помогли избавиться от симптомов заболевания? Поделитесь своим опытом в комментариях.
Предлагаем тематическое видео о пиодермии:
ОСТАВИТЬ КОММЕНТАРИЙ