Почему возникают кондиломы: чем они опасны для жизни человека
Кондиломы – вирусные наросты на коже и слизистых оболочках, появление которых провоцирует вирус папилломы человека (ВПЧ). Характеризуется хроническим и рецидивирующим характером течения. Кондиломы представляют сосочковидные новообразования на ножки, склонные к слиянию. Если патологически элементы соединяются в колонию, то внешне они напоминают цветную капусту. Кондиломы располагаются обычно на гениталиях и в области анального отверстия. Опасность заболевания в том, что такие патологические элементы могут озлокачествляться. Лечение патологии заключается в удалении кондилом и проведении противовирусной терапии.
Актуальность темы
Тенденция к значительному росту показателей заболеваемости, обусловленной папилломавирусной инфекцией является причиной озабоченности (особенно по поводу развития кондилом) клиницистов различного профиля — дерматологов, акушер-гинекологов, урологов.
Чем опасны кондиломы
Социальное значение и актуальность этой проблемы связаны с широким распространением, неуклонным ростом числа заболеваний и, главное, способностью кондилом трансформироваться в раковые опухоли. Почти все случаи рака шейки матки и половина других злокачественных опухолей анальной (область заднепроходного отверстия) и генитальной зон, а также целый ряд новообразований злокачественного характера на коже, в предстательной железе и слизистых оболочках верхних дыхательных путей (плоскоклеточный рак гортани) обусловлены папилломавирусной инфекцией.
За последние десять лет число инфицированных людей увеличилось во всем мире в 10 раз. Результаты различных исследований свидетельствуют об инфицированности до 82% женщин уже через два года после начала половой жизни, а также около 80% всего сексуально активного населения, среди которых могут быть лица, как с явными клиническими проявлениями инфекции, так и без них. Зачастую лечение кондилом малоэффективно из-за рецидивирующего характера заболевания и частых случаев повторного инфицирования в связи с высокой степенью распространенности этой патологии.
Ежегодный рост инфицированности ВПЧ в США составляет около 5-6 млн. человек. Распространенность здесь в среднем — 100 человек на 100 тысяч населения, в Германии — около 450 человек, в России — 30-35, а в отдельных регионах (Санкт-Петербург, Москва и Московская область) этот показатель достигает 120-165 человек на 100 тысяч населения. Однако даже эти показатели не являются полным отражением истинной инфицированности населения вирусом папилломы человека.
В связи с тем, что клинические проявления папилломавирусной инфекции имеют тенденцию к самостоятельному регрессу, распространенность ее среди людей в возрасте после 25-30 лет снижается, но, в то же время, значительно возрастает частота дисплазии и рака шейки матки, максимальное число случаев которых отмечается среди лиц 45-летнего возраста.
Этиология и патогенез кондилом
Причины возникновения
Возбудителями кондилом являются различные типы (не менее 35) ДНК-содержащих вирусов, входящих в состав семейства папилломавирусов под общим названием «вирус папилломы человека» (ВПЧ). Нередко у одного человека обнаруживаются не один, а сочетание нескольких типов возбудителя.
От штамма (типа) возбудителя зависят разновидность кондилом, его симптомы, локализация, степень онкологической опасности. Вирус папилломы человека подразделяют на штаммы кожные и слизистые, с высоким, средним и низким риском онкологических заболеваний, которые способны вызывать как злокачественные, так и доброкачественные опухоли.
Наиболее распространенными из них являются 16 и 18-й штаммы, вызывающие кондиломы на половых губах с перерождением в рак, злокачественные опухоли полового члена, дисплазию и рак слизистой оболочки влагалища и шейки матки, прямой кишки, гортани. Клиническим проявлением длительно сохраняющейся инфекции 6 и 11 типов, относящихся к вирусам с низким онкогенным риском, являются анальные и генитальные кондиломы.

Механизм развития патологии
Инкубационный период может длиться от нескольких месяцев до нескольких лет (в среднем около восьми месяцев). Заболевание может протекать и субклинически, без явных проявлений.
Вирус проникает внутрь растущих клеток эпителия базального слоя кожи или слизистых оболочек через микроскопические повреждения, вызванные механическим путем, бактериальной инфекцией, воспалительным процессом и т. д.
Недифференцированные клетки базального слоя кожи и слизистых оболочек в процессе своего созревания, дифференциации и перемещения в вышележащие слои несут в себе персистирующий вирус и, таким образом, являются источником заражения инфекцией, постоянно присутствующей в эпителиальных клетках верхнего слоя.
Кроме того, происходит нарушение нормального процесса трансформации эпидермальных клеток в клетки поверхностного слоя эпителия кожи, особенно в шиповатом слое, поскольку процесс дифференцировки контролируется генами заселенного в них ВПЧ. В результате этого возникают зоны деформации, в которых происходит разрастание кожного глубокого слоя и утолщение участка кожи за счет ороговевающего слоя. Эти неравномерные разрастания, приобретающие форму бородавок, и являются кондиломами.
При цитологическом исследовании мазков, взятых с поверхностного слоя эпителия, обнаруживаются инфицированные вирусом клетки, которые, по сравнению с нормальными, имеют меньшие размеры и светлый ободок, окружающий клеточное ядро. Поэтому они кажутся пустыми, откуда и происходит их название — «койлоциты».
Койлоциты являются специфическим признаком поражения папилломавирусной инфекцией. При доброкачественном течении процесса койлоцитов немного, вплоть до единичных, увеличение в них ядер отсутствует или незначительное. В случае трансформации в опухолевидное образование эти клетки определяются в верхней 1/3 эпителиального слоя, причем часто в виде распространенных очагов.
Зрелые вирусные частицы не попадают в кровеносное русло и не распространяются в другие органы. Они активно собираются в поверхностном слое эпителия и выделяются при разрушении клеток на поверхность кожи или слизистых оболочек, в результате чего последние становятся потенциально опасными в плане заражения.
Как передаются кондиломы
Главным фактором риска заражения папилломавирусной инфекцией для детей до 12 лет является контакт с инфицированными родителями, в возрасте 13-17 лет основной путь заражения — половой, а главный фактор риска — раннее начало половой жизни.
Инфекция к здоровому человеку передается при непосредственной близости с инфицированными слизистыми оболочками или кожными покровами зараженного партнера. Основной путь заражения кондиломами среди взрослых людей — половой, причем предохранение с помощью презервативов малоэффективно. Вероятность заражения в случае контакта с инфицированным половым партнером составляет 70%. Поэтому ВПЧ относится к инфекциям, передающимся преимущественно половым путем. Конкурируя с генитальным герпесом, он встречается в 3 раза чаще последнего.
Возбудитель кондилом может также присутствовать в слюне и в моче зараженного человека. Не исключена возможность его передачи при поцелуях и бытовым (крайне редко!) путем — в бане, ванной, через общие полотенца или нательное белье и т. д.
Механизм заражения и локализация кондилом во многом зависят от вида полового контакта. При оральном сексе возникают кондиломы во рту, в частности на языке, а также в пищеводе, на слизистых оболочках гортани и даже трахеи. При вагинальном сексе они развиваются на коже наружных половых органов и на слизистой оболочке влагалища и шейки матки, мочеиспускательного канала, могут распространяться и на кожу вокруг ануса. Но первоначально перианальные кондиломы возникают в основном при анальном сексе.
Инфекционный возбудитель, как правило (но не всегда), вызывает заболевание на фоне снижения общего и локального иммунитета и почти всегда сочетается с другими видами инфекции, передающейся половым путем, в том числе и с сифилисом. Факторами риска появления кондилом в основном являются:
- ранний дебют половой активности;
- молодой возраст;
- частые половые контакты с разными партнерами;
- половая связь с лицами, у которых имеются или были в анамнезе заболевания, вызванные ВПЧ, а также другие половые инфекции (герпес, трихомониаз, хламидиоз, кандидоз и др.);
- беременность;
- нарушение вагинальной микрофлоры;
- эндометриоз;
- аутоиммунные заболевания соединительной ткани и связанный с ними прием глюкокортикоидных препаратов, лечение цитостатиками, сахарный диабет, гипотиреоз, гиповитаминоз, ожирение;
- наличие соматической патологии и частые респираторно-вирусные заболевания.
Клиническая картина
В соответствии с клинико-гистологической классификацией папилломавирусной инфекции клиническими проявлениями последней являются:
- Кожные папилломы.
- Кондиломы (необходимо отличать от таковы при вторичном сифилисе и кожных папиллом).
- Папилломатоз гортани.
Кожные папилломы
Причиной кожных папиллом, или бородавок, также является один из штаммов ВПЧ. Клиническое отличие кондиломы от папилломы обусловлено разными видами вируса папилломы человека. Различают простые (вульгарные), подногтевые, мозаичные, подошвенные, плоские и другие виды этих образований. Наиболее частой формой являются вульгарные папилломы, представляющие собой одиночные или множественные плотные элементы с четко очерченными границами и размером от 1-2 мм до 10 мм. Нередко встречаются кожные папилломы более крупных размеров («материнская»), окруженные «дочерними» элементами меньших размеров.
Поверхность бородавок имеет желтовато-серую окраску и покрыта трещинами, образованными наслоениями пластинок рогового эпителия. Характерный признак кожных папиллом — коричневато-черные точки на поверхности, возникшие в результате формирования тромбов в их капиллярах. Они особенно хорошо заметны при рассмотрении бородавок под увеличительным стеклом.
Кондиломы
Условно различают следующие формы и виды кондилом:
- Экзофитная форма (растущая наружу), представленная остроконечными кондиломами.
- Эндофитная, или субклиническая — элементы растут в основном внутрь ткани и почти ничем себя не проявляют.
- Гигантская кондилома Бушке-Левенштейна, или опухоль Бушке-Левенштейна.
Остроконечные кондиломы
Имеют соответствующую названию форму и представляют собой фиброэпителиальными образованиями телесной или розовой окраски на кожной поверхности или на поверхности слизистых оболочек. Они имеют тонкую ножку или (значительно реже) широкое основание. На коже поверхность кондилом покрыта многослойным плоским эпителием обычно с твердой (реже с мягкой) кератинизацией. В последнем случае они имеют внешнее сходство с папилломой.
Кондиломы могут быть в виде одиночных или множественных точечных (до 1 мм) узелков. Часто образуются выросты величиной до 10-15 мм и более. Если они множественные, то сливаются и напоминают петушиный гребень или соцветия цветной капусты. Эти образования являются наиболее характерными клиническими проявлениями ВПЧ. Из-за специфической локализации их еще называют генитальными.
Кондиломы у женщин возникают преимущественно в зонах с максимально возможной мацерацией поверхности — это клитор, малые и большие половых губы, зона входа во влагалище и слизистая оболочка нижней 1/3 влагалища, область заднепроходного отверстия и наружного отверстия мочеиспускательного канала. У половины женщин с поражением этих отделов образования выявляются в виде белесоватых элементов на шейке матки. Здесь они особенно хорошо заметны при проведении кольпоскопии после обработки этой зоны 5%-ным раствором уксусной кислоты.
Остроконечные кондиломы у мужчин локализуются на мошонке и в любой части полового члена — на его головке, теле, в области уздечки крайней плоти и на ее внутренней поверхности, в области венечной борозды, непосредственно у наружного отверстия мочеиспускательного канала, где они обычно имеют ярко-красную окраску, и только в 0,5-5% — на слизистой оболочке уретры.
При анальном сексе с инфицированным партнером или трении соприкасающихся здоровых участков кожи с пораженными кондиломы распространяются на перианальную область, на слизистую оболочку близких к анусу отделов прямой кишки, на область промежности и паховых складок и даже на кожу верхней внутренней поверхности бедер рядом с паховыми складками.
Область ануса и промежности чаще поражаются кондиломами у женщин, а мочеиспускательного канала — у мужчин, что связано с некоторыми различиями в особенностях сексуального поведения. Патологические элементы, если они единичные, могут представлять собой только косметический недостаток и не проявлять себя субъективными ощущениями. Иногда кондиломы могут быть ломкими и кровоточить.
Однако большие разрастания способны мацерироваться, следствием чего являются кровоточивость, мокнутие, присоединение вторичной инфекции, неприятный запах, зуд и жжение, ощущение болезненности, раздражения, особенно при прикосновении. Кроме того, кондиломы могут ограничивать вход во влагалище, анальное отверстие и диаметр наружного отверстия уретры, вызывать боли и жжение при мочеиспускании и акте дефекации.
Неприятное чувство и болезненность при половом акте в 13% являются причиной полного отказа от половых сношений. Они часто приводят не только к психологическому дискомфорту, но и к выраженным нервно-психическим расстройствам, единственным адекватным лечением которых может быть только радикальное удаление кондилом на интимных местах и в половых путях.
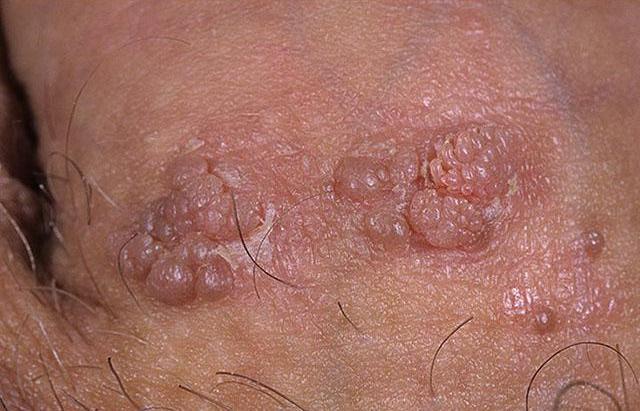
Остроконечная кондилома
Дифференцированная диагностика остроконечных кондилом
Большое значение имеет дифференциальная диагностика кондилом с помощью проведения таких дополнительных исследований, как полимеразная цепная реакция (определение ДНК возбудителя), изучение мазков и гистологическое исследование биоптата ткани из очага. В ряде случаев только на основании результатов этих исследований можно провести дифференциальную диагностику и принять окончательное решение, как избавиться от кондилом аногенитальной локализации.
Это связано с тем, что кондиломы визуально и по проявлениям имеют много общего с кожными папилломами, и, что еще более важно, с кожными злокачественными новообразованиями. Во многом они очень сходны даже с таким проявлением второй стадии сифилиса, как широкие кондиломы, возникающие у каждого 5-10 больного, причем чаще у женщин. Их локализация и внешнее сходство с соцветиями цветной капусты идентичны остроконечным образованиям, причиной которых является ВПЧ.
Основные отличия сифилитических элементов:
- кроме аногенитальной области, они могут локализоваться на коже под молочными железами, в подмышечных впадинах, в складках между пальцами стопы, в пупке;
- вначале появляются мелкие плотные синюшно-красные округлые узелковые высыпания на коротком и широком основании, в отличие от остроконечных кондилом, основание которых длинное и тонкое;
- при надавливании на узелки из сифилитических элементов выделяется серозная жидкость;
- отдельные элементы затем увеличиваются и сливаются между собой, формируя конгломераты красного цвета с пурпурным или синеватым оттенком и изъязвляющейся мокнущей поверхностью, покрытой белесым налетом;
- на поверхности отдельных мокнущих элементов и «соцветий» содержится большое число бледных трепонем (возбудитель сифилиса), выявляемых в мазках или при гистологическом исследовании биоптата ткани.
Эндофитные кондиломы
Такие кондиломы могут быть:
- плоскими;
- инвертированными;
- атипичными.
Они, как правило, располагаются в слизистых оболочках.
Плоская кондилома имеет четкие контуры, но, как правило, не определяется визуально, поскольку расположена в толще эпителиального слоя и не возвышается над его уровнем. При анализе мазка или гистологическом исследовании на их поверхности обнаруживается большое количество койлоцитов.
Инвертированная форма отличается от плоской тем, что кондиломы способны к ложному врастанию в подлежащие ткани и в отверстие выводных протоков желез слизистой оболочки шейки матки. Обе формы сходны между собой и часто сочетаются. При кольпоскопии их капиллярная сеть не определяется, но в виде красных точек можно увидеть расширенные сосуды.
Атипичные кондиломы часто выявляются при кольпоскопии в виде мелких, без четких контуров, шиповидных возвышений над поверхностью слизистых оболочек влагалища и/или шейки матки, из-за чего их поверхность имеет крапчатый вид.
Смотрите видео про диагностику остроконечных кондилом:
Гигантская кондилома Бушке-Левенштейна
Представляет собой редко встречающуюся патологию, которая может быть вызвана 1, 16, 18 или 33 штаммом вируса, но в основном 6 или 11 типом ВПЧ. Обычная локализация — аногенитальная область, особенно зоны головки полового члена, мошонки и заднепроходного отверстия, очень редко — кожа паховых областей и лица, слизистые оболочки, в то числе и ротовой полости.
Заболевание начинается одновременно на нескольких участках с появления узелков, похожих на папилломы или остроконечные кондиломы, которые быстро увеличиваются в размерах и сливаются между собой. Клинически заболевание проявляется гигантским экзофитным быстрорастущим образованием, состоящим из множества разрастаний (вегетаций) в виде цветной капусты. Оно сопровождается в основном тазовыми болями, жжением, зудом, кровянистыми выделениями и кровотечениями из вегетаций опухолевидного образования и неприятным запахом, а также нарушением акта дефекации (при соответствующей локализации). Вокруг него возникают элементы-сателлиты.
Опухоль продолжает увеличиваться, прорастая в подлежащие более глубокие ткани и вызывая их деструкцию. Она характерна высокой склонностью к рецидивам, способна трансформироваться в плоскоклеточный рак без тенденции к метастазированию.
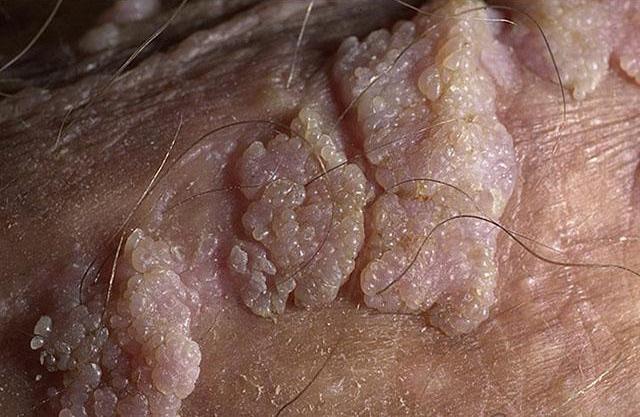
Гигантская кондилома Бушке-Левенштейна
Особенности у беременных
Аногенитальные кондиломы при беременности, особенно в сочетании с мочеполовыми инфекциями, представляют собой высокий риск возникновения преждевременных родов (более чем у половины беременных), развития фетоплацентарной недостаточности у плода и инфицирования его при рождении, осложнений течения родов и послеродового периода.
Возбудителями заболевания у беременных считаются 6-й (в среднем у 35%) и 11-ый (у 31%) типы. Выявлено частое сочетание 6-го и 11-го, 16-го и 18-го, 31-го и 33-го штаммов вируса папилломы. Кроме того, ВПЧ наиболее часто сочетается с грибками (около 57%) и гарднереллами (59%), реже — с вирусом простого герпеса, уреаплазмой и хламидийной инфекцией, бактериальным вагинитом и влагалищным кандидозом.
При наличии кожных аногенитальных образований выявляются отдельные очаги кондилом на слизистых оболочках влагалища и шейки матки, а также внутриэпителиальные диспластические изменения последней различной степени тяжести. Причем, характерным для беременных женщин является прогрессирование процесса с увеличением размеров и числа кондилом, а также частое их рецидивирование.
Смотрите видео о кондиломах от эксперта Герпетического центра Москвы:
Как лечить кондиломы
Целью лечения является:
- устранение косметических дефектов;
- нормализация физического и психического состояния пациента;
- предотвращение осложнений, в том числе и озлокачествления;
- снижение степени риска инфицирования окружающих.
Выбор способов лечения зависит от характера процесса, морфологической структуры паталогических элементов, их размеров, количества и локализации, возраста пациента. Традиционные методы лечения направленны только на устранение клинических проявлений папилломавирусной инфекции и обладают временным эффектом. Они не способны остановить экспрессию возбудителя в клетках окружающих тканей и обеспечить его элиминацию из организма.
Современные методы терапии, направленные не только на удаление генитальных кондилом, но и на предупреждение рецидивов, условно объединяют в 4 большие группы:
- Деструктивные методики, общий смысл которых заключается в том, что осуществляется удаление или прижигание кондилом физическим или химическим способом, то есть разрушение их структуры.
- Цитотоксические средства.
- Противовирусная и иммуномодулирующая терапия.
- Комбинированная терапия.
Деструктивные методы
Результатом их применения является только устранение внешних клинических проявлений ПВИ. К физическим методам относятся:
- Хирургическое удаление кондилом путем их иссечения скальпелем. Этот способ в настоящее время используется, преимущественно, при подозрении на возможность малигнизации, иногда — для проведения ножевой конизации шейки матки и для удаления одиночных образований. Иссечение же их разрастаний связано с обильным кровотечением и длительным реабилитационным периодом в условиях стационара.
- Удаление кондилом электрокоагуляцией — методика представляет собой устранение образования посредством электротермического разрушения тканевых белков, то есть прижигание тканей электротоком с помощью электрохирургического аппарата для диатермоэлектрокоагуляции. Этот метод, доступный в экономическом плане, не требует специального обучения. Однако он, при средней эффективности, обладает рядом отрицательных свойств — высокой степенью травматичности, высоким риском развития кровотечения и инфекции, длительным периодом заживления ожоговой поверхности с частым формированием грубых послеожоговых рубцов. Кроме того, при электрокоагуляции на слизистой оболочке шейки матки или рядом с наружным отверстием мочеиспускательного канала существуют риски развития рубцового сужения цервикального канала, деформации шейки, рубцовой стриктуры уретры. Этот метод исключает возможность последующего проведения гистологического исследования. В настоящее время он применяется, в основном, в целях удаления одиночных патологических элементов.
- Удаление кондилом жидким азотом, или криодеструкция — наиболее распространенный метод, смысл которого состоит в разрушении патологических тканей в результате воздействия на них очень низкими температурами. Процедура заключается в обработке кондилом жидким азотом посредством его аэрозольного распыления или смазывания ватным тампоном.
Недостатки метода: необходимость повторения процедур, на что уходит длительное время, недостаточно глубокое проникновение и отсутствие возможности его контроля, невозможность проведения гистологического исследования. Кроме того, невозможно подвергнуть одновременной обработке всех необходимых патологических участков. Рубцы после криодеструкции, как правило, не формируются, но нельзя исключить последующую гипер- или гипопигментацию.
- Удаление кондилом радиоволнами, или радиохирургический метод (радионож) с помощью компактного аппарата «Сургитрон». Метод характеризуется рядом преимуществ. Основными из них являются практически отсутствие травмирования пограничных тканей, возможность быстрого, малоболезненного иссечения патологического участка тканей с высокой точностью и одновременной коагуляцией сосудов. Все это позволяет избежать кровотечения, сохранить хороший визуальный обзор операционного поля, подвергнуть удаленный патологический участок тканей гистологическому исследованию. Кроме того, период заживления раны достаточно короткий и обычно протекает без каких-либо осложнений. Главный недостаток метода, с которым связано ограниченное его применение — это высокая стоимость аппарата «Сургитрон».
- Лазерное удаление кондилом осуществляется с помощью неодимового углекислотного лазера. Этот способ так же, как и радиоволновый, позволяет с высокой точностью, на необходимой глубине и, практически, без повреждения окружающих тканей, без кровотечения иссекать кондиломы. Его можно применять для устранения как одиночных и сливных остроконечных, так и плоских кондилом. При наличии большой площади поражения или большого числа очагов процедуру можно проводить повторно. Как и в случае с использованием «радионожа», происходит быстрое заживление без осложнений и формирования рубцов. Однако, несмотря на то, что удаление кондилом лазером применяется уже давно, использование этого метода достаточно ограничено высокой стоимостью оборудования и необходимостью специальной подготовки опытного медицинского персонала.
Методом химической деструкции проводится в основном удаление кондилом на интимных местах, если эти образования одиночные и имеют небольшие размеры. Их использование особенно показано в случаях невозможности применения методов физической деструкции и препаратов с цитотоксическим эффектом.
Химическое прижигание
Препараты для химического прижигания вызывают некроз и разрушение патологического образования и, в основном, состоят из смеси кислот органического и неорганического происхождения. Для удаления остроконечных кондилом на коже широко применяется Солкодерм, а плоских образований на слизистых оболочках влагалища и шейки матки — Солковагин. Компоненты первого препарата — это азотная, уксусная и молочная кислоты, дигидрат щавелевой кислоты и тригидрат нитрата меди. Солковагин включает азотную, уксусную и щавелевую кислоты, но в более низкой концентрации, и гексагидрат нитрата цинка.
Народная медицина
Определенным лечебным эффектом обладают и некоторые средства народной медицины. Это, в основном, соки, настои и настойки растений, соки и мякоть фруктов, пряностей, содержащих природные растительные кислоты и другие компоненты, разрушающие ткань кондиломы при длительном воздействии, а также фитонциды, подавляющие, как предполагается, размножение вируса. Такими народными средствами являются соки кислых яблок и ананасов, мякоть чеснока и коланхоэ. Особенно выраженным эффектом обладают сок чистотела и, несколько меньшим — его спиртовая настойка.
Однако лечение средствами, рекомендуемыми народной медициной, иногда эффективно только при небольших образованиях, требует длительного применения и обладает очень невыраженным действием. Кроме того, лечение препаратами народной медицины представляет собой риск, в связи с невозможностью самостоятельной своевременной диагностики злокачественной трансформации и отличия кондилом, вызванных ВПЧ, от сифилитических.
Цитотоксические препараты
К ним относятся раствор и мазь от кондилом (крем) «Вартек», «Кондилин», «Кондилайн Никомед». Их действующим компонентом является подофиллотоксин, который, в свою очередь, представляет собой наиболее активный компонент подофиллина, выделяемого из корней и корневищ многолетнего травянистого растения подофилла щитовидного.
Препараты выпускаются в разных концентрациях, обладают прижигающим и мумифицирующим эффектами и вызывают некроз ткани. Одним из достоинств производных подофиллина является его безопасность и возможность самостоятельного применения в домашних условиях.
Также цитотоксическим эффектом обладает 5-фторурациловая 5%-ная мазь от кондилом (крем), действующий компонент которой способен нарушать синтез клеточной и вирусной ДНК. Однако, несмотря на высокую эффективность и ценовую доступность препарата, его широкое использование ограничено из-за частого возникновения побочного действия.
Противовирусная и иммуномодулирующая терапия
С целью подавления ВПЧ применяется противовирусная и иммуномодулирующая терапия такими препаратами, как Оксолиновая мазь, Ацикловир, Панавир, Ганцикловир, Виферон, Интрон-А, Реаферон, Реальдирон и другие.
Большинством исследований была доказана очень низкая их эффективность или ее отсутствие при монотерапии наружным примененением и непредсказуемость при системном. В то же время, введение их непосредственно в очаги поражения часто приводит к выраженным позитивным результатам. Достаточно мощным и широким эффектом действия являются иммуномодуляторы Изопринозин (таблетки для приема внутрь) и крем Имиквимод.
Назначение иммуномодулирующих препаратов целесообразно за 10 дней до и некоторое время после использования деструктивного удаления образований.
Недостатками всех методов терапии являются высокая частота рецидивов ПВ-инфекции, необходимость многократного повторения лечебных процедур, а также местные негативные кожные реакции. Наиболее эффективным является комбинированное лечение. Особенно важен правильный выбор терапии беременных женщин.
Смотрите видео о кондиломах:
Принципы тактики ведения беременных
Они заключаются в:
- начале проведения лечения с самого момента установления диагноза;
- проведении кольпоскопического, цитологического и других исследований, в связи с высокой частотой ассоциации ВПЧ с другими половыми инфекциями;
- обязательном включении в план консультирования, обследования и лечения мужа или партнера.
Небольшие и средних размеров аногенитальные кондиломы у беременных удаляются в начале первого триместра методом химической деструкции (Солкодерм) с недельным интервалом между процедурами. Предварительно необходимо провести вагинальную санацию.
Крупные и сливные образования иссекаются радиоволновым методом в начале второго триместра в сочетании с противовирусной и иммуномодулирующей терапией. В этих целях возможно применение препарата, например, «Генферон Лайт» в вагинальных свечах — 2 раза в сутки по 250 тыс. единиц 10 дней. Он назначается после 13-й, на 24-й неделях беременности и непосредственно до родов. До иссечения кондилом в конце первого триместра проводится санация влагалища и лечение (если необходимо) урогенитальной инфекции.
Распространенные мелкие кондиломы в преддверии или/и в самом влагалище у беременных не подлежат удалению. Необходимы только проведение антивирусной терапии и иммуномодуляции, лечение урогенитальной инфекции и вагинальная санация.
Своевременное выявление и комбинированное лечение кондилом позволяют значительно уменьшить вероятность их рецидива и трансформации в злокачественное новообразование.
Как считаете вы, какие методы удаления кондилом на сегодня являются наиболее эффективными – лазер, жидкий азот или радионож? Или, возможно, есть смысл в качестве лечения и профилактики использовать народные средства?
Кондиломы – это новообразования доброкачественного характера, но они требуют постоянно наблюдения и своевременной терапии. Несмотря на относительную безопасность, заболевание доставляет существенный дискомфорт и может переродиться в онкологию. Поэтому наблюдение у доктора – это обязательная мера для человека, у которого были обнаружены кондиломы.
30.06.2020
Ника:
Часто видела у женщин на коже подмышек наросты, а когда у себя обнаружила побежала к врачу. Оказалось, ВПЧ 11,16 тип. Перед тем как удалить, врач назначил Аллокин,. сказал больше не полезут, так и случилось
14.06.2020
Никита:
Статья актуальна, у самого появились кандилломы в паху после полового контакта. Прижег азотом, полезло больше. Пошел к дерматовенерологу, тот на анализ, оказалось подцепил ВПЧ, в назначении уколы Аллокин, мазь Ацикловир, сами кандилломы удалил уже лазером, быстро и эффективно
16.03.2018
Валя:
К сожалению, от этой заразы никто не застрахован. Некоторые врачи вообще считают, что впч (который как раз и вызывает разные виды образований) лечить не надо. Не слушайте таких «врачей». Сама чуть не пропустила «точку невозврата». Хорошо, в последний момент грамотная гинеколог попалась и назначила серьёзное лечение (уколы+таблетки+свечи).